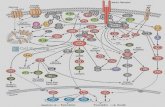
Cetoacidosis diabetica
-
Upload
paco-r -
Category
Health & Medicine
-
view
1.064 -
download
2
Transcript of Cetoacidosis diabetica


glucemia
>300 mg% pH < 7.25
bicarbonato
<15
cetonemia,
cetonuria y
glucosuria

Consecuencia de la deficiencia de insulina
Elevación concomitante de las hormonas contrarreguladoras.
En el 30-35% es la forma de presentación de la DM 1.
Puede ser también complicación esporádica ó recurrente de la enfermedad diabética ó de otras enfermedades ó tratamientos.

Paciente:
Deshidratado
Ojeroso
hipotérmico
vasoconstricción por hipovolemia
Pocas veces hipotensión y shock hipovolémico
somnoliento ó aletargado
respiración acidótica

historia inmediata de poliuria
Polidípsia
polifagia
pérdida de peso.
vómitos
dolor abdominal. Desencadenante:
infeccioso ó
estrés

Si se trata de una descompensación de un diabético conocido, la clínica generalmente es más larvada.
Desencadenante: Transgresiones dietéticas y errores en la administración de insulina.

Complicaciones (poco frecuentes):
Edema cerebral
Edema pulmonar
Que pueden aparecer en las primeras 12-24 h de tratamiento

Coma hiperglucémico
Coma hiperosmolar
Síndrome de Reye
Meningoencefalitis, sepsis
Deshidratación con
hiperglucemia de estrés
Acidosis láctica
Intoxicación por salicilatos
Intoxicación por teofilinas
Intoxicación alcohólica
Crisis asmática,
insuficiencia respiratoria
Abdomen agudo
Errores congénitos del
metabolismo


Toma de TA, FC y FR.
Glucemia capilar (destrostix)
pH capilar
Sistemático de orina
Vía venosa para aportar SUERO SALINO FISIOLÓGICO (SSF) (5cc/kg/h. pero <10cc/kg/h).
Ingreso en Cuidados Intensivos

Controles evolutivos: pH y destrostix venoso /1h
Ionograma, BUN y creatinina / 6h
Tira reactiva con cada micción Valoración deshidratación y
clínica neurológica / 4-6h Balance entradas y salidas
MEDIDAS GENERALES
•Valoración hemodinámica: FC, FR,
ECG,TA, Tª y diuresis. Si
hipotensión, TA invasiva y PVC.
•Canalización de 2 vías venosas
periféricas
Valoración neurológica:
clínica, Glasgow, F.Ojo, EEG,
TAC
•Cálculo de la deshidratación
•Analgesia y protección gástrica
•oxigeno
•Analítica: hemograma, glucemia y
destrostix venoso, BUN y creatinina,
iones (incluido Ca, P y Mg) y pH
venoso. Valorar pH arterial.

FASE 1 ( 6-8 h)
1. Tratamiento de la deshidratación y alteraciones hidroelectrolíticas
2. Corrección de la acidosis
3. Tratamiento de la hiperglucemia (Glucemia menor ó igual 300 mg%)

Shock (con TA <
2SD para la edad)
1ª hora: 10 cc/kg seroalbúmina
5% con SSF rápido ( ó con
bicarbonatado 1/6 molar si pH <
7.05 y bicarbonato < 5)
Si persiste hipotensión: 10 cc/kg
con control de PVC, hasta
normalizar TA. Valorar
inotrópicos para evitar
sobrecarga de volumen rápida.
Si mejora hipotensión seguir con
pauta de rehidratación
Paciente sin
shock.
Deshidratación mixta ( intra y
extracelular)
Niños mayores que no
presentan los signos
característicos de los
lactantes
pérdidas de líquidos del 7-
10%. Calcular siempre un
mínimo de 5% de
deshidratación.

SUERO SALINO FISIOLÓGICO Forma de bicarbonatado 1/6 molar si pH < 7.05,
bicarbonato < 5. Cálculo para las primeras 24 horas (reponer en 48 h): cc/h = ( Necesidades basales (NB) + ½ déficit + exceso
de diuresis )/24 h Déficit: 5-10 % Exceso de diuresis > 2 cc/kg/h. Debe valorarse cada
3-4 horas ó cada vez que orine. ( A lo anterior se le debe restar el líquido aportado en
la fase de urgencia )

Na+ : por cada 100 mg% que suba la glucemia por encima de 150 mg%, el sodio (Na) real es 1.6 mEq/L mayor que el sodio medido.
Ejemplo: Glucemia de 400 mg% y Na 125 mEq/L Na corregido: 125 + 1.6 3 = 130 mEq/L.
Pérdidas de Na: 5-10 mEq/kg. Reponiendo con SSF los aportes de Na son 8-10 mEq/kg que compensa el déficit La hiponatremia ficticia inicial se corrige al ir disminuyendo la glucemia.

K+ y P++ Pérdidas de potasio: 3-10 mEq/kg. En el transcurso del tratamiento la kaliemia tiende a
descender. Aportar (si k < 5.5 y diuresis): 40 mEq/L; 20 mEq/L como acetato potásico (1cc =1mEq) y 20 mEq/L como fosfato bipotásico (1cc = 2mEq de potasio y 2 mEq de fosfato).
◦ Aportes de calcio según las NB: Gluconato cálcico 10% 1-2 cc/kg/día, c/ 6-8 h i.v. lento al ½.
◦ Aportes de magnesio según NB: 0.5-1 mEq/kg/día (considerar los aportes en forma de dipirona magnésica ( Nolotil ®).

Tratar la deshidratación y la hiperglucemia.
Los métodos de detección de cuerpos cetónicos en sangre y orina por el nitroprusiato detectan el Ac. Acetoacético pero no el B-hidroxibutírico.
El BOHB oxida a AcAc al metabolizarse por lo que se mantiene la cetonuria más tiempo a pesar de estar disminuyendo la cetosis.
Los c.c. en sangre elevan falsamente las cifras de creatinina, sugieriendo erróneamente IRA.

El aporte de líquidos SÓLO será en forma de bicarbonato 1/6 molar si el pH al ingreso es < 7.05 y bicarbonato < 5 ( así aportamos 2-3 mEq/kg inicialmente).
Cuando se corrige por encima de estas cifras, se continúa con SSF ó glucosalino en función de la glucemia.
NO USAR BOLOS de bicarbonato i.v.

PERFUSIÓN DE INSULINA RÁPIDA a 0.1 U/kg/h (a veces se inicia a 0.05 U/kg/h). NO USAR BOLOS.
Preparación de la perfusión de insulina: en 100cc de SSF diluir tantas unidades de insulina rápida
(Actrapid, Humulina regular) kg
Esto supone: 10cc/h = 0.1 U/kg/h.
No bajar la glucemia a un ritmo superior a 100mg/h para EVITAR EDEMA CEREBRAL (procurar descensos de 50-100 mg%/h)

FASE 2 (Hasta 24h) Objetivos:
- Finalizar la hidratación y corrección de la acidosis.
- Mantener la glucemia 150-250 mg%.
- Iniciar tolerancia oral.

Mantener aportes de la reposición del déficit y exceso de diuresis.
Cuando la glucemia sea < 300 mg los líquidos se aportarán en forma de glucosalino 1/3 (generalmente a las 2-4 h del inicio de la perfusión de insulina), según la pauta de rehidratación (con ello se aportan 1-2 mg/kg/min de glucosa).
Cuando el niño sea capaz de tolerar se le ofrecerá agua y finalizará la rehidratación via oral.

Cuando la glucemia sea < 300 mg ir disminuyendo la perfusión de insulina hasta 0.05 U/kg/h.
Debe mantenerse la perfusión de insulina al menos las 12-18 primeras horas para revertir la
cetosis, para evitar hipoglucemia puede ser necesario aumentar los aportes de glucosa hasta 4
mg/kg/min (añadiendo glucosa hipertónica al GS 1/3) y mantener la perfusión de insulina en
0.05-0.07 U/kg/h.
Si glucemia <100 mg, no parar la perfusión de insulina, sólo reducirla ( 0.02-0.03 UI/kg/h) e
incrementar los aportes de glucosa.
Mantener la glucemia > 100 mg ( 150-250 mg)

Cuando mejora el estado general, tras 6-8 h, puede iniciar tolerancia con líquidos (agua, zumo, leche,yogur) sin descontar del volumen total.
Estará preparado para tomar sus raciones fijas a las 18-24 h de su ingreso.

FASE 3 Iniciar insulina subcutánea. Retirar la perfusión de insulina. Regulación de alimentación oral. INSULINA La perfusión de insulina y fluidoterapia i.v. se suspende cuando la
glucemia es < 180-200mg%, pH > 7.3, no existe cetonuria y tolere via oral.
Se mantiene con insulina rápida cada 6 horas durante1-2 días antes de pasar a insulina intermedia 2 dosis/día.
Dosis de insulina rápida: se hace la media de lo recibido en perfusión contínua, aproximadamente 0.25 U/kg/dosis cada 6 horas.
No se debe retirar la perfusión de insulina hasta 30-60 minutos después de la primera dosis de insulina subcutánea y la toma de raciones correspondientes.

ALIMENTACIÓN
- Calcular las raciones de hidratos de carbono 10 + edad en años. ( 1 ración = 10 gr)
- Dividir la alimentación en 6 tomas: desayuno, media mañana, comida, merienda, cena y media noche.
- Mientras persista la cetonuria aportar dieta baja en proteinas y grasas.

Puede aparecer al inicio de la CAD pero es más frecuente en las 24-48h de
tratamiento.
Clínica: son signos de alarma la cefalea, crisis de agitación ó la obnubilación
progresiva. Favorecen su desarrollo:
Aporte de líquidos a un ritmo >4L/m2/día ó 10-12 ml/kg/h.
Descensos de glucemia >100 mg/h.
Excesivos aportes hipoosmolares relativos.
Alteración de la secreción de ADH.
Comprobar la corrección de la hiponatremia a medida que avanza el tratamiento
de la CAD. La sospecha de edema cerebral requiere intubación, hiperventilación
y otras medidas de protección cerebral.
EDEMA CEREBRAL Poco frecuente(1-3%), de elevada mortalidad ( 60-80%).

El edema cerebral subclínico es muy frecuente. Se puede evidenciar por disminución del tamaño ventricular en TAC.
Clínicamente se presenta como obnubilación ó síndrome meníngeo.

EDEMA PULMONAR
Complicación poco frecuente. La presencia de dificultad respiratoria, cianosis y quejido son síntomas de alarma. Precisa ventilación mecánica; tratado precozmente su pronóstico es favorable.