Inflamacion
-
Upload
michael-anthony-willyam-damian-linares -
Category
Education
-
view
14 -
download
1
Transcript of Inflamacion


ÍNDICE:INTRODUCCIÓNo INFLAMACIÓN AGUDA Y CRONICAo CAMBIOS VASCULARESo PROCESO INFLAMATORIOo FASES DE LA INFLAMACIÓNo LLEGADA DE MOLÉCULAS Y CÉLULAS INMUNES AL FOCO INFLAMATORIOo MEDIADORES QUÍMICOS DE LA INFLAMACIÓN o ANTIINFLAMATORIOS
o ANTIINFLAMATORIOS NO ESTEROIDES (AINES)o IBUPROFENOo KETOROLAC o DICLOFENACo RECOMENDACIONES EN EMBARAZADAS
CONCLUSIONESBIBLIOGRAFÍA

La inflamación es una respuesta defensiva del organismo ante un agente irritante o infectivo. Puede ser aguda o crónica, y se manifiesta mediante hinchazón, enrojecimiento, calor, dolor y alteración en el funcionamiento del área u órgano afectados.
Cuando un tejido es dañado, por un golpe, por ejemplo, sus células liberan unasustancia llamada histamina, que produce la dilatación de los vasos sanguíneos y, por consiguiente, el aporte de grandes cantidades de sangre hacia el área afectada.
Además, los tejidos inflamados liberan líquido intracelular, conocido como exudado inflamatorio, que puede acumularse infiltrando los tejidos y dificultando o imposibilitando el funcionamiento del órgano o de la región afectada.
Las inflamaciones pueden ser agudas o crónicas. Son agudas cuando presentan un período de hinchazón, dolor e incapacidad crecientes, que luego disminuyen en poco tiempo; se denominan crónicas cuando se prolongan durante meses o años, presentando períodos de mayor o menor intensidad, de acuerdo con factores como la humedad, la dieta o el estado del propio sistema inmunitario.
INTRODUCCIÓN

Los mismos estímulos exógenos
y endógenos
Producen una lesión celular
Puede desencadenar una reacción
. INFLAMACIONTejido conjuntivo vascularizado
INFLAMACIÓN AGUDA Y CRÓNICACaracterísticas generales de la inflamación

CARACTERÍSTICAS
Reacción de la vasos sanguíneos
Acumulación de líquidos Acumulación de leucocitos
En los tejidos extravasculares
Que da lugar

La respuesta inflamatoria está muy relacionadaCon el proceso de reparación
La inflamación
es útil
Curan y reconstruyen el tejido lesionado

La inflamación es una respuesta de carácter
protector
Cuyo objetivo final es liberar al organismo de la causa inicial de la lesión
celular y de sus consecuencias
Si no existiría el proceso de inflamación
Las infecciones se propagarían de forma incontrolada
Las heridas nunca cicatrizarían
Los órganos lesionados presentarían lesiones supurativas o purulentas de forma permanente

Procesos de inflamación y reparación pueden ser perjudiciales, por ejemplo:
Reacciones de hipersensibilidad al efecto de picaduras de insectos Fármacos o sustancias tóxicas
Artritis reumatoide Arterioesclerosis

La respuesta inflamatoria tiene lugar en el tejido conjuntivo vascularizado.
Plasma
Células circundantes
Vasos sanguíneos
Constituyentes del tejido conjuntivo
NeutrófilosEosinófilosBasófilosMonocitosLinfocitosPlaquetas
MastocitosFibroblastosMacrófagosLinfocitos residentes
Células circundantesConstituyentes del tejido conjuntivo

La inflamación presenta dos fases:
AGUDA: tiene una evolución breve
Exudación de
líquido
Proteínas
plasmáticas
(edema)
Migración de
neutrófilos
CRÓNICA: duración mayor
Presencia de
linfocitos y
macrófagos
Proliferación de
vasos sanguíneos
Fibrosis
Necrosis
Desde el momento en que se produce hasta algunos días. Aproximadamente hasta 2-3
semanas.
Semanas, meses o años.

INFLAMACIÓN AGUDAEs la respuesta inmediata que se produce
frente al agente lesivo
Presenta tres componentes principales:
Modificaciones en el calibre de los vasos sanguíneos, aumento del flujo sanguíneo
Alteraciones en la estructura de la microvasculatura, permite la salida de la circulación de proteínas
plasmáticas y los leucocitos
Migración de los leucocitos: abandonan la microcirculación hacia el foco de lesión en los tejidos
extravasculares

Cambios vasculares
Cambios en el flujo sanguíneo y en el calibre de los vasos
Se inician de forma muy rápida tras la lesión, evolucionan a un ritmo que depende de la intensidad de la misma; conlleva de las siguientes alteraciones:
Existe en primer lugar una vasoconstricción ligera seguida inmediatamente de vasodilatación:

Es la causa del aumento del flujo sanguíneo y a la vez es la causa del enrojecimiento y del
incremento del calor en la zona de la lesión, la duración depende del propio estímulo
Aumento de la permeabilidad de la microvasculatura: con la salida de líquido rico en proteínas desde la circulación hasta los tejidos extravasculares. La disminución de líquidos en el compartimiento intravascular de lugar a la concentración de los hematíes en los vasos de pequeño calibre y al aumento de la viscosidad sanguínea lo que se refleja en la presencia de pequeños vasos dilatados y repletos de hematíes esto se denomina ESTASIS.

Marginación leucocitaria: es decir orientación periférica de los leucocitos (neutrófilos) a lo largo del endotelio vascular. Más adelante se adhieren al endotelio de forma transitoria primero y con mayor intensidad después.
La cronología y duración de los cambios en el calibre de los vasos es variable.

Exudación: salida de líquido, proteínas y células desde el sistema vascular hasta el tejido intersticial o a las cavidades del organismo.
Exudado: líquido extravascular de carácter inflamatorio que presenta una concentración elevada de proteína, restos celulares y un peso superior a 1.020, su presencia implica una alteración en la permeabilidad normal de los vasos sanguíneos de pequeño calibre.

Trasudado: líquido con bajo contenido proteico y un peso inferior a 1.020, es un ultra filtrado del plasma sanguíneo que se produce por el desequilibrio hidrostático a través del endotelio vascular y se acumula en el espacio extravascular.
Edema: exceso de fluido (líquido) den el tejido intersticial o en las cavidades serosas que ser exudado o trasudado

Exudado purulento: exudado de origen inflamatorio rico en leucocitos y restos de las célula parenquimatosas.

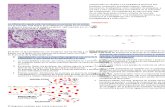
PROCESO INFLAMATORIO
Respuesta de un organismo vivo ante una agresión causada por un agente extraño: Físico, Químico o Biológico.Es un proceso homeostático en el que participan el Sist. Nervioso y el Sist. Inmune con el propósito de corregir el daño causado.
CLASIFICACIÓN DE LA INFLAMACIÓN
• Por Área Afectada• Por Severidad• Por Duración

Por Área:
• LOCAL: Un área pequeña de inflamación con límites bien definidos.
• REGIONAL: Varios puntos en una área con o sin separación de tejido sano.
• DIFUSA: Si abarca en mayor o menor grado la totalidad de un órgano.

Por Severidad:
• LIGERA: Daño mínimo y poco perceptible.
• MODERADA: Daño evidente con recuperación rápida.
• SEVERA: Daño muy obvio con recuperación lenta.

Por duración:
• AGUDA: 1 - 3 días.Hay cambios vasculares; Congestión, Edema y Hemorragia.
• SUBAGUDA: 3 -7 días.Hay cambios vasculares, formación de Exudado y presencia de Leucocitos.
• CRÓNICA: 1 - 4 semanas:Hay persistencia del agente agresor y evidencia de reparación inconclusa.

De forma esquemática podemos dividir la inflamación en cinco etapas:
1. Liberación de mediadores. Son moléculas, la mayor parte de ellas, de estructura elemental que son liberadas o sintetizadas por el mastocito bajo la actuación de determinados estímulos.
2. Efecto de los mediadores. Una vez liberadas, estas moléculas producen alteraciones vasculares y efectos quimiotácticos que favorecen la llegada de moléculas y células inmunes al foco inflamatorio.
3. Llegada de moléculas y células inmunes al foco inflamatorio. Proceden en su mayor parte de la sangre, pero también de las zonas circundantes al foco.
4. Regulación del proceso inflamatorio. Como la mayor parte de las respuestas inmunes, el fenómeno inflamatorio también integra una serie de mecanismos inhibidores tendentes a finalizar o equilibrar el proceso.
5. Reparación. Fase constituida por fenómenos que van a determinar la reparación total o parcial de los tejidos dañados por el agente agresor o por la propia respuesta inflamatoria.
FASES DE LA INFLAMACIÓN

Los mediadores de la inflamación van a producir básicamente dos efectos. En una primera fase inicial, alteraciones vasculares que facilitan el trasvase de moléculas desde la sangre al foco inflamatorio, así como la producción de edema. En una segunda fase, más tardía, las propias alteraciones vasculares, así como la liberación en el foco de factores quimiotácticos, determinan la llegada de células inmunes procedentes de la sangre y de los tejidos circundantes.
Llegada de moléculas y células inmunes al foco inflamatorio
• Fase inicial. Llegada de moléculas• Fase tardía. Llegada de células

Fase inicial. Llegada de moléculas
1. Inmunoglobulinas. Los anticuerpos se unen y bloquean el germen y sus toxinas. La IgM e IgG activan el complemento por la vía clásica.
2. Factores del complemento. Además de la activación de la vía clásica indicada anteriormente, el complemento se puede activar por la vía alternativa, por productos liberados directamente por el germen.
Fase tardía. Llegada de células
1. Basófilo. Contribuye, junto con el mastocito, a la liberación de mediadores.2. Neutrófilo. Es de las primeras células en llegar al foco inflamatorio. Elimina
al germen mediante fagocitosis o liberando factores tóxicos que contiene en sus gránulos citoplasmáticos y produciéndole, así, una muerte extracelular.
3. Monocito/Macrófago. Procedente de la sangre el monocito, y de los tejidos cercanos el macrófago, llegan al foco más tardíamente. El monocito, en los tejidos, se diferencia en macrófago.

4. Linfocitos T y B. Potenciados por el macrófago inician la respuesta específica. Las células B procedentes de los tejidos linfoides asociados a tejidos o mucosas sintetizan IgE, que unidas al mastocito o basófilo pueden potenciar la inflamación. Por otra parte, las células T comienzan a producir linfoquinas que prolongan la inflamación en una respuesta inmune más elaborada.
5. Eosinófilo. Aunque es una célula citotóxica en las infecciones parasitarias, parece además tener en la inflamación una función reguladora, por lo que será estudiada en el siguiente apartado.


MEDIADORES QUÍMICOS DE LA INFLAMACIÓN

MEDIADORES DE ORIGEN CELULAR
Principales aminas vasoactivas
Histamina Serotonina
Principales fuentes de las histaminas
Mastocitos: aparecen en condiciones normales
en el tejido conjuntivo de los vasos sanguíneos
Liberación Desgranulación en respuesta a diversos estímulos.

Dilatación de arteriolas
Aumenta la premeabilidad de las venulas
Principal mediador de la fase transitoria inmediata del
aumento de permeabilidad vascular
Hendiduras entre celulas endoteliales de las venulas.
HISTAMINA SEROTONINA(5-hidroxitriptamina)
Mediador vasoactivo
Plaquetas y celulas neuroendocrinas como en las de aparato digestivo y mastocitos de
roedores
Liberación de las plaquetas, se estimula cuando las plaquetas se agregan tras entrar en contacto :
Compejos antígeno- anticuerpo Colágeno
Adenosina difosfato

Liberan AA de los fosfolípidos de la membrana por la FOSFOLIPASA A2
La señal bioquímica en
la activación El mediador de AA, son sintetizados por
dos enzimas:
El AA es un acido graso poliinsaturado de 20 carbonos.
Se obtiene de la dieta por La conversión del acido graso – acido
linoleico. No se encuentra en forma libre. Se esterifica con los fosfolípidos de la
membrana.
El estimulo mecánico
químico, físico.
El de Ca citoplasmático. Activación distintas cinasas en
respuesta a estímulos externos.Ciclooxigenasa Lipooxigenasa
Prostaglandinas Leucotrienos y lipoxinas.
Metabolitos del acido araquidónico (AA):

Prostaglandinas
Características estructurales:
Codifican con letras: PGD-PGE-PGF-PGG2-PGH1
Inflamación: PGE, PGD,PGF PGI y TxA2.• Las plaquetas contiene la enzima tromboxano sintetasa → predomina el TxA2• TxA2: agregante plaquetario y vasoconstrictor, TxB2.• El endotelio vascular no presenta Tx sintetasa, pero si prostaciclina sintetasa .• Prostaciclina: es un vasodilatador, inhibe la agregación plaquetaria.
COX-1
COX-2
Forma constitutiva
inducibleExpresan
PRODUCEN
Rx sistémicas de la inflamación.
Se producen por los mastocitos, macrófagos,
cel. Endoteliales.Participan en Rx
vasculares.

Tromboxano Prostaciclina
Desequilibrio
Alteración precoz en la formación de trombos en los vasos coronarios y cerebrales.
PROSTAGLANDINAS FUNCIÓN
PGD2 Producen vasodilatación y aumento de la permeabilidad de las vénulas post-capilares, por lo que estimula la formación de edema.
PGF2 Estimula la contracción del musculo liso uterino y bronquial y arteriolas
PGD2 Quimioatrayente para los neutrófilos.
PGE HiperalgesiaLa piel se hace hipersensible a los estímulos dolorosos.
PGI Vasodilatador e inhibidor de la agregación plaquetaria.
DOLOR
FIEBRE

Leucotrienos Cisteinilo
Aumenta la permeabilidad vascular.
AASAsma
Lipooxigenasa
Metabolismos del AA
Inhibe la vía de la ciclooxigenasa
Elaboración

Lipoxinas AA
A diferencia de los PG y LT - son INHIBIDORES de la inflamación.
Producen sustancias intermedias en la síntesis.
Lipoxinas
Interaccionan con
los leucocito
s.
LIPOXINAS:• Inhiben el reclutamiento de leucocitos y componentes de
la inflamación. • Inhiben la quimiotaxis de los neutrófilos. • Inhibe la adherencia al endotelio.

inhiben
Inhibidores de la CiclooxigenasaAAS COX-1
COX-2
La síntesis de Prostaglandinas.
Mediante
Acetilación irreversible
COX -2 COX -1Como diana terapéutica, porque induce estímulos inflamatorios.
Se produce en respuesta a estímulos inflamatorios
Falta en la mayor parte de los tejidos. Se expresa en la mayor parte de los tejidos.
Síntesis de PG en reacciones inflamatorias Producción de prostaglandinas implicadas en la inflamación
Funciones homeostáticas

Factor activador de plaquetas (PAF)
• Derivado de los fosfolípidos• Produce agregación plaquetaria• Múltiples acciones antiinflamatorias
PAF También mastocitos y células endoteliales
Producen
• Forma secretada• Ligada a la membrana
Puede inducir la mayor parte de las reacciones vasculares y celulares
de la inflamación

ACTIVACIÓN ENDOTELIAL:Expresión de moléculas de adherencia endotelialSíntesis de mediadores químicos, como citocinas,
quimiocinas, factores de crecimiento, eicosanoides.Aumenta actividad procuagulante.
LEUCOCITOS: Activación
Producción de citocinasIncremento de la respuesta de neutrófilos (por TNF)
FIBROBLASTOS:Proliferación
Síntesis de colágeno
Inflamación
Reparación
Manifestaciones sistémicas e la
inflamación

Es un fármaco o medicamento capaz de detener la inflamación localizada en un parte del cuerpo originada por traumatismo o destrucción de los tejidos y que sirve para destruir tanto el agente que lo ha ocasionado el daño como los tejidos lesionados, se caracteriza por presentarse dolor, rubor y calor en la zona inflamada.
Hay dos grandes grupos de fármacos antiinflamatorios:
o EsteroidesoNo esteroides
ANTIINFLAMATORIOS

Son fármacos que por su mecanismo de acción se pueden agrupar en inhibidores no selectivos de la ciclooxigenasa e inhibidores selectivos de ciclooxigenasa – 2, es decir según su acción frente a la síntesis de prostaglandinas y tromboxanos.
El AINE prototipo es el acido acetilsalicílico, su mecanismo de acción es inhibir la actividad ciclooxigenasa.
Otros AINEs son una gran variedad de ácidos orgánicos incluyendo los derivados del acido propílico, derivados del acido acético y ácidos enólicos, todos competidores con el acido araquidónico por el sitio activo de la ciclooxigenasa.
ANTIINFLAMATORIOS NO ESTEROIDES (AINES)

USOS:• Para combatir la inflamación producida pro traumas y
enfermedades como artritis, artrosis y en el proceso de inflamación de las articulaciones.
EFECTOS ADVERSOS:• Dado a que los antiinflamatorios interfieren con las prostaglandinas
sus efectos adversos se relacionan con los procesos en que estas intervienen como es la cito protección gástrica, la agregación plaquetaria, la autorregulación vascular renal y el mecanismo del parto.
• Generalmente producen irritación de la mucosa gástrica y son causa de ulcera péptica manifestándose esto por dolor estomacal y acidez.

El efecto de acción de un fármaco antiinflamatorio depende de:
1. La dosis de inicio, la presentación en inyectable generalmente ofrece dosis altas del fármaco. Es cierto que a mayores dosis de antiinflamatorios mayor efecto de acción pero también es cierto que a mayores dosis encontramos mayores efectos colaterales (clásicamente, gastritis más severas) por eso la presentación de dosis altas sólo debe emplearse en casos agudos como dosis de inicio, al calmar el dolor se continuaría con dosis más bajas o si es posible se cambia a un analgésico.
2. La respuesta del paciente al fármaco, si existe lesión previa en hígado o riñón hay que adecuar las dosis y si se está tratando un cuadro crónico hay que escoger el producto que menos efectos colaterales produzca.

IBUPROFENOAntiinflamatorio, analgésico, antipirético.
Este fármaco ha sido ampliamente usado para dolor agudo y crónico y en diferentes dosis (200,
400, 600 y 800 mg).
Su unión a las proteínas plasmáticas es muy alta (98%) y se metaboliza en el hígado.
El tiempo hasta alcanzar su efecto máximo es de 1 a 2 horas.
Inhibe de manera reversible la agregación plaquetaria, pero menos que el ácido acetilsalicílico.
La recuperación de la función plaquetaria se produce en el plazo de un día después de
suspender el tratamiento.
Se utiliza extensamente en odontología en lesiones de partes blandas, disminuyen edema e inflamación.

INDICACIONES:• Procesos inflamatorios y dolorosos, agudos y crónicos, de tejidos blandos.
DOSIFICACIÓN:• Adultos, dosis usual: como analgésico, antipirético 200mg a 400mg por vía
oral cada 4 a 6 horas, 600mg por vía oral cada 8 horas según necesidad. • La prescripción usual límite es 3.200mg por día.
Podemos conseguir en el mercado con las marcas comerciales:• Cariodent• Ibu evanol• Banes• Ibudolanet• Kitadol Forte

KETOROLAC Analgésico, antiinflamatorio
El ketorolac es un antiinflamatorio no esteroideo, con acciones analgésicas,
antiinflamatorias y antipiréticas, cuyo mecanismo de acción está relacionado con su
capacidad inhibitoria de la síntesis de prostaglandinas y un efecto analgésico
periférico.
Es absorbido con rapidez luego de la administración oral e intramuscular, con un
pico de concentración plasmática entre 1 y 2 horas. Su vía de excreción es a través
de la uremia y un pequeño porcentaje a través por las heces.
EVITAR EN PACIENTES CON ÚLCERAS Y EMBARAZADAS.

DOSIFICACIÓN:• La dosis diaria deberá individualizarse según la intensidad del dolor.• Se acepta como dosis máxima 90mg/día. Vía oral: dosis inicial 10mg.
Dosis de mantenimiento: 10mg a 20mg cada 6 horas; el tratamiento no debe superar los 5 días.
Dosis subsiguientes: 10mg a 30mg cada 8 horas con 2 días de duración máxima del tratamiento. Los tratamientos prolongados han sido asociados con efectos adversos, en algunos casos graves.
Podemos conseguir en el mercado con las marcas comerciales:• Dolgenal• Dolostop• Keto-odontol• Prodent Forte

DICLOFENAC
Analgésico y antiinflamatorio.
Actúa inhibiendo la síntesis de prostaglandinas; éstas desempeñan una acción
importante respecto de la aparición de la inflamación, dolor y fiebre, la
hialuronidasa producida por gérmenes y la agregación plaquetaria. Se absorbe en
forma rápida. La mitad de la dosis se metaboliza en el hígado. Se excreta 60% por
orina en forma de metabolitos mientras que el resto se elimina por la bilis en las
heces.

INDICACIONES:
• Procesos inflamatorios postraumáticos, infecciones dolorosas e inflamatorias de
garganta, nariz, oído.
• Procesos dolorosos o inflamatorios, Estados dolorosos posoperatorios.
DOSIFICACIÓN:
• Adultos: la dosis diaria inicial es de 100 a 150mg, que se distribuirán en general en
2 o 3 tomas.
Podemos conseguir en el mercado con las marcas comerciales:
• Vinil• Diclofenac potásico• Diclofenac sódico

RECOMENDACIONES EN EMBARAZADAS
• Usar los AINE a bajas dosis, en tratamientos cortos o de forma
ocasional, evitándolos durante el tercer trimestre y a término.
• Utilizar preferiblemente los AINE de semivida más corta para minimizar
la acumulación en el feto.
• Entre los analgésicos AINE, de 1ª elección paracetamol, alternativas
ibuprofeno y diclofenaco.
• Entre los opiáceos, codeína, meperidina, dextropropoxifeno o morfina.

La inflamación es una respuesta defensiva del organismo ante un agente irritante o infectivo. Puede ser aguda o crónica, y se manifiesta mediante hinchazón, enrojecimiento, calor, dolor y alteración en el funcionamiento del área u órgano afectados.
Todos los AINEs presentan efectos adversos que deben ser considerados y se estima que, entre 1 y 3% de la población desarrolla efectos secundarios graves, incluso con dosis mínimas. Se destaca el uso de los AINEs en el dolor agudo de tipo leve a moderado y, en casos de dolor moderadamente intenso a severo es útil añadir un opioide ligeramente potente a una dosis total de un no opioide. Sin embargo, deben de medicarse con precaución y evitarlos en pacientes con problemas renales, cardiovasculares y hepáticos.
CONCLUSIONES

GRACIAS¿DUDAS?