Fisiopatología pie diabético
-
Upload
alfredo-devars -
Category
Health & Medicine
-
view
54 -
download
0
Transcript of Fisiopatología pie diabético
Componentes para llegar a ulceración: • Neuropatía periférica • Deformidades en el pie • Traumatismo • Enfermedad vascular periférica • Edema periférico • Antecedentes de úlceras
Estudio UK-US 1999 – Combinación más común es neuropatía, deformidades y trauma.
Andrew J. M. Boulton. (29 APR 2008). The diabetic foot: grand overview, epidemiology and pathogenesis. . Diabetes/Metabolism Research and Reviews, 24, S3-S6.
Neuropatía: • Estudios recientes – neuropatí de extremidades inferiores 30-50% • Afecta todos los componentes del SN: sensorio, motor y autonómico. • Está demostrada relación directa entre hiperglucemia y alteración autonómica
periférica (observable en A1C)
Hiperglucemia crónica
Isquemia de microvasculatura
endoneural
Deterioro nervioso
C. Keith Bowering. (May 2001). Diabetic foot ulcers Pathophysiology, assessment, and therapy. Canadian Family Physician, vol. 47 no. 5 , 1007-1016.
Hiperglucemia
Aumento aldosa reductasa y
sorbitol deshidrogenasa
Glucosa sorbitol y fructosa
Acumulación de estos productos
Descenso síntesis mioinositol (cel
nerviosas conducción)
Aumento estrés oxidativo
Disminución ON
Lesión de células nerviosas
Denervación
• Warren Clayton, Jr., MD, and Tom A. Elasy, MD, MPH. (Spring 2009). A Review of the Pathophysiology, Classification, and Treatment of Foot Ulcers in Diabetic Patients. American Diabetes Association, vol. 27 no. 2 , 52-58.
Pérdida inervación de músculos del pie
Desbalance en tendones flexor y
extensor
↑ Flexor, ↓ Extensor
Pie arqueado en forma de garra
clásico de Diabetes (52%)
Hiperextensión de los dedos
Acabalgamiento de articulaciones
metatarso falángicas
Cabezas Metatarsianas
hacia abajo
Desplazamiento del colchón de grasa
distalmente
Aumento de presión plantar
Callos
Rompimiento de la piel
Úlceras
C. Keith Bowering. (May 2001). Diabetic foot ulcers Pathophysiology, assessment, and therapy. Canadian Family Physician, vol. 47 no. 5 , 1007-1016.
Motor:
Pie más ancho y grande
Zapatos
Trauma local repetitivo
C. Keith Bowering. (May 2001). Diabetic foot ulcers Pathophysiology, assessment, and therapy. Canadian Family Physician, vol. 47 no. 5 , 1007-1016.
Denervación Pérdida función glándulas
sudoríparas
Anhidrosis
Piel seca, fisurada, susceptible a infecciones
Pérdida de regulación de flujo
Daño capilar
Edema
Ulceración
Autónoma:
C. Keith Bowering. (May 2001). Diabetic foot ulcers Pathophysiology, assessment, and therapy. Canadian Family Physician, vol. 47 no. 5 , 1007-1016.
Denervación
Falta de dolor
Descuido
Sensitivo:
C. Keith Bowering. (May 2001). Diabetic foot ulcers Pathophysiology, assessment, and therapy. Canadian Family Physician, vol. 47 no. 5 , 1007-1016.
Isquemia: • Úlceras primariamente por desorden vascular – 15-20% • Mixtas 15-20% • Px diabéticos 3:1 aterosclerosis de miembros inf • Aumento Tromboxano A2 hipercoagulabilidad
Denervación autonómica Dieta elevada en grasas
Aumenta formación de placa
C. Keith Bowering. (May 2001). Diabetic foot ulcers Pathophysiology, assessment, and therapy. Canadian Family Physician, vol. 47 no. 5 , 1007-1016.
• Warren Clayton, Jr., MD, and Tom A. Elasy, MD, MPH. (Spring 2009). A Review of the Pathophysiology, Classification, and Treatment of Foot Ulcers in Diabetic Patients. American Diabetes Association, vol. 27 no. 2 , 52-58.
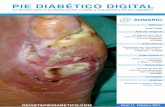
Los microorganismos más frecuentes en las infecciones del pie diabético corresponden al estafilococo coagulasa tanto negativo como positivo y en menor proporción el estreptococo. La mayoría de las infecciones son polimicrobianas. Más de 50% de las úlceras infectadas contendrán bacilos gram negativos aeróbicos, y 50% de las úlceras también albergarán especies anaeróbicas. Debido a que la infección en el pie diabético es polimicrobiana, propicia que se desarrolle una gangrena húmeda sinergista rápida y progresiva que de no tratarse oportunamente puede ser fatal. Un signo patognomónico de infección fulminante es el enfisema subcutáneo, aunque éste puede presentarse en diabéticos con infecciones causadas por microorganismos menos virulentos, como la Escherichia coli y otros coliforme
Bibliografía: • Andrew J. M. Boulton. (29 APR 2008). The diabetic foot: grand overview,
epidemiology and pathogenesis. . Diabetes/Metabolism Research and Reviews, 24, S3-S6.
• Warren Clayton, Jr., MD, and Tom A. Elasy, MD, MPH. (Spring 2009). A Review of the Pathophysiology, Classification, and Treatment of Foot Ulcers in Diabetic Patients. American Diabetes Association, vol. 27 no. 2 , 52-58.
• C. Keith Bowering. (May 2001). Diabetic foot ulcers Pathophysiology, assessment, and therapy. Canadian Family Physician, vol. 47 no. 5 , 1007-1016.
• F. Aguilar Rebolledo, J. M. Terán Soto and Jorge Escobedo de la Peña . (2013 May). The Pathogenesis of the Diabetic Foot Ulcer: Prevention and Management . Centro Integral de Medicina Avanzada (CIMA), National Institute of Social Security: National Medical Center XXIst Century, National Institute of Social Security, “Gabriel Mancera” General Hospital Mexico , 27, 156-182.