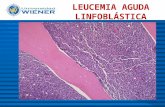
LEUCEMIA LINFOBLASTICA AGUDA
-
Upload
joxuart-terrorofdemoniac -
Category
Health & Medicine
-
view
189 -
download
3
Transcript of LEUCEMIA LINFOBLASTICA AGUDA
MEDICINA INTERNA V
UNIVERSIDAD DE QUINTANA ROO - DCS
HGZ # 18 Playa del Carmen IMSS
“LEUCEMIA LINFOBLÁSTICA AGUDA”
DEFINICIONES
Linfocitosis: linfocitos por arriba de 5x109/L
Leucemia: Sangre blanca
LLA: Leucemia Linfoblástica Aguda
Enfermedad clonal originadas en un precursor hematopoyético, de estirpe linfoide, y caracterizadas por la infiltración a la medula ósea y la invasión de la sangre periférica y, en algunos casos, de otros órganos.
incidencia 2 casos/100 000 habitantes-año y predomina en la edad infantil, en la que se concentran tres cuartas partes de los casos y constituyen la neoplasia infantil mas frecuente.
Máximo pico 2-10 años
H:M = 3:2
Segunda causa de muerte en menores de 15 años
ETIOLOGÍA
radiaciones ionizantes: melfalan y clorambucilo, inhibidores de la topoisomerasa II
Agentes infecciosos: virus HTLV-I, II Epstein-Barr
Enfermedades: Síndrome de Down, Patau, anemia de Fanconi, síndrome de Shwachman-Diamond
Agentes químicos: benceno
Otros: exposición a campos electromagnéticos? Fumar?
LABORATORIO Y
GABINETE
Anemia, trombocitopenia, neutropenia, variaciones en cuenta leucocitaria (aumentada en el 75% de los enfermos, en el 20% de los casos leucopenia)
hiperuricemia (40%-50% de los casos), hipocalcemia, hiperfosfatemia, hiperpotasemia e incremento de la actividad serica de la LDH
CITOGENÉTICA Y
MOLECULAR
se detectan trastornos cromosomicos en el 70%-80% de los casos
Hibridización fluorescente in situ (FISH)
Reacción en cadena de la polimerasa (PCR)
Análisis cromosómico (cariotipo)
Citogenética
DIVISIÓN GENETICA
Numéricos
hiperdiploidia
Triploidia
Hipodiploidia
haploide
Estructurales
Translocaciones
Supresiones
inversiones
L3: Células grandes y homogéneas, con mas de 5% de mitosis y por lo menos 25% de células
vacuoladas.
DIAGNÓSTICO
Frotis de sangre periférica: presencia de blastos90%
Aspirado de medula ósea y biopsia : presencia de blastos del 20%
Clasificación según estirpe y gen afectado
TRATAMIENTO-INDUCCIÓN
A LA REMISIÓN
Consiste en administrar quimioterapia con la finalidad de alcanzar en un plazo de 4 o 5 semanas una situación de respuesta completa.
glucocorticoide (prednisona, prednisolona o dexametasona)
vincristina, asparaginasa
antraciclinico (daunorrubicina)
metotrexato solo o asociado a arabinosido de citosina
respuesta completa en el 95%-100% de los niños y el 85%-95% de los adultos.
FACTORES DE RIESGO PARA
PRESENTAR FALLA EN LA
INDUCCIÓN
Bajo riesgo: Precursor B, sin t(9:22).
Riesgo intermedio: Origen T con masa mediastinal.
Alto riesgo: Precursor B con t(9:22), origen T sin masa mediastinal.
DETERMINACIÓN DE LA
ENFERMEDAD RESIDUAL
MÍNIMA(ERM)
citometria de flujo o de PCR al final del tratamiento de induccion (dia 35) y en las semanas 12 a 14
negatividad de ERM (indica menos de 1 celulaleucemica cada 100 000 normales) indicativa de pronostico excelente (supervivencia superior al 90%)
persistencia de un 1% o mas de blastos en medula el dia +35 o del 0,1% en la semana 12 implica un riesgo elevado de recidiva
TRATAMIENTO-CONSOLIDACIÓN
O INTENSIFICACIÓN
Se inicia inmediatamente después de alcanzar la respuesta completa y su finalidad es reducir la enfermedad residual.
La intensidad y duracion de la quimioterapia dependen del grupo de riesgo
RIESGO DE RECAÍDA
Riesgo estándar: Edad < 50 años, leucocitos < 30,000 para linaje B, < 100,000 para linaje T, con respuesta completa de 4-6 semanas de iniciado el tratamiento y citogenetica favorable.
Riesgo alto: Edad > 50 años, leucocitos > 30,000 para linaje B, > 100,000 para linaje T, respuesta completa ausente a 4-6 semanas, inmunofenotipo B madura o pro-B, infiltracion a sistema nervioso central y citogenetica desfavorable.
TRATAMIENTO-CONSOLIDACIÓN
O INTENSIFICACIÓN
Pacientes de riesgo bajo e intermedio se administran primero varios ciclos (3 o 4) con antimetabolitos, como metotrexato a dosis altas seguido de acido folinico
En el grupo de alto riesgo, despues del tratamiento de induccion, se administran varios ciclos (entre 3 y 6) de intensificacion que incluyen metotrexato y Ara-C en dosis altas junto a citostaticos
PROFILAXIS DE LA LEUCEMIA EN
EL SISTEMA NERVIOSO CENTRAL
Factores de riesgo de infiltración de sistema nervioso central: DHL > 600 U/L, indice proliferativo por citometria de flujo en LCR (% S+G2M) > 14%.
Alto riesgo: Presencia de 1 factor de riesgo o B madura.
Bajo: Sin factores.
Riesgo desconocido: Sin información previa.
Dosis de quimioterapia intratecal triple (metotrexato, Ara-C e hidrocortisona)
Paciente de alto riesgo: 16 aplicaciones.
Paciente de bajo riesgo: 4 aplicaciones (2 ciclos).
Riesgo desconocido: 8 aplicaciones (4 ciclos).
TRATAMIENTO-
MANTENIMIENTO
Administración de mercaptopurina en dosis diarias y metotrexato en dosis semanales, durante un periodo de 18-24 meses, según la duración de los tratamientos de inducción y consolidación
DURACIÓN DEL
TRATAMIENTO
No parece necesario prolongar la quimioterapia mas allá de los 2 años
Aproximadamente el 10% de los niños y mas del 30% de los adultos presentan recidivas durante el ano siguiente a la suspensión del tratamiento y el 3%-5% en el curso del segundo año.
TRATAMIENTO DE LAS RECIDIVAS
Y SUPERVIVENCIA SIN LA
ENFERMEDAD
Con tratamientos similares al de induccion puede obtenerse una respuesta completa en el 70%-80% de los ninos y el 50%-60% de los adultos
Globalmente, la probabilidad de curación en la LAL infantil es del 80%
En los adultos 50%-60% de riesgo estándar y 35%-45% para los de alto riesgo
TRASPLANTE DE PROGENITORES
HEMATOPOYÉTICOS
Indicado en los pacientes que no obtienen la respuesta completa por criterios morfológicos o de ERM con quimioterapia convencional y en los que presentan recidivas tempranas.
LAL con factores de muy mal pronostico
La fuente preferible de progenitores hematopoyeticos es un familiar histocompatible
TRATAMIENTO DE LA LEUCEMIA
AGUDA LINFOBLÁSTICA
CON C-PH
la combinacion de imatinib y quimioterapia constituye el tratamiento de elección
En pacientes jóvenes, tras la consolidación es recomendable efectuar un TPH alogenico
tasa de respuesta completa del 95%-100% y supervivencia libre de evento del 40%-60% en adultos
TRATAMIENTO DE LA LEUCEMIA
AGUDA LINFOBLÁSTICA
CON R- MLL/AF4
Altas dosis de ARA-C y TPH alogenico en primera respuesta completa
tasas de supervivencia libre de evento del 40%-50%.
Son factores pronósticos desfavorables la edad inferior a 6 meses, la cifra de leucocitos superior a 300 × 109/L.
TRATAMIENTO DE LA LAL DE
FENOTIPO B MADURO
Tratamientos específicos, idénticos a los utilizados en los linfomas de Burkitt en estadios avanzados
El tratamiento es breve (4-6 meses) y no se requiere tratamiento de mantenimiento
Curaciones en mas del 70% de los niños y en mas del 50% de los adultos