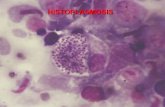
Histoplasmosis Dr. Mamani
-
Upload
imhotep359 -
Category
Health & Medicine
-
view
10.276 -
download
1
Transcript of Histoplasmosis Dr. Mamani
Generalidades
Descripta por primera vez por los médicos del ejercito del EEUU en Panamá en 1906.
Histoplasma capsulatum es un hongo dimorfo que sigue en una forma micelial a temperatura ambiente y crece como la levadura a la temperatura corporal en los mamíferos.
Generalidades
Es endémica en nuestro país, y gran parte del resto de América.
Las aves no son infectadas por el hongo y no transmiten la enfermedad, pero sus excreciones son un medio de cultivo enriquecido para el micelio.
Generalidades
Los murciélagos pueden infectarse y transmitir el hongo a través de los excrementos.
El suelo contaminado puede ser potencialmente infecciosos durante años. (maldición de las cuevas)
Generalidades
Inhalación de conidios en aerosoles y micelios en fragmentos, de los suelos resulta en los depósitos alveolares.
Puede haber reactivaciones.
Es posible aunque controversial la reinfección.
Epidemiología
El curso de la enfermedad es clínico en < del 5%.
En las personas con enfermedad pulmonar subyacente histoplasmosis pulmonar crónica se produce a una tasa de 1 por cada 100.000 personas por año.
Es un problema a tener en cuenta en los paciente HIV(+).
Epidemiología
Los síntomas clínicos son más frecuentes en hombres que en mujeres 4:1.
A excepción de las manifestaciones reumatoideas que se producen predominantemente mujeres.
Respuesta del huésped
Los linfocitos T son esenciales para limitar el alcance de la infección.
Las citoquinas activan los macrófagos para la actividad fungistática contra levaduras intracelulares.
Los organismos se limitan a los macrófagos.
Respuesta del huésped
La hipersensibilidad de tipo retardada para antígenos histoplasmales ocurre 3-6 semanas post-exposición.
El 85-90% de los individuos inmunocompetentes producen una respuesta positiva a la prueba de antígenos en la piel.
Respuesta del huésped
Los granulomas caseificantes calcificados se desarrollan a partir de semanas o meses.
Curso de la enfermedad
El principal foco es pulmonar, de curso agudo o crónico.
Puede haber diseminación sistémica.
La diseminación puede ser a ganglios linfáticos locales, bazo o hígado.
La histoplasmosis progresiva diseminada es rara en adultos inmunocompetentes.
Presentación aguda
La mayoría de los individuos son asintomáticos.
Los que desarrollan la enfermedad: Son inmunocomprometidos. O el inóculo es muy grande.
El pico aparece a los 3-14 días de la exposición.
Presentación aguda
Fiebre, cefalea, malestar general, dolor abdominal, tos, hemoptisis, disnea y dolor torácico.
También: Artritis, eritema multiforme, eritema nodoso, más en mujeres.
Adenopatía hiliar y mediastinal. Síndrome de la vena cava. Pericarditis, taponamiento cardíaco.
Presentación crónica
Suele aparecer en la presentación pulmonar.
Histoplasmosis recurrente: latente en granulomas “curados”.
Presentación crónica
Tos, fiebre, perdida de peso y decaimiento.
El 90% de los pacientes desarrollan cavidades que pueden agrandarse y resultar en necrosis.
Hemoptisis, tos productiva y disnea progresiva.
Formación de fístula broncopleural, bronquiolitis, y mediastinitis fibrosante.
Histoplasmosis diseminada
1 de cada 2000 formas agudas, el 4-27% en pacientes con la inmunidad celular comprometida.
Puede ser subaguda, aguda o hiperaguda.
Involucra: hígado, bazo, SNC, alteraciones oculares, reumáticas, adenopatías, ulceras orales en 50-60%.
Histoplasmosis diseminada
Forma aguda: Distress respiratorio, sepsis, organomegalia, encefalopatía, meningitis (5-20%), lesiones cutáneas (10%).
Forma subaguda/crónica: Diarrea, dolor abdominal, masa palpable, ulceras intestinales, pancreatitis, colecistitis, endocarditis, ICC, EAP, angor, fiebre, cefalea, convulsiones, hiperclacemia.
Histoplasmosis diseminada
Compromiso de la mácula con, posible ceguera.
El 10% es bilateral. “Histo-spots”.
Diagnósticos diferenciales
Neumonía Aspergilosis Blastomicosis Carcinoide Linfoma Colitis
ulcerosa
PCP Sarcoidosis Micoplasma Clamidia TBC Cáncer de
pulmón
Métodos complementarios
Forma aguda pulmonar: Cultivo del esputo (+) 10-15%. Coloración en el directo sensibilidad
10%. Ac. fijación del complemento: 1:8
exposición, 1:32 enfermedad activa, 5-15% a las 3 semanas, y 95% a las 8 semanas.
Ac. anti M 50-80%. Ac. Anti H 10-20%.
Métodos complementarios
Antígeno sérico y urinario: sensibilidad de 25-75%.
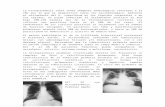
Test dérmicos (+) después de 1 año. Rx torax: Normal, infiltrados difusos
(lóbulos inferiores), patrón nodular o miliar en los casos severos.
Métodos complementarios
Forma crónica: Anemia leve. FAL elevada. Cultivo de esputo (+) en 50-85%. Coloración en el directo sensibilidad
40%. Ac. fijación del complemento (+) 70-
90% Ac. anti M 100%.
Métodos complementarios
Antígeno sérico y urinario: sensibilidad de 15%.
Rx torax: Histoplasmomas, cavitaciones (en lóbulos superiores) 90%, cicatrices fibrosas.
Tratamiento
No se trata a los pacientes asintomáticos inmunocompetentes.
Formas leves con Itraconazol o Ketokonazol VO 3-6 semanas.
El curso puede durar 12-24 meses. La VO es efectiva 75-85% respuesta. Los pacientes hospitalizados anfotericina
B EV 35mg/Kg, 59-100% respuesta.
Tratamiento
Las cavidades con pared de >3mm pueden ser tratadas quirúrgicamente.
Las formas diseminadas no necesariamente requieren internación inmunocompetentes, pueden ser tratadas con Itraconazol solo por 6-18 meses.
Las formas diseminadas severas con anfotericina B.
Tratamiento
Para el compromiso pulmonar puede usarse prednisona por 2 semanas.
Pacientes con SIDA son terapias largas o de por vida con anfotericina B EV 81-97%, Itraconazol 90%, fluconazole 88%.
Evolución
La forma pulmonar aguda es de excelente pronóstico.
En la forma crónica pulmonar las cavidades pueden agrandarse o necrozarse.
Los casos no tratados pueden producir fallo respiratorio, cardíaco o recurrencias.
Evolución
Recaídas: Pulmonar crónica 20%. Aguda diseminada 50% y 10-20% con
tratamiento supresor. Forma subaguda diseminada:
La muerte ocurre a los 2-24 meses. 90% se cura con tratamiento. Es frecuente la hospitalización y las
recaídas por años.
Evolución
Forma aguda diseminada: Muerte en semanas sin tratamiento. 50% mortalidad a pesar del tratamiento. Hospitalización. Sepsis. 5-10 insuficiencia adrenal a pesar del
tratamiento. 10% síndrome hiperagudo y muerte.
Puede ocurrir la reinfección.
Resumen
Es muy prevalente. La mayoría asintomática. En inmunocomprometidos puede ser
diseminada. El diagnóstico es serológico, antígeno,
cultivos y Rx torax. Todos los crónicos y diseminados deben
ser tratados. El tratamiento depende de la severidad. Es una gran simuladora.
Bibliografía
EMedicine Histoplasmosis Author: Ryan C. Chang M.D.
Consulting Staff, Department of Internal Medicine, Divisions of Pulmonary and Critical Care, Kaiser Permanente
UpToDate Pathogenesis and clinical manifestations of
disseminated histoplasmosis Pathogenesis and clinical manifestations of
disseminated histoplasmosis Pathogenesis and clinical features of pulmonary
histoplasmosis
Recuerden…
El acto sexual puede durar desde 5 minutos a 2 horas. (promedio en argentina 15-20 minutos).
Pero el VIH es para toda la vida. El preservativo siempre, desde que
están sin ropa interior hasta que se la vuelven a poner.