Clase N°3. Anatomia del aparato genital femenino, mama y pared abdominal.pdf
-
Upload
matias-manuel-zamora-diaz -
Category
Documents
-
view
237 -
download
0
Transcript of Clase N°3. Anatomia del aparato genital femenino, mama y pared abdominal.pdf
-
8/18/2019 Clase N°3. Anatomia del aparato genital femenino, mama y pared abdominal.pdf
1/27
Qui nteros, D Cl ase N°3
1
ANATOMÍA DEL APARATO GENITAL FEMENINO Y DE LA MAMA
PELVIS
- Constituye la parte inferior del tronco y está constituida por un cinturón óseo (formado por los 2coxales, el sacro y el coxis) y músculos.
- Tiene un Estrecho Superior , limitado por el promontorio, aleta del sacro (borde anterior), líneainnominada y borde superior de la sínfisis pubiana.
- Tiene un Estrecho Inferior , limitado por la sínfisis pubiana, ramas isquiopubianas, isquiones,ligamentos sacrociáticos mayores y cóccix.
- Está dividida por el Estrecho Superior en:. Pelvis Mayor hacia arriba (contiene al ciego, apéndice y colon). Pelvis Menor hacia abajo, entre estrecho superior e inferior (contiene los genitales internos)
- La cierra por debajo el piso o diafragma pelviano , que actúa como sostén de las vísceras y en el
trabajo de parto orienta la presentación fetal. Está formado por músculos (Elevador del ano eisquiococcígeo, que se unen en la línea media formando un rafe interrumpido por el ano y lahendidura vaginal) y una fascia , que cubre su cara pelviana.
- El Periné se encuentra por debajo del diafragma pélvico, en relación con los genitales externos.Tiene forma romboidal, y se puede dividir en 2 triángulos (trazando una línea entre ambosisquiones), uno anterior o urogenital y uno posterior o rectal (donde se encuentra el canal anal y lafosa isquiorrectal que permite la distensión de la vagina en el parto y del recto en la defecación).Está formado por varios planos musculares , que de superficie a profundidad son:. Superficial: Esfínter externo del ano, transverso superficial, isquiocavernoso, bulbocavernoso yconstrictor de la vulva.
. Medio: Transverso profundo y esfínter externo de la uretra.
. Profundo: Elevador del ano e Isquiococcígeo (piso pelviano).- La porción subperitoneal de la excavación pélvica está dividida por la fascia pélvica en diferentesespacios:
Pubis
Espacio prevesical
Aponeurosis umbilico-prevesical
Vejiga
Fascia vesico-vaginal de Halban
Vagina
Fascia vagino-rectalRecto
Vaina posterior del recto
Espacio retrorrectal
Espacio pelvirrectal superficial
Sacro
Aponeurosis sacro-recto-genito-
púbicas
-
8/18/2019 Clase N°3. Anatomia del aparato genital femenino, mama y pared abdominal.pdf
2/27
Qui nteros, D Cl ase N°3
2
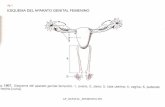
APARATO GENITAL FEMENINOEstá compuesto por: Genitales Externos:
- Monte de Venus- Vulva
Genitales Internos:- Vagina- Útero- Trompas de Falopio En pelvis menor, en relación con vejiga, recto y uréteres.- Ovarios
a) Monte de Venus: Prominencia célulo-adiposa, redondeada, por delante de la sínfisis del pubis.Tiene forma triangular y está cubierta de vello.
b) Vulva: Hendidura sagital mediana, dividida en 2 regiones:o Labial (del ectodermo): Labios mayores, menores, clítoris y su capuchón.o
Vestibular (del endodermo): entre la sínfisis y el himen.- Labios Mayores: Son 2 rodetes cutáneos ricos en grasa, semiabiertos en las multíparas yrecubiertos por piel y vello por fuera y mucosa con glándulas sebáceas y sudoríparas pordentro. Cubren a los labios menores. Se unen en la línea media por delante del ano, al que seconectan por el rafe perineal (comisura posterior).
- Labios Menores o Ninfas: Separados de los labios mayores por el surco interlabial , estánrecubiertos por mucosa con glándulas sebáceas. En el tercio posterior de su cara internadesembocan las glándulas de Bartholino. Rodean al vestíbulo vaginal o introito y al orificiouretral. Se unen hacia delante formando el prepucio y el frenillo del clítoris y hacia atrás lahorquilla vulvar.
- Clítoris: Órgano eréctil localizado en la parte anterior de la hendidura vulvar, por encima del
meato urinario. Los labios menores le forman por encima el capuchón o prepucio y por debajo elfrenillo. Está formado por un cuerpo (los 2 cuerpos cavernosos) y un glande.
- Vestíbulo: Es la región ubicada entre los labios menores y el orificio vaginal. Está separado delhimen por el surco vestíbulo-himeneal. Tiene un aspecto rosado, liso, con formacionesglandulares y eréctiles (bulbos del vestíbulo). Entre el clítoris y el orificio vaginal desemboca lauretra.El himen es un repliegue membranoso de mucosa vaginal, que presenta una perforación quepermite la salida del flujo menstrual. En el primer coito se desgarra (carúnculas himeneales) yluego del parto se destruyen por completo, quedando restos cicatrizales (carúnculasmirtiformes). Pueden tener diversas formas: Falciforme, Cribiforme, Anular o Labiado
- Glándulas vestibulares mayores: Las glándulas de Bartholino son acinosas, ubicadas en la parteprofunda de labios mayores y menores. Su secreción depende de impulsos nerviosos provocadospor la excitación sexual.
c) Vagina: Es el órgano de la cópula. Es un conducto músculo-membranoso, localizado entre el cuellouterino y la vulva. Forma un arco de adelante hacia atrás y de abajo hacia arriba de 7 a 8 cm delongitud. Forma con el útero un ángulo abierto hacia delante (AVF). El extremo superior seensancha y forma un fondo de saco circular que rodea el cuello uterino (bóveda). El fondo desaco se divide en anterior, laterales y posterior, que es el más profundo. Las paredes se adosanen el centro y se separan lateralmente en sentido antero-posterior. Carece de glándulas y lasecreción que posee es proveniente del cuello más las células epiteliales descamadas. Tiene 2
-
8/18/2019 Clase N°3. Anatomia del aparato genital femenino, mama y pared abdominal.pdf
3/27
Qui nteros, D Cl ase N°3
3
caras, una anterior (por la que corre la uretra) y otra posterior (más larga), surcadas porarrugas transversales que desaparecen en la zona superior de la cara anterior, llamada triángulode Pawlick, que se corresponde con el trígono vesical o triángulo de Lietaud, donde desembocanlos uréteres. A su vez, cada cara tiene un espesamiento longitudinal llamado columna.Histológicamente, presenta 3 capas:- Capa externa fibrosa - Capa media muscular (se subdivide en una capa externa de fibras longitudinales y otra internade fibras circulares)
- Capa interna mucosa (epitelio plano estratificado no queratinizado, que sufre alteracionescíclicas). Estas células contienen glucógeno, que por acción del bacilo de Döderlein setransforma en ácido láctico, que disminuye el pH vaginal
d) Útero: Es el órgano de la gestación. Órgano muscular hueco, de forma piriforme, localizadoentre vejiga y recto. Mide aproximadamente 8 cm de longitud, 4 cm de diámetro antero-posterior y 5 cm de ancho. Pesa 50 g. En las multíparas es más grande y más pesado. Estáformado por el cuerpo, el cuello y entre ambos, el istmo (región de transición). Entre el cuerpo yel cuello se forma normalmente un ángulo abierto hacia delante (anteflexión). Durante elembarazo aumenta de tamaño por hipertrofia e hiperplasia de sus células.- Cuerpo : es la porción superior y tiene forma de un triángulo invertido, con una cara anterior,una posterior y bordes laterales. Es el segmento muscular más activo. Por encima de lainserción de las trompas se encuentra una eminencia: el fondo uterino (rectilíneo en lanuligesta y convexo en las multíparas). Hacia ambos lados del fondo se encuentran los cuernosuterinos, que es la porción donde se une el fondo con los bordes laterales y el lugar desdedonde parten hacia delante el ligamento redondo y hacia atrás las trompas y ligamentos útero-ováricos. Su cavidad es pequeña.
- Cuello : es la porción inferior, de forma cilindro-cónica. Mide 2 a 3 cm de largo y está divididopor la inserción vaginal en una porción supravaginal y otra intravaginal (hocico de tenca). Su
conducto es fusiforme y posee pliegues que favorecen un cierre adecuado. Está limitado haciaarriba por el orificio cervical interno (OCI) y hacia abajo por el orificio cervical externo(OCE). Este último es puntiforme en la nulípara y estrellado o transversal en las multíparas.
- Istmo : está ubicado entre el OCI anatómico (a la altura de la entrada de la arteria uterina,salida de las venas coronarias y límite más bajo de adherencia peritoneal) y OCI histológico(zona de transformación entre epitelio endometrial y el endocervical). Mide aproximadamente1 cm y carece de límites precisos. A su nivel el canal se encuentra estrechado. Durante elembarazo y parto forma el segmento inferior (lugar de incisión para la cesárea). Su mucosa essimilar a la del cuerpo, con menos glándulas y sufre transformación decidual.
Histológicamente, presenta 3 capas:- Externa : Formada por el peritoneo visceral (perimetrio), que cubre las caras anterior,
posterior y el fondo uterino.- Media o muscular : A nivel del cuerpo posee 3 capas, una externa de fibras longitudinales, quese continúan con la de la vagina y trompas, una media de fibras espiraladas, con vasossanguíneos, que llegan hasta el istmo y son las encargadas de formar el globo de seguridad dePinard luego del alumbramiento colapsando los vasos, y una interna de fibras circulares.El cuello está formado en un 75% por tejido conectivo (capa interna y media) y una capamuscular externa de fibras longitudinales. El cambio de cuerpo a cuello puede ser gradual oabrupto. Su evolución durante el embarazo, preparto y parto determinará las modificacionesistmicocervicales (formación del segmento inferior, borramiento y dilatación cervical).
-
8/18/2019 Clase N°3. Anatomia del aparato genital femenino, mama y pared abdominal.pdf
4/27
Qui nteros, D Cl ase N°3
4
- Interna o Mucosa : El endometrio está destinado a la nidación del huevo fecundado. Poseeglándulas tubulares simples con células cilíndricas y una lámina propia. Tiene una capasuperficial, funcional, que sufre cambios cíclicos con las hormonas ováricas y que se descamadurante la menstruación y una capa basal, profunda, que no sufre estos cambios y a partir de lacual se regenera la capa superficial luego de la menstruación.La mucosa del istmo es similar al endometrio, sufre menos cambios cíclicos y sufredecidualización durante el embarazo, a diferencia del endocérvix que no lo hace, y que esdiferente del endometrio. La mucosa del endocérvix es de epitelio cilíndrico simple conglándulas mucinosas, y la del ectocérvix es de epitelio plano estratificado no queratinizado. Lazona de transformación (puede ser abrupta o gradual) es el sitio de desarrollo de las lesionesneoplásicas intraepiteliales. Los quistes de Naboth ocurren cuando el epitelio escamoso cubreel drenaje de las glándulas endocervicales.
e) Trompas de Falopio: Son dos órganos tubulares a cada lado del útero. Miden 10 a 12 cm delongitud y transporta el óvulo y los espermatozoides, y en ella se produce la fecundación. Estádividido en 4 sectores:- Intramural : 1 cm de longitud por 0,5 cm de diámetro. Es el segmento más estrecho y estálocalizado en el espesor de la pared uterina.
- Ístmica : 3 cm por 0,3 cm.- Ampular : 7 cm por 0,6 cm. Es delgada, blanda, flexuosa, con forma de embudo, que se extiendehacia la cavidad abdominal para formar el pabellón.
- Pabellón (o infundibulum) : con forma de embudo, termina en pequeños repliegues de mucosa(franjas o fimbrias) que rodean el orificio abdominal de la trompa (ostium abdominale). Unafimbria más desarrollada, la franja ovárica, forma un canal entre la trompa y el ovario, queconstituye un desfiladero para el óvulo.
Histológicamente, presenta 4 capas:- Serosa: formada por el peritoneo visceral.-
Subserosa: de tejido conectivo laxo.- Muscular: capa interna circular y externa de fibras longitudinales.- Mucosa: es un epitelio cilíndrico simple con células ciliadas. Posee además células secretoras. Eltransporte del óvulo es por la vibración ciliar y por los movimientos peristálticos de sus fibrasmusculares.
f) Ovarios: Glándulas localizadas a cada lado del útero, cuya función es endocrina y generativa(maduración folicular).Son 2 órganos ovalados, de color blanco grisáceo o rosado, de consistencia firme, que pesanentre 4 y 8 gr., con eje mayor vertical. Miden 4 cm de longitud por 2 cm de ancho por 1 cm deespesor. Su superficie varía de acuerdo a la edad de la mujer, lisa en la prepúberes ymamelonada luego de la pubertad (debida a los folículos, cuerpos lúteos y cicatrices). Situadosen la fosita ovárica en pared pelviana, limitada hacia delante por el ligamento ancho, hacia atráspor el relieve ureteral y los vasos hipogástricos, y hacia arriba los vasos iliacos externos.Tienen una cara medial, en relación con la trompa y el mesosálpinx, una cara externa, en relacióncon la pared pélvica y la fosita ovárica, un borde anterior, en relación al ligamento ancho ymesovario, un borde posterior libre, en relación con los uréteres y los vasos hipogástricos, unpolo superior, en relación a la trompa y el ligamento suspensorio del ovario y un polo inferiorunido al ligamento útero-ovárico.Histológicamente posee una zona medular, central, de tejido laxo, que carece de folículos y otraexterna, cortical, que comprende de superficie a profundidad 3 capas: epitelio cilíndrico
-
8/18/2019 Clase N°3. Anatomia del aparato genital femenino, mama y pared abdominal.pdf
5/27
Qui nteros, D Cl ase N°3
5
monocapa, túnica albugínea (de tejido conectivo laxo) y zona ovígena, de tejido conectivo, dondeaparecen los folículos en diversos estadios, los cuerpos lúteos y las cicatrices.
Revestimiento peritoneal de genitales internos:El peritoneo visceral cubre al útero y las trompas, desciende por la cara posterior del mismoreflejándose en el recto (formando el fondo de saco recto-uterino o de Douglas) y por la cara
anterior, hasta el nivel del OCI, reflejándose en la vejiga (fondo de saco vesicouterino).Las franjas tubarias carecen de peritoneo en su extremo distal, al igual que los ovarios, que sonintraperitoneales, y donde el peritoneo se detiene en su hilio, en la línea de Waldeyer-Farré.Las hojas del peritoneo que recubren su cara anterior y posterior, se continúan por fuera de losbordes uterinos constituyendo los ligamentos anchos hacia las paredes de la pelvis.
Medios de fijación del útero: Son:- Ligamentos Redondos : Hacia delante, desde el cuerno uterino al labio mayor de la vulva,
pasando por el conducto inguinal. Orienta al útero.- Ligamentos Útero-sacros : Hacia atrás, desde los bordes del cuello uterino a la 2ª y 3ª
vértebras sacras, pasando a cada lado del recto, delimitando la entrada al fondo de saco de
Douglas.- Ligamentos Anchos : Formado por el repliegue peritoneal. Por su interior transcurren vasos,
linfáticos y nervios.- Ligamentos Cardinales de Mackenrodt : se forman a partir de la fascia pélvica, y son los
ligamentos sacrouterinos, vesicouterinos y pubovesicales, entre otros. Dan sustentación ycontienen y protegen a los vasos sanguíneos.
# Irrigación del Aparato Genital Femenino:
La arteria uterina da las ramas arqueadas anterior y posterior, que se unen en la línea media ydan ramas perpendiculares, las arterias radiales (tortuosas, que llegan a capas profundas del
miometrio) de las que derivan las arterias espiraladas (que llegan al endometrio).Las venas son homónimas de las arterias, forman plexos periviscerales y carecen de válvulas, loque explica el desarrollo varicoso durante la gestación.
# Inervación del Aparato Genital Femenino: Está inervado por el SNA (SNS y SNP).- Ovarios y Trompas : Nervios de plexos que acompañan a las arterias.- Útero y Vagina : Plexo Hipogástrico (por debajo del peritoneo, a lado de vejiga y recto).- Genitales Externos : N. Abdomino-genital mayor, genitocrural, pudendo interno e ilioinguinal.
-
8/18/2019 Clase N°3. Anatomia del aparato genital femenino, mama y pared abdominal.pdf
6/27
Qui nteros, D Cl ase N°3
6
# Linfáticos del Aparato Genital Femenino:
MAMA Son los órganos de la lactancia. Son rudimentarias en el hombre, y en la mujer están pocodesarrolladas hasta la pubertad; adquieren su máximo desarrollo durante el embarazo y la lactancia.Se encuentran en cara anterior y lateral del tórax, desde la 2ª a la 6ª costilla y desde el bordeexterno del esternón a la línea axilar media. La parte súpero-externa se extiende a axila(prolongación axilar).Su configuración varía según edad, paridad, raza, etc. Pueden ser hemisféricas o cónicas,prominentes o aplanadas.
En su mayor parte están constituidas por tejido adiposo, que le da su forma y consistencia.Tiene 2 caras:- Cara Profunda : es cóncava y está en relación con los músculos pectoral mayor, serrato anterior yoblicuo externo del abdomen, de los que está separada por la fascia pectoral profunda. Entreambos se encuentra una zona de tejido laxo (espacio retromamario o submamario) que le damovilidad.
- Cara Superficial : está cubierta por piel (delgada, con pelos, glándulas sudoríparas y sebáceas).Por debajo se encuentra una capa de tejido celular subcutáneo, por donde corren vasos y nervios.
En el centro se encuentra el pezón, a la altura del 4° espacio intercostal, en el cual desembocan 15 a20 conductos galactóforos. Tiene músculo liso circular que produce su erección ante el estímulomecánico. Está recubierto por epitelio plano estratificado queratinizado, que posee glándulas perocarece de pelos y tiene abundantes terminaciones sensitivas. Está rodeado en su base por una zonade piel color rosado o café claro, la areola, de 1,5 a 6 cm de diámetro, que posee glándulas sebáceas.La mama está envuelta por la fascia pectoral superficial, que se continúa con la abdominal deCamper. Esta se une a la profunda por tabiques fibrosos (ligamentos suspensorios de Cooper) queatraviesan el tejido mamario, separando a la glándula en lóbulos, y se inserta en la piel dandosoporte.La glándula mamaria está constituida por:- Estroma : de tejido conectivo (que conecta lóbulos) y tejido adiposo (que ocupa los espaciosinterlobulares).
-
8/18/2019 Clase N°3. Anatomia del aparato genital femenino, mama y pared abdominal.pdf
7/27
Qui nteros, D Cl ase N°3
7
- Parénquima : formado por glándulas de tipo túbulo-alveolar y células mioepiteliales. Se divide en15 a 20 segmentos llamados lóbulos mamarios, dispuestos radialmente. Cada lóbulo estácompuesto a su vez por 20 a 40 lobulillos que están constituidos por 10 a 100 unidades túbulo-alveolares, que producen la secreción láctea.Cada lóbulo tiene su aparato excretor, recubierto por epitelio cúbico o cilíndrico, que terminan enel seno lactífero y luego por los conductos galactóforos en el pezón.
Inervación: por ramas de los nervios costales 2º a 6º. Las células mioepiteliales por fibrasadrenérgicas.
Irrigación: la arteria torácica lateral irriga el cuadrante súperoexterno (30%), la arteria mamariainterna irriga la parte medial y central (60%) y el resto por ramas de las arterias tóracoacromial,intercostales, subescapular y tóraco-dorsal.Las venas drenan a la vena axilar, mamaria interna, torácica lateral e intercostales superiores.
Linfáticos: Los linfáticos del pezón y la areola, y los plexos perilobulillares y subdérmicos drenan en
el Plexo Linfático Subareolar. De aquí se dirigen a los Plexos Subcutáneos Profundos y Perilobulares y luego pueden seguir 2 caminos:- Ganglios de la cadena mamaria interna (25%), que luego drenan en los linfáticos supraclaviculares,paraesternales, subesternales, mamaria interna contralateral, mediastínicos y abdominales yfinalmente en los plexos subdiafragmático y subperitoneal.
- Ganglios de la axila (75%). Pueden ir al grupo pectoral, central o subescapular, y de allí al grupoapical, que desemboca en el tronco subclavio, que finaliza en el conducto torácico a la izquierda yen el confluente yugulo-subclavio a la derecha.
El drenaje es de superficie a profundidad, y cada cuadrante puede desembocar indistintamente encualquier lugar. Hay otras rutas accesorias como la transpectoral y la retropectoral.
-
8/18/2019 Clase N°3. Anatomia del aparato genital femenino, mama y pared abdominal.pdf
8/27
Qui nteros, D Cl ase N°3
8
ANATOMÍA DEL APARATO GENITAL FEMENINO Y DE LA MAMA II
ÓRGANOS GENITALES EXTERNOS
Comprenden: monte de Venus , vulva y perineo ginecológico :1) Monte de Venus: situado por delante de la
sínfisis pubiana. Se compone de una capaceluloadiposa cubierta de pelos, de disposicióntriangular y vértice inferior en la mujer.
2) Vulva: está delimitada: a los lados por los surcosgenitocrurales; el monte de Venus hacia delante
y el ano hacia atrás. Se presenta como unahendidura cerrada, la cual esta compuesta por:a) Labios mayores: presentan:
- Cara externa (cutánea): más pigmentada,cubierta por vello; posee glándulas sebáceas
y sudoríparas.- Cara interna (semimucosa): presenta lasglándulas sebáceas y de Tyson.
- Borde libre y otro adherente.- Dos extremos: los cuales determinan hacia adelante la comisura anterior que se funde con elmonte de Venus y hacia atrás la horquilla vulvar.
b) Labios menores o ninfas: están separados de los mayores por el surco interlabial. Presentan:- Cara interna y externa.- Un borde libre y uno adherente.- Extremo anterior: se bifurca en dos láminas, una superior que al unirse a la opuesta forma elcapuchón del clítoris , y una inferior que al unirse también a la opuesta forma el frenillo delclítoris .
- Extremo posterior: puede confundirse con los labios mayores o unirse entre si determinandola fosita navicular .
Los labios menores están cubiertos por epitelio pavimentoso estratificado, con glándulassebáceas cuya secreción constituye el esmegma .
c) Vestíbulo: está limitado por los labios menores a los lados, el clítoris hacia adelante y la fositanavicular hacia atrás. Dentro del mismo se encuentran, de adelante hacia atrás:- Meato uretral: ubicado debajo del clítoris; a sus lados se observan 2 depresiones en cuyofondo desembocan los conductos excretores de las glándulas parauretrales o de Skene .
- Introito u orificio vaginal: puede o no tener la membrana himeneal.* Himen: membrana que se observa en la mujer virgen, ubicada en el límite entre la vulva yvagina, luego de su ruptura, los restos himeneales se denominan carúnculas mirtiformes.
- Glándulas de Bartholino: presenta: cuerpo glandular, conducto excretor y meato. Estásituada sobre el músculo transverso profundo del perineo. El meato desemboca en el surconinfo-himeneal. Es una glándula acinosa formada por tubos tapizados por epitelio cilíndricosimple.
-
8/18/2019 Clase N°3. Anatomia del aparato genital femenino, mama y pared abdominal.pdf
9/27
Qui nteros, D Cl ase N°3
9
d) Órganos eréctiles: comprenden: clítoris,bulbos vestibulares y el tejido semieréctilde los labios.* Clítoris: órgano eréctil formado por launión de los dos cuerpos cavernosos que
se apoyan sobre ambas ramasisquiopubianas. Constituido por tejidocavernoso, se divide en cuerpo y glande,el cual posee terminaciones nerviosas,constituyendo así la zona erógena principal.
e) Glándulas vulvares: la lubricación de lavulva necesaria para un coitosatisfactorio es llevada a cabo por:- Glándulas de Bartholino.- Glándulas vestibulares menores sebáceas y sudoríparas: que se encuentran
diseminadas en la superficie de los labiosmayores, y en menor grado en los labiosmenores.
- Glándulas parauretrales o deSkene.
3) Perineo ginecológico o cuñaperineal: sus límites son lahorquilla vulvar y el ano.
ÓRGANOS GENITALES INTERNOSComprenden: útero, anexos uterinos (trompas y ovarios) y vagina.1) Útero: es un órgano hueco de paredes gruesas y contráctiles destinado a recibir el embrión, se
encuentra ubicado centralmente en la cavidad pélvica, entre la vejiga por delante y el recto pordetrás, separado de éstos por repliegues peritoneales: vesicouterino y rectouterino o fondo desaco de Douglas. En la mujer adulta es de forma piriforme, siendo su dimensión en las nulíparas
de 7 cm de longitud (4 para el cuerpo y3 para el cuello) por 4 cm de ancho; enlas multíparas es ligeramente grande.
El eje del cuello y el cuerpo forman un
ángulo abierto hacia adelante(anteversoflexión o AVF), con menorfrecuencia este ángulos es posterior(retroversoflexión o RVF). El úteropresenta:
a) Orificio Cervical Interno (OCI):zona de unión del revestimiento
endometrial y endocervical. Por encima de éste, el útero presenta un ligeroestrangulamiento, el istmo uterino, que separa el cuerpo del cuello.
-
8/18/2019 Clase N°3. Anatomia del aparato genital femenino, mama y pared abdominal.pdf
10/27
Qui nteros, D Cl ase N°3
10
b) Cuerpo: es de forma cónica y aplanada de adelante hacia atrás; el fondo del útero es convexoen sentido anteroposterior.
c) Cuernos uterinos: prolongan el fondo y se continúan con las trompas, dan inserción a losligamentos redondos y propios del ovario.
d) Cavidad uterina: es de forma triangular y virtual, su capacidad es de 4cm³.
e) Ángulos laterales: se continúan con las trompas por el ostium uterino.f) Cuello: es cilíndrico, está dividido en dos porciones por la inserción de la vagina:- Porción supravaginal: prolongación del cuerpo.- Porción vaginal: visible con el espéculo y accesible al tacto por la vía vaginal.El cuello presenta el orificio externo del cuello que da acceso al canal cervical. Laextremidad superior, se estrecha a nivel del OCI y se prolonga con el istmo.
g) Medios de fijación: el útero está unido a las paredes de la pelvis por 3 pares de ligamentos:ligamentos laterales o ligamentos anchos, ligamentos redondos, y ligamentos útero-sacros.
2) Anexos uterinos: están constituidos por los ovarios y las trompas situadas a cada lado del útero.a) Ovario: glándula sexual par, tiene la forma de un ovoide aplanado, con superficie mamelonada
y de color blanquecino. Mide 3 a 4 cm de longitud, 2 cm de ancho, 1 a 2 cm de alto. Situadosa ambos lados del útero, no está recubierto de peritoneo. El ovario está sujeto por 3ligamentos:- Ligamento suspensorio: medio de fijación principal, lo une al infundíbulo pélvico.- Ligamento tubo-ovárico: lo une al pabellón de la trompa.- Ligamento útero-ovárico: une el ovario al cuerno uterino.
b) Trompas uterinas: son dos conductos músculos membranosos simétricos que se prolongan porfuera de los cuernos uterinos. La trompamide 10 a 12cm de largo y presenta 4 partes:- Porción intersticial: situada en el espesordel músculo uterino. Mide 1 cm, su diámetro
es de 0,2 a 0,4 mm.- Istmo: su longitud es de 3 a 4 cm, sudiámetro es de 2 a 4 mm.
- Ampolla: su longitud es de 7 a 8 cm, su diámetro es de 8 a 9 mm.- Pabellón: comunica la trompa con la cavidad peritoneal, posee unas 10 a 15 franjas.
3) Vagina: órgano de la cópula, es un conducto músculo membranoso situado entre la vejiga y lauretra por delante, y el recto por detrás. En posición de pie, la vagina es oblicua de adelanteatrás y de abajo hacia arriba. En decúbito dorsal, presenta con la horizontal un ángulo de 30 °.Su longitud es de 8 cm para la pared anterior y de 10 cm para la pared posterior. Cuando estávacía es aplanada en sentido antero-posterior. Su calibre es variable. Su superficie interna
presenta pliegues transversales o arrugas vaginales y una columna longitudinal paramedianasobre cada pared. Las arrugas y las columnas se debilitan en la menopausia.Por los fondos de sacos laterales se exploran los parametrios , por el fondo de saco posterior seaccede al Douglas , y por el anterior al septo vésicovaginal , trígono vesical y parte terminal de losuréteres.
PERINÉ O PISO PELVIANO:Es el conjunto de partes blandas que cierran por abajo la cavidad pelviana.
-
8/18/2019 Clase N°3. Anatomia del aparato genital femenino, mama y pared abdominal.pdf
11/27
Qui nteros, D Cl ase N°3
11
Una línea transversal trazada de un isquion a otro lo divide en 2 triángulos, uno posterior o anal yuno anterior o urogenital . Músculos superficiales del perineo:
1) Transverso superficial: insertado en el isquion y en el núcleo fibroso del perineo.2) Isquio-cavernoso: adosado a la rama isquiopubiana, se inserta en el isquion y la raíz del clítoris.
3) Bulbo-cavernoso o constrictor de la vagina: va desde el núcleo fibroso del perineo hasta elclítoris.4) Esfínter externo del ano: se inserta en el rafe ano-coccígeo y finaliza en el núcleo fibroso.El núcleo fibroso del perineo resulta de la fusión de los músculos superficiales. Tiene forma decuña con base inferior y vértice que se insinúa entre la vagina y el recto. La base de esta cuñaconstituye el periné ginecológico, que se extiende desde la horquilla vulvar y el ano.
Músculos del plano medio:1) Transverso profundo: se inserta en la cara interna del isquion, por encima del transverso
superficial y en el núcleo fibroso del perineo.2) Esfínter externo de la uretra: rodea toda la longitud de la uretra y se adhiere a la vagina.
Músculos del plano profundo:1) Isquio-coccígeo: se inserta en la espina ciática terminando en el borde lateral del cóccix.2) Elevador del ano: forma el piso de la pelvis, se extiende desde el pubis, aponeurosis del
obturador interno y espina ciática, desde donde converge hacia el núcleo fibroso. Su porcióninterna forma los pilares del elevador, que limitan el hiato urogenital a través del cual pasan lauretra, vagina y recto.
-
8/18/2019 Clase N°3. Anatomia del aparato genital femenino, mama y pared abdominal.pdf
12/27
Qui nteros, D Cl ase N°3
12
ESTÁTICA Y MEDIOS DE FIJACIÓN Los órganos genitales internos se mantienen en posición por la acción conjunta de: las fasciaspelvianas, el tonismo uterino, la presión intraabdominal, los medios de sostén o de apoyo y losmedios de fijación o de suspensión.1) Fascia pelviana visceral: sostiene las vísceras por su continuidad con la fascia parietal y con los
ligamentos.2) Aparato de sostén o de apoyo: está formado por el diafragma pelviano principal (músculos:elevador del ano e isquiococcígeo), y el diafragma pelviano accesorio o diafragma urogenital(músculo transverso del perineo y cuña perineal; músculo transverso superficial del perineo, bulbocavernoso, isquiocavernoso, esfínter estriado del ano y manojos puborrectales del elevador delano).
3) Medios de fijación o de suspensión: formado por: los repliegues peritoneales, ligamentos delútero y la condensación del tejido celulofibroso o parametrios.Los elementos de fijación más importante son los parametrios , condensación de tejidocelulofibroso subperitoneal del la pelvis, rico en fibras conjuntivas y elásticas, dispuestos enforma de retículo alrededor del cuello uterino. Ellos son:a) Parametrios anteriores o ligamentos pubo-vesico-uterinos.b) Manojos laterales o ligamentos de Mackenrodt.c) Manojos posteriores o ligamentos útero-sacros.
IRRIGACIÓN SANGUÍNEA1) Arteria iliaca interna o hipogástrica y sus ramas: da 2 ramas para el aparato genital:
a) A. uterina: irriga el útero, cruza por delante al uréter a nivel del istmo. Luego en el bordeuterino se divide:- Rama ascendente: que irriga el cuerpo.
- Rama descendente o cervico-vaginal: que irriga el cuello y la vagina en su tercio superior.La A. uterina termina a 2 cm del fondo uterino, anastomosándose con la A. ovárica.b) A. vaginal: llega a la vagina a 3 cm debajo de la cúpula e irriga los 2/3 inferiores del conducto.
2) Arteria ovárica: rama de la Aorta, es la principal irrigación del ovario. Da una rama tubáricaexterna que se anastomosa con la tubárica interna, rama de la uterina.
3) Arteria del ligamento redondo: es inconstante.# Las venas uterinas y vaginales siguen el trayecto de sus arterias homónimas y drenan en lavena hipogástrica. Las venas útero-ováricas reciben: las venas tubáricas, ováricas y del fondouterino, forman el plexo pampiniforme que siguiendo a la arteria ovárica desemboca a la derechaen la VCI, y a la izquierda en la vena renal izquierda.
LINFÁTICOS1) Colectores del cuello: desembocan en los ganglios iliacos externos y en los de la bifurcación de la
iliaca primitiva.2) Colectores de los ovarios, trompa y cuerpo uterino: son tributarios de los ganglios abdomino-
aórticos.3) La linfa de la vulva: drena hacia los ganglios inguinales superficiales y profundos.
-
8/18/2019 Clase N°3. Anatomia del aparato genital femenino, mama y pared abdominal.pdf
13/27
Qui nteros, D Cl ase N°3
13
INERVACIÓN1) Ovario: la inervación llega por el pedículo de la arteria ovárica y penetra por el hilio. Son nervios
vasomotores, pero también transmiten las sensaciones dolorosas nacidas en el ovario.2) Trompa: la inervación proviene de las ramas de los nervios ováricos y uterinos, y son vasomotores.3) Útero: recibe sus nervios del plexo hipogástrico superior e inferior.
4) Vagina: recibe inervación del plexo hipogástrico y su parte inferior del nervio pudendo interno.5) Vulva: recibe filetes del nervio pudendo interno y del plexo lumbar.
-
8/18/2019 Clase N°3. Anatomia del aparato genital femenino, mama y pared abdominal.pdf
14/27
Qui nteros, D Cl ase N°3
14
ANATOMÍA QUIRÚRGICA DE LA PARED ABDOMINALANTEROLATERAL
CELIOTOMÍAS, LAPARATOMÍAS, ACCESOS COMBINADOS TORACOABDOMINALES.
La pared abdominal antero-lateral es un conjunto de partes blandas comprendidas dentro de unmarco óseo definido por:
- arriba, el reborde torácico inferior,- abajo el borde superior de la cintura pelviana,- detrás, las apófisis transversas de las vértebras lumbares.
La pared abdominal está construida por un sistema de músculos planos que se organizan alrededorde dos pilares verticales: los músculos rectos del abdomen. Éstos están flanqueados por músculosanchos dispuestos en tres cajas, en direcciones cruzadas desde la superficie hacia la profundidad:
- Músculo oblicuo externo (oblicuo mayor), dirigido de abajo hacia adentro;- Músculo oblicuo interno (oblicuo menor), dirigido de arriba hacia adentro;
- Músculo transverso del abdomen con fascículos horizontales.Las aponeurosis prolongan estos músculos hacia la línea media que aparece como un verdaderotendón común central, perforando en su parte media por el orificio umbilical.Estas aponeurosis envuelven a los músculos rectos formando una vaina (vagina musculi rectiabdominis).Estos músculos sostienen las vísceras e intervienen en la respiración, especialmente el transversoque a la vez es antagonista y colaborador del diafragma. Las vías de abordaje de la cavidadabdominal más usuales se definen en función de la disposición, vascularización y sobre todo de lainervación de los músculos abdominales.Existen puntos débiles de la pared abdominal (ombligo, línea alba, línea semilunar de Spigel) o en suslímites (región inguino-femoral, región lumbar) en donde se pueden producir hernias y
eventraciones.La pared musculo-aponeurótica está descubierta por unos planos tegumentarios que tienen su propiavascularización e inervación, pudiendo así abastecer los colgajos plásticos.Su fascia profunda está revestida de una tela fibrosa (tenue hacia arriba, resistente en su parteinferior) que es la fascia transversalis, verdadero envoltorio del saco peritoneal y de surevestimiento celulo-adiposo: la fascia propia, cuya importancia quirúrgica se analizará másadelante.No es preciso reiterar la importancia clínica de la pared abdominal a través de la cual se puedevalorar el estado del contenido abdominal. Su patología propia (hernias, eventraciones, hematomas,tumores, traumatismos) ha perdido el desarrollo de exploraciones como la ecografía y latomografía, capaces de detallar los planos anatómicos superpuestos. La ecografía que utiliza sondasde 5,7 a 10 Mhz, poco penetrantes, constituye una exploración especialmente interesante.
PLANOS SUPERFICIALES Línea de Langer. Pliegos transversos
Las líneas de tensión cutáneas de Langer son el resultado de la organización espacial de lasfibras de colágeno del estrato reticular de la dermis. Estas líneas de tensión se presentan entoso el conjunto cutáneo. A nivel abdominal están dispuestas de forma horizontal en los dos
-
8/18/2019 Clase N°3. Anatomia del aparato genital femenino, mama y pared abdominal.pdf
15/27
Qui nteros, D Cl ase N°3
15
tercios superiores y ligeramente inclinadas hacia abajo y hacia dentro en la parte baja, dondese enlazan con las del miembro inferior.Una incisión perpendicular a estas líneas tienden a abrirse; una incisión oblicua a separarirregularmente sus bordes.Tal es el caso de la incisión oblicua de Mac Burney. Los bordes de la herida quedan encontacto en las incisiones paralelas a las líneas de Langer. Éste es el argumento a favor de lasincisiones horinzontales siguiendo un pliegue.Existen 3 pliegues transversales bien definidos:• El pliegue supraumbilical permite asentar una incisión transversal alta, que puede ser
prolongada eventualmente al nivel de los últimos espacios intercostales.• El pliegue infraumbilical que atraviesa el abdomen y termina un poco por encima de las
espinas ilíacas anterosuperiores. Es el lugar de la incisión transversal baja y a la derechadel “Mac Burney horizontalizado”.
• El pliegue suprapúblico , alrededor de dos traveses de dedo por encima de la sínfisis, en ellímite del vello femenino, es el recorrido de las incisiones tipo Pfannenstiel o Bardenheuer-Chernley.
Vascularización de los planos superficiales # Arterias
La piel recibe un importante aporte arterial y se inserta en el plano aponeurótico. Numerosospedículos que se originan al nivel de los músculos anchos y en la cara anterior de la vaina de losmúsculos rectos se distribuyen en los tegumentos. Son laterales, perforando la fascia externadel músculo oblicuo o de su aponeurosis en una línea correspondiente a la línea anterior, ytambién anteriores, procedentes de la vaina del músculo recto.Están regularmente escalonados, confirmando la metamerización de esta región.Habitualmente se encuentran cuatro pedículos por encima del ombligo, tres por debajo y el
último perfora la vaina del músculo recto ligeramente por encima del pubis.Estos pedículos perforantes están a menudo desdoblados en una rama lateral y otra medialseparados por uno o dos centímetros. Están alimentados por vasos laterales de la paredabdominal musculo-aponeurótica que veremos más adelante.Pinza vascular inferior: formada por las arterias epigástricas superficiales y la circunflejailíaca superficial. Estas arterias nacen, a veces de un tronco común, uno o dos centímetros pordebajo del ligamento inguinal.La arteria epigástrica superficial (ex subcutánea abdominal) se dirige hacia arriba y haciaadentro, distribuyéndose en los tegumentos de la región infraumbilical. Sus últimas ramas seanastomosan con las ramas perforantes anteriores para formar el círculo arterial subcutáneoperiumbilical, a su vez anastomosado por ramas sagitales con el círculo arterial profundo
umbilical.La arteria circunfleja ilíaca superficial (a. circonflexa ilium superficialis) se dirige hacia fuera y hacia arriba, paralela al ligamento inguinal. Da ramas descendentes hacia los ganglioslinfáticos inguinales, la piel de la ingle y ascendentes hacia la piel de la fosa ilíaca. Seanastomosa al nivel de la espina ilíaca anterosuperior con las ramas inferiores de lasperforantes laterales.Cada una de estas dos arterias controlan un área donde se pueden trazar colgajospediculizados: uno paramediano, siguiendo el eje de la arteria epigástrica superficial; el otro acaballo sobre la región inguinal y la raíz de la pierna, alimentando por el pedículo de la arteria
-
8/18/2019 Clase N°3. Anatomia del aparato genital femenino, mama y pared abdominal.pdf
16/27
Qui nteros, D Cl ase N°3
16
circunfleja ilíaca superficial. Esta pinza vascular superficial nutre los tegumentosinfraumbilicales. La región supraumbilical depende esencialmente de los pedículos perforantes.De ahí que deben ser prudentes los despegamientos cutáneos a este nivel.Las amplias incisiones de relajación lateral, que movilizan en masa el plano muscular superficial
y el plano cutáneo para la cobertura de evisceraciones, en principio no comprometen lavitalidad de la piel. No es el caso de los despegamientos pre-aponeuróticos extensos.
# VenasLa disposición es similar a la de las arterias. Pueden llegar a comportarse como derivacionescava-cava (las venas de la región inguinal hacia el sistema de la pared torácica) o porto-cavaspor las anastomosis periumbilicales, comunicando con la red profunda a través del sistema delligamento redondo del hígado.
# LinfáticosLa dirección del flujo principal es vertical, realizando una conexión inguino-axilar quecorresponde a la línea mamaria. Esto explica la posibilidad de permeabilización neoplásicahacia la pared abdominal a partir de un tumor de los cuadrantes inferiores de la mama. Sobreeste eje se ramifican las derivaciones laterales hacia los linfáticos lumbares y los medialeshacia el ombligo, verdadera encrucijada linfática entre la red superficial, subcutánea, la redprofunda de la pared y la red linfática intraabdominal. A este nivel se forman anastomosisprofundas ascendentes por el ligamento redondo del hígado y descendentes a lo largo deluraco y, en menor grado, de las arterias umbilicales hacia las fositas supravesicales ylaterovesicales. Por lo tanto, los tumores profundos pueden invadir la pared abdominal(nódulos de permeabilización umbilical).Existen comunicaciones hacia arriba y hacia dentro con los linfáticos torácicos internos(exmamarios internos).
# Inervación, proyección parietal de los dermatomas con los pedículos vascularesperforantes
Se originan de ramas nerviosas que surgen de los últimos ramos intercostales, del nervioinfracostal (rama T12) de de los nervios ilio-hipogástricos (ex abdominogenital mayor) e ilio-inguinal (ex abdominogenital menor) que vienen de la raíz L1. El esquema muestra lasuperposición de estos dermatomas. A su vez, definen unas áreas donde pueden proyectarseciertos dolores viscerales referidos.
PLANOS MÚSCULO-APONEURÓTICOS MÚSCULOS RECTOS Y PIRAMIDALES DEL ABDOMEN
Músculos rectos (musculi recti abdominis)
Aplanados de delante hacia atrás, sus fascículos se extienden verticalmente del tórax a lapelvis.
- Inserción superior: Se forma por tres digitaciones, fijándose respectivamente en laquinta costilla en su extremo anterior, en la sexta costilla y el cartílago vecino, en elcartílago de la séptima costilla y el proceso xifoides del esternón.
- Vientre: Al principio muy extendido, desciende estrechándose. Su borde medial está unidoa su homólogo por el rafe medio. Su borde lateral cruza el reborde condrocostal a 10 o 12cm de la línea media. El músculo no mide más de 8 cm transversalmente a nivel del ombligo.Es poligástrico, interrumpido en tres niveles por unas intersecciones tendinosas endirección horizontal. Estas intersecciones no son completas, más definidas en la cara
-
8/18/2019 Clase N°3. Anatomia del aparato genital femenino, mama y pared abdominal.pdf
17/27
Qui nteros, D Cl ase N°3
17
anterior que en la posterior. La más baja corresponde al nivel del ombligo; una cuartaparte esbozada bajo este nivel en un 30% de los casos.Estas intersecciones son las señales residuales de la metamerización de la paredabdominal. Son los equivalentes costales. Están acompañadas por un pedículo vásculo-nervioso que se extiende por debajo de ella. Su sección vertical puede ser causa dehemorragia.Se adhieren a la hoja superficial de la vaina de los rectos.
- Inserción inferior: El recto, no segmentado a partir de aquí, termina en un tendón planode 4 cm de ancho que se fija por delante en la rama horizontal del pubis, entre eltubérculo y el ángulo púbico.Esta inserción se extiende sobre la cara vertebral de la sínfisis púbica a la que refuerza.
Músculo piramidal (musculus pyramidalis abdominis)
Estos dos pequeños músculos se extienden, en dirección ascendentes, del pubis por delantede las inserciones terminales del músculo recto, hasta la mitad de la línea alba mediainfraumbilical, definiendo en parte de cara superficial del músculo recto. Son muy variables,bien pueden extenderse hasta el ombligo o bien faltan por completo (10%).
A veces están segmentados transversalmente. En las laparotomías suprapública puedenresultar incómodos para encontrar la línea media.
MÚSCULOS ANCHOS Músculos oblicuo externo del abdomen (antiguamente oblicuo mayor)
El vientre se inserta por arriba, en la fascia exotorácica de las últimas 7 u 8 costillas,mediante una serie de digitaciones imbricadas con los del músculo serrato anterior y las delgran dorsal (m. latissimus dorsi). La línea de inserción es una curva ampliamente abierta cuya concavidad mira hacia arriba yhacia fuera.
Las fascias posteriores del músculo, casi verticales, son completamente carnosas y se fijansobre la parte anterior de la cresta ilíaca, a nivel del borde externo, y sobre la espina ilíacaanterosuperior.Esta porción carnosa se encuentra con todas las incisiones laterales que se efectúan porencima de la espina ilíaca o por delante de la cresta ilíaca.El vientre muscular está completamente recubierto de una capa aponeurótica que seextiende desde la apófisis xifoides hasta la síntesis pública, pasando por delante del músculorecto, entrecruzándose sus fibras con las del lado opuesto a lo largo de toda la línea albamedia.El borde inferior de esta aponeurosis, extendida desde la espina ilíaca anterosuperior hastala tuberosidad del pubis, ligeramente curvada en canal hacia atrás, representa la clásica
arcada crural o ligamento inguinal (ligamentum inguinales). Éste delimita junto con el bordeanterosuperior del hueso coxal, un espacio subdividido por la cintilla ileopectínea en doslagunas: la laguna muscular por fuera y la laguna vascular por dentro.En la porción inferointerna de esta aponeurosis, entre el tubérculo púbico y la sínfisis, seabre una hendidura triangular alargada hacia lo alto, limitada por unos refuerzos fibrososque son los pilares laterales y mediales (crus lateral/crus medial). Esta hendidura estálimitada por arriba por unas fibras transversales intercrurales y por debajo, en profundidad,por expansiones del oblicuo externo o lado opuesto, formando el pilar reflejo (crusreflexum).
-
8/18/2019 Clase N°3. Anatomia del aparato genital femenino, mama y pared abdominal.pdf
18/27
Qui nteros, D Cl ase N°3
18
Así se encuentra delimitado el anillo inguinal superficial por donde discurre el cordónespermático que pasa a ser subcutáneo. El calibre normal de este orificio en un varónpermite pasar la punta del índice y clásicamente está revestido por el tegumento escrotalque se aparta. Se puede apreciar la anchura del anillo si se introduce el dedo, y la amplitudde la hernia subyacente durante la tos.En la mujer, este orificio es de menor calibre y permite el paso del ligamento redondouterino (ligamentum terres uleri).Las hernias aquí son más raras. En las niñas se acompañan a veces de tejido ectópico ováricoque no hay que confundir con un lipoma o un tumor.Músculo oblicuo interno (antiguamente oblicuo menor)
Su vientre se inserta sobre el esqueleto pélvico, se extiende en abanico de arriba abajo yhacia dentro, y se prolonga por una aponeurosis cuyo desdoblamiento constituye la porciónesencial de la vaina del músculo recto.Por abajo está fijado sobre los dos tercios anteriores de la cresta ilíaca. En su parte dorsalse inserta la fascia toracolumbar que engloba a los músculos sacrolumbares (m. erectoresspinae). Hacia delante los fascículos se insertan en la fascia profunda del ligamento inguinal,
convertido en canal en su porción lateral.El cuerpo muscular forma un abanico, extendiéndose hacia arriba, adentro y adelante. Losfascículos posteriores son totalmente carnosos. Se fijan sobre los cartílagos de las tresúltimas costillas. Los fascículos de origen ilíaco están reemplazados por una aponeurosiscomparable a la del músculo oblicuo externo y se extiende hasta la línea alba media.A nivel de los tercios superiores del músculo recto, esta aponeurosis se desdobla en el bordelateral del recto, en una lámina anterior y una posterior que envuelven el músculo para
juntarse de nuevo en su borde medial y fusionarse con los otros planos aponeuróticos,constituyendo así el rafe medio.En el tercio inferior del recto, la aponeurosis pasa por delante del músculo, dejando aldescubierto la cara posterior. La interrupción acentuada de la hoja posterior dibuja unacurvatura de concavidad inferior que delimita el final de la fascia profunda del recto. Es lalínea arqueada (línea arcuata) o arcada de Douglas. La transición es a veces menos nítida: esla zona arqueada.Los fascículos carnosos fijados en el tercio lateral del ligamento inguinal tiene una direcciónhorizontal, incluso ligeramente arqueada hacia abajo y hacia dentro.De hecho se trata de fascículos musculares que se insertan en la espina ilíaca anterosuperior
y que corren paralelos al tercio lateral del ligamento inguinal al que se adhieren. Pero no setrata de una verdadera inserción sobre este ligamento. Despegándose del ligamento inguinal,se desdoblan los dos tercios internos antes de insertarse delante del músculo recto mayor,un poco por encima de su tendón. Esta porción muscular, a veces tejida de fibras
aponeuróticas, forma el tendón conjunto (tendo conjuntivis). El músculo transverso tiene lamisma disposición en un plano más profundo, de donde parte esta denominación, bastanteimpropia, pues se trata de un elemento carnoso más que de un verdadero tendón. Ésta es larazón por la cual no deben apretarse mucho los puntos que pueden pasar a este nivel, en lasreparaciones parietales inguinales, para evitar la sección o necrosis del tendón conjunto.El espacio comprendido entre el borde inferior del tendón conjunto, el ligamento inguinal ensu tercio medio y el borde lateral del músculo recto, representan un punto débil, asiento dediversas hernias inguinales. Está recubierto por la fascia transversalis . Es la relajación deesta última lo que permite desarrollar las hernias directas.
-
8/18/2019 Clase N°3. Anatomia del aparato genital femenino, mama y pared abdominal.pdf
19/27
Qui nteros, D Cl ase N°3
19
Músculo transverso del abdomen
Músculo fundamental, es el mantiene la cavidad abdominal, desempeñando un papelimportante en la contención de las vísceras y la mecánica respiratoria.es también el quesepara los bordes de las incisiones medias, incitando a veces a preferir los abordajeshorizontales menor amenazados por las dehiscencias postoperatorias.Se extiende desde el tórax a la columna lumbar y a la pelvis. Dado que la dirección de losfascículos musculares es horizontal, se describirá de arriba abajo.Las inserciones superiores se forman en la fascia profunda de las seis últimas costillas, en launión con su cartílago, en el interior mismo de la cavidad torácica, en contacto con losfascículos diafragmáticos.Más abajo, el músculo se fija sobre los extremos de las apófisis transversales lumbares y lafascia toracolumbar teniendo como intermediario una banda aponeurótica, la aponeurosisposterior del transverso.Después se une a la mitad anterior de la cresta ilíaca y sobre la espina ilíaca anterosuperior,dentro de otros músculos.Por último se fija, al menos en apariencia, sobre el tercio lateral del ligamento inguinal, al
igual que el músculo oblicuo interno.Los fascículos carnosos se prolongan en sentido ventromedial con la aponeurosis anterior deltransverso que pasa por detrás del músculo recto del abdomen para fusionarse con las otrasaponeurosis al nivel de la línea alba. Esta disposición concierne a los dos tercios superioresdel músculo recto, en el tercio inferior la aponeurosis se dirige hacia delante y la línea depaso corresponde a la línea arqueada, que la refuerza.Los fascículos que se fijan sobre el tercio lateral de la arcada crural tienen la mismadisposición que los del oblicuo interno (tendón conjunto).La línea fronteriza entre el cuerpo carnoso del transverso y su aponeurosis anterior no esvertical sino que describe una línea sinuosa: la línea semilunar o línea de Spigel. El cuerpomuscular se insinúa francamente por detrás del músculo recto en su parte alta; se dirigehacia fuera y hacia abajo, en particular al nivel de la espina ilíaca anterosuperior. Se debeproceder con cuidado en las incisiones por disociación de los músculos anchos, como la deMac Burney y dirigirse hacia fuera después de abrir el oblicuo interno para proceder a ladisociación del transverso.Músculo cremáster
Algunos fascículos carnosos se despegan del borde inferior del músculo oblicuo interno y deltransverso. Están reforzados por los elementos provenientes del ligamento inguinal y rodeanal cordón espermático, formando la túnica muscular cremastérica.Este cremáster, suspensorio, tira del testículo hacia el anillo inguinal en caso de contracciónde la pared abdominal. Incrementa el diámetro del cordón, de ahí que su resección sea
recomendable en las reparaciones de hernias inguinales. Se debe entonces fijar losfascículos más superficiales al anillo inguinal superficial para evitar una posición demasiadabaja del testículo. Al nivel del cuello herniario debe considerarse la proximidad del nerviogenitofemoral, que además es un nervio motor. La lesión de este nervio puede dejar secuelasdolorosas.Fascia transversalis
Es un recubrimiento fibroso, situado en la fascia profunda del músculo transversal delabdomen y recubre la grasa de la fascia propia que la separa del peritoneo parietal.
-
8/18/2019 Clase N°3. Anatomia del aparato genital femenino, mama y pared abdominal.pdf
20/27
Qui nteros, D Cl ase N°3
20
Insignificante en la porción superior del abdomen, la fascia se refuerza hacia abajo yadquiere la calidad de una verdadera aponeurosis. Ofrece un plano resistente que permitelas plastias en las reparaciones de las hernias inguinales y femorales. Es cosiderada por losautores americanos y canadienses como el elemento principal de la solidez de la regióninguinal.La fascia transversalis sobrepasa el tendón conjunto por debajo del mismo, se adhiere a laparte profunda del ligamento inguinal y se prolonga hasta la aponeurosis muslo en la vaina delos vasos femorales. Se invagina en manga de chaqueta y reencuentra el pedículo testicular:es la fibrosa del cordón o fascia espermática interna.Refuerzos de la fascia transversalis El ligamento de Henle u hoz inguinalis es un refuerzo que se extiende desde el borde lateraldel recto mayor hasta la porción más interna del ligamento inguinal. Se continúa más abajodonde refuerza el ligamento de Gimbernat (ligamentum lacunare), limitando la lagunavascular interna.El ligamento de Hesselbach (ligamentum interfoveolore) es un tracto fibroso que seextiende desde la espina ilíaca anterosuperior a la línea arqueada. Sostiene la axila del
cordón espermático y, puesto en tensión, disminuye el orificio inguinal profundo. En suporción medial está seguido por los vasos epigástricos inferiores.Vaina de los rectos del abdomen (vagina m. recti abdominis)
Su constitución se ha visto más arriba. Los segmentos fibrosos que la forman son deoblicuidad creciente hacia abajo en su hoja superficial, más horizontales en su hojaprofunda, lo que recalca la importancia real del músculo transverso en su constitución.Esto explica que los fallos de sutura después de una laparotomía media se iniciengeneralmente por un desgarro de la hoja profunda, sobre todo si se usan puntos simplestransversales. La resistencia de esta vaina al desgarro es dos veces más importante en elsentido vertical que en el transversal, argumento usado por los partidarios de las
laparotomías horizontales (Greenall, Evans, Pollock).El músculo recto está adherido a la capa superficial de la vaina al nivel de las interseccionestendinosas. Estas adherencias deben ser, al menos en parte, respetadas en el tratamiento deciertas eventraciones, usando la vaina como material de plastia con el fin de ejercer unatracción sobre el músculo recto e instalarlo delante del defecto parietal (procedimiento deWelti). Este método tiene una indicación particular en las eventraciones supraumbilicales. Laexposición de los rectos es siempre menos satisfactoria en la parte inferior del abdomen.Por debajo de la línea arqueada no se puede hablar de la vaina de los rectos. La hojaposterior se prolonga hasta el pubis mediante la fascia tranversalis, más fina. Se encuentrareforzada por tres cuerdas fibrosas residuales, el uraco en la línea media y las arteriasumbilicales (chorda urachi, chorda anteriae umbilicalis) reunidas por el plano fibroso de la
aponeurosis umbilico-prevesical.La vaina de los rectos es muy quirúrgica: la posibilidad de tallar los colgajos, dirigidos haciadentro (Welti) o hacia fuera (Berger-Orr), son una verdadera fuente de material plásticopara el tratamiento de ciertas hernias y eventraciones medias y paramedias. La parte delmúsculo que se denuda es rápidamente recubierta por una neoformación fibrosa.Es también por la vaina de los rectos por donde pasan las incisiones paramediales: laterales,que tienen el problema de denervar parcialmente los músculos o mediales, separando el rectomayor por su borde medial; incisión en batidor o incluso transrectal.
-
8/18/2019 Clase N°3. Anatomia del aparato genital femenino, mama y pared abdominal.pdf
21/27
Qui nteros, D Cl ase N°3
21
VASCULARIZACIÓN DEL PLANO MUSCULOAPONEURÓTICO La vascularización permite incisiones y colgajos diversos. La inervación lo permite menos. Laexistencia de antiguas cicatrices crea barreras esclerosas más o menos completas. Por estarazón hay que tenerlas en cuenta en las intervenciones iterativas: subcostal por encima de unviejo Rio Branco por ejemplo.
# ArteriasExisten un eje arterial vertical epigástrico, situado en las fascia profunda de los músculosrectos que recibe ramas que provienen de las últimas arterias intercostales, arteriaslumbares y de la arteria circunfleja ilíaca profunda.La arteria epigátrica inferior, rama de la ilíaca externa, se anastomosa en el tercio delrecto con la arteria epigástrica superior, rama abdominal de la arteria torácica interna(antiguamente mamaria interna).La arteria epigástrica inferior nace por detrás del orificio profundo del canal inguinal(anulus inguinalis profundus) al cual rodea medialmente, constituyendo a la vez unareferencia quirúrgica y un riesgo en la cura de las hernias de la ingle. Su calibre escomparable al de la arteria radial. Puede sangrar ya que se retrae después de la sección. Se
dirige oblicuamente hacia arriba y adentro, siguiendo el trayecto del ligamentointerfoveolar para cruzar el borde lateral del músculo recto en un punto variable de 4 a 8cm por encima de la rama horizontal del pubis. Esta variabilidad debe ser conocida en lasincisiones de la fosa ilíaca derecha.Alargando una incisión hacia abajo, en dirección ilíaca (Jalaguier o Mac Burney) existe elriesgo de encontrar esta arteria de gran calibre. Puede ser ligada sin riesgo.En su origen, la arteria epigástrica origina la arteria funicular (arteriae cremasterica), quese dirige al cordón espermático. La ligadura de este vaso permite una mejor preparaciónquirúrgica del orificio inguinal profundo. A este nivel existe el riesgo de lesión de la ramagenital del nervio genitofemoral.
Detrás del músculo recto, en contacto inmediato con su fascia profunda, la arteriaepigástrica inferior se divide en una rama descendente que llega a la región púbica y seanastomosa con la obturatriz y un tronco ascendente a veces subdividido, yendo alencuentro de la arteria epigástrica superior. Termina más frecuentemente en numerosasramas que se agotan a mitad de distancia de la apófisis xifoides y el ombligo. Lacomunicación completa entre las arterias epigástricas superiores e inferiores se produceen un 20% de los casos.La arteria epigástrica superior llega a la fascia posterior del músculo recto pasando através de las inserciones xifoidea y condrocostal del diafragma (hiato de Larrey). Estosvasos de pequeño calibre y su hemostasia no suponen problemas cuando se seccionan losmúsculos rectos.
Es evidente el dominio de la arteria epigástrica inferior: en las grandes incisionessubcostales bilaterales la porción más alta del labio inferior siempre sangraabundantemente.El sistema lateral está alimentando por las ramas diafragmáticas de la arteria torácicainterna, anastomosada con las últimas intercostales que se prolongan dentro de la cavidadabdominal. Más abajo, las arterias lumbares toman el relevo, reforzadas por encima de lacresta ilíaca por la arteria circunfleja ilíaca profunda, proveniente de la arteria ilíacaexterna, y pasando por el borde del ligamento inguinal.
-
8/18/2019 Clase N°3. Anatomia del aparato genital femenino, mama y pared abdominal.pdf
22/27
Qui nteros, D Cl ase N°3
22
Estas arterias laterales forman un verdadero plexo arterial del flanco que borraparcialmente su metamerización. Ésta reaparece al nivel de las ramas transversales quellegan a la vaina del músculo recto, penetrando por los orificios vasculonerviosos de su hojaposterior y se anastomosan con los ejes epigástricos. Este plano arterial está situadoprofundamente entre los músculos oblicuos interno y transverso. Dicho plano es el quesangra en las contraincisiones de drenaje efectuadas a ciegas en los flancos. Estasincisiones deben ser quirúrgicas dado que siempre suelen ser importantes las hemorragiasque se producen a lo largo de los drenajes. No deben considerarse sólo como subcutáneas;la hemorragia oculta puede acceder a la cavidad abdominal, al abrigo de la falsa confianzade un drenaje taponado. Las reintervenciones de hemostasia deben hacerse en un medioquirúrgico.
# VenasDisposición idéntica a la arterial.Las dos venas epigástricas inferiores forman, 3 cm antes de su desembocadura en la venailíaca externa, un tronco común bastante voluminoso, que se ha podido usar para perfusión alargo plazo, después de haberlo abortado por vía vaginal.
# Linfáticos
Su disposición corresponde a lo que se ha descripto para el plano superficial. Se recuerdasimplemente el papel del ombligo, verdadero pazo de comunicación hacia los territoriosprofundos mediante el ligamento del hígado y los linfáticos de la aponeurosisumbilicoprevesical.
INERVACIÓN Está asegurada por los nervios intercostales a partir del V para la porción más alta del oblicuoexterno y del músculo recto, por el nervio subcostal y las ramas L1 y L2, orígenes de los
nervios iliohipogástricos, ilioinguinal y genitofemoral.La dirección general de estos nervios e oblicua hacia abajo. Su recorrido es entre el músculooblicuo interno y transverso antes de penetrar en la vaina de los rectos por la hoja profunda.Están más o menos amenazados en incisiones tales como la celiotomía media o su equivalente,paramediana interna en bastidor.Los nervios intercostales Vll, Vlll y lX inervan la porción supraumbilical del músculo recto. Losdos primeros tienen un proyecto recurrente hacia arriba y hacia dentro que les hace seguir ladirección general del reborde condrocostal.Están relativamente protegidos. Una incisión subcostal trazada a dos traveses de dedo bajo elreborde costal debe preservarlos.Los nervios lX y X están más amenazados. Sin embargo, como es necesaria la sección de tres
intercostales para provocar una parálisis de un segmento del recto,se explica la buenatolerancia habitual a la incisión subcostal, muy utilizada en la cirugía biliar.El nervio X intercostal se dirige al ombligo.El Xl es el nervio subcostal, hacia la porción infraumbilical del recto mayor.Para preservarlos debe pensarse que, prolongados artificialmente, su dirección llegaríarespectivamente a mitad del ligamento inguinal y el tubéculo público del lado opuesto.El nervio iliohipogástrico (L1) desciende hasta la porción inferior del músculo recto e inerva alpiramidal del abdomen.
-
8/18/2019 Clase N°3. Anatomia del aparato genital femenino, mama y pared abdominal.pdf
23/27
Qui nteros, D Cl ase N°3
23
El nervio ilioinguinal (L1) participa en la inervación de los músculos laterales y del tendónconjunto pero no alcanza al recto.El nervio genitofemoral (L2) inerva el cremáster.Estos nervios intercambian anastomosis al nivel de los flancos. En el interior mismo de la vainadel recto existe un verdadero plexo que une las ramas escalonadas, al menos en un 70% de loscasos. Así se explica la tolerancia relativamente buena de la sección de uno o dos de estosnervios.La incisión latero-rectal, que fue extensamente aplicada en la cirugía biliar, esparticularmente terrible para la inervación del recto mayor.Estos nervios son igualmente sensitivos, su lesión explica las disestesias y otras secuelasdolorosas postoperatorias muy molestas, sobre todo en las reparaciones de hernias.
PUNTOS DÉBILES DE LA PARED ABDOMINAL ANTEROLATERAL Se definen así las zonas críticas donde se desarrollan más a menudo las hernias espontáneas olas dehiscencias postoperatorias.Se dejará de lado el caso particular de la región inguinofemoral, que necesita un desarrollo
especial en el aparato del estudio de las hernias.Se examinarán:- La línea alba media.- La línea semilunar de Spigel.- El ombligo.- Los puntos débiles posteriores.
Línea alba media
Es un rafe medio, fibroso, formando por el entrecruzamiento de las aponeurosis de losmúsculos anchos. En su porción supraumbilical forma una verdadera banda fibrosaentretejida, de 1 a 2 cm de ancho, uniendo las dos vainas de los músculos rectos. La
laparotomía media supraumbilical correctamente realizada debe atravesarla sin descubrir loscuerpos musculares.Por debajo del ombligo el rafe se encoge y, bajo la línea arqueada, no se insinúa más entre losmúsculos rectos que pueden contactarse entre sí por su borde medial. El intersticio es aveces difícil de encontrar. Es necesario buscarlo hacia lo alto, allí donde los rectos seseparan después de haber contorneado el ombligo.Las incisiones medias tienen numerosas ventajas: rápida abertura, rápido cierre, pocahemorragia, no se sacrifica ningún nervio, no exponen los espacios celulares ni musculares,permiten también todas las ampliaciones.La cicatriz operatoria es naturalmente amplia. Sin embargo, las tensiones ejercidas sobre lasutura son mayores que en todas las demás incisiones, razón por la cual una reparación de
laparotomía media constituye en sí una operación, ya que se trata de la reconstitución de unaparato tendinoso.Hace falta tener una concepción dinámica de la pared abdominal.Está formada por tres cinchas musculares cruzadas; dos cinchas formadas por los músculosoblicuos externo y oblicuo interno, en continuidad a nivel de la línea media, el músculo oblicuoexterno derecho se continúa con el músculo interno izquierdo y a la inversa. Se le añade lacincha profunda del transverso.La línea alba aparece entonces como un lugar de neutralización de tracciones divergentes entodo su sentido, un verdadero tendón central de un sistema de músculos digástricos. El
-
8/18/2019 Clase N°3. Anatomia del aparato genital femenino, mama y pared abdominal.pdf
24/27
Qui nteros, D Cl ase N°3
24
cierre parietal no debe ser jamás la maniobra secundaria que se deja el más inexperto delequipo.Son frecuentes las hernias espontáneas de la línea alba, habitualmente de pequeño volumen.Asientan sobre todo en la porción supraumbilical: son las hernias epigástricas de contenidograso o epiploico, raramente de contenido visceral. El ligamento redondo del hígado se lepuede adherir. Se ha señalado su asociación, inexplicable, a úlceras duodenales.Tanto los embarazos repetidos como el adelgazamiento, la obesidad, la ascitis, puedenprovocar una distensión de la línea alba media, causando una diastasis de los rectos, enprincipio no quirúrgica.Ombligo
Esta cicatriz está situada un poco por debajo de la mitad de la línea xifopúbica. El ombligoseñala la cuarta vértebra lumbar, la terminación aórtica, el centro de gravedad del cuerpohumano. Es el punto menos grueso de la pared abdominal. La piel está casi directamentesobre el peritoneo parietal, en la zona del anillo fibroso umbilical que se encuentra en el rafemedio.La cicatriz está limitada por un rodete externo, en profundidad por un surco circular
marcando la adherencia de la piel al anillo fibroso. El fondo está marcado por un mamelóncicatricial estrellado.El anillo umbilical (anulus umbilicalis) delimita un orificio ovoide con un eje mayor transverso,a veces con forma de boca de cañón o circular. Su diámetro varía de 2 a 8 mm y tiende adisminuir con la edad. Este orificio está parcialmente oculto por los cuatro cordonesfibrosos residuales que son el ligamento redondo del hígado, la arteria umbilical y el uraco.El uraco está constituido por una adventicia fibrosa, de un lecho muscular sobre todolongitudinal y de una luz acanalada conservada a través de un epitelio variable: pavimentoso,urotelial, cilíndrico y mucíparo.# Los tres cordones inferiores:
La arteria umbilical puede ser única. Esta anomalía se asocia a veces a modificacionesurogenitales, en general homolaterales, siendo de rigor su examen en el corte del cordónumbilical en el momento del nacimiento.El uraco alcanza el ombligo sólo en un tercio de los casos. Lo más frecuente es que seafine y divida antes de abortarlo, tejiendo en la parte alta de la aponeurosisumbilicoprevesical una red fibrosa infraumbilical.Residuo del canal alantoideo, el uraco puede quedar parcial o totalmente permeable, ser elorigen de fístulas vesicoumbilicales, de un divertículo superior de la vagina urinaria oincluso de una fístula ciega umbilical en la cual podrían acumularse todo tipo de residuosde origen cutáneo, lo que constituye los falsos quistes superados del uraco.Los verdaderos quistes se sitúan en la parte media del tracto y su contenido es mucoso.
Los tumores malignos del uraco son los carcinomas a veces mucíparos, invasivos por susconexiones linfáticas con el ombligo y la pelvis.# Fascia umbilical:
Esta bandeleta fibrosa transversal, refuerzo de la fascia transversalis, limita enprofundidad el anillo umbilical. Es inconstante o bien está situada por encima del plano delombligo. La piel está separada del peritoneo parietal anterior por un pequeño tracto graso.El peritoneo en sí se adhiere fuertemente a la pared musculoaponeurótica. Sudespegamiento y sutura separa a nivel del ombligo se presta a engaño durante el cierre delas laparotomías medias.
-
8/18/2019 Clase N°3. Anatomia del aparato genital femenino, mama y pared abdominal.pdf
25/27
-
8/18/2019 Clase N°3. Anatomia del aparato genital femenino, mama y pared abdominal.pdf
26/27
Qui nteros, D Cl ase N°3
26
PLANOS PROFUNDOS Fascia subperitoneal
Se denomina así el plano celuloadiposo, de espesor variable, que se interpone entre la fasciatransversalis y el peritoneo parietal. Se subdivide en una capa frontal, directamente adheridaa la serosa, celuloadiposa, y una capa superficial, más fibrosa y más resistente, a veces
conocida como fascia propia. Ocupa el espacio retroperitoneal y se prolonga en los flancoshasta la región anterior del abdomen, permitiendo así el despegamiento del peritoneo y losabordajes extraperitoneales de los órganos posteriores (incisiones de Dos Santos, de Bazy,de Foley…).La fascia desaparece casi completamente en la región umbilical, alrededor de la cual como yase ha visto, el peritoneo está prácticamente adherido al plano muscular. El peritoneodiafragmático es también imposible de despegar.
Espacios despegablesEspacio inferior
Es el que permite el abordaje extraperitoneal de la cara anterior de la vejiga urinaria, de lapróstata, del pedículo obturador, la colocación de una prótesis preperitoneal en eltratamiento de las hernias de la ingle o de las hernias obturatrices. El límite superior es a 3cm bajo el ombligo; a los lados está limitado por el cordón espermático, que se puedemovilizar lateralmente (parietalización del cordón); constituye el origen de la arteriaepigástrica inferior.Por debajo ocupa el espacio de Retzius (spatium retropubicum) hasta el plano fibrosopubovesical y se prolonga por detrás de las regiones inguinales donde se denomina espacio deBogros. Las dimensiones medias de este espacio son: 17 a 18 cm de ancho por lo alto, 12 cmverticalmente, 6 a 8 cm de ancho en el borde inferior.Ésta son las dimensiones de la pieza protésica talladas para la cura de las hernias bilaterales
mediante el procedimiento profundo (Stoppa).Espacio superior
Es más estrecho. Termina 3 cm por encima del ombligo; el plano de clivaje puede prolongarsebastante en dirección ascendente por debajo del apéndice xifoides y lateralmente de 6 a 7cm por detrás de los músculos rectos.
Comunicación de los espacios celularesLa fascia infraperitoneal, posible asiento de temibles celulitis profundas, comunica con losespacios celulares vecinos:
- Hacia arriba, espacio subpleural por el hiato costolumbar.
- Por debajo y detrás, con la región lumbar superficial mediante los puntos débilesposteriores, en donde pueden exteriorizarse algunas inflamaciones y colecciones supuradasretroperitoneales.Por debajo y hacia delante, la fascia inguinal y las bolsas, en donde pueden exteriorizarsesupuraciones, efusiones de gases y hematomas subperitoneales.
- Hacia abajo y dentro a través del canal subpubiano ciertas efusiones pélvicasinfraperitoneales llegan a la fascia interna de la pierna. A menudo la tumefacción profundaque provocan se confunde con una flebitis inicial.
-
8/18/2019 Clase N°3. Anatomia del aparato genital femenino, mama y pared abdominal.pdf
27/27
Qui nteros, D Cl ase N°3
- Finalmente, por detrás, la comunicación se realiza con el plano profundo de la nalga a travésde las escotaduras ciáticas, donde ciertas celulitis subperitoneales se manifiestaninicialmente como una ciatalgia.
Proyecciones parietales de las zonas declives de drenaje peritoneal.
Para que el drenaje de la cavidad peritoneal sea eficaz, el tubo debe ser de buen material yestar bien colocado, es decir, en los puntos de mayor declive de la cavidad. Un drenajepositivo mal colocado en el punto de declive no tiene capacidad de drenaje.La zona más accesible en la posición de decúbito es el surco parietocólico que se prolonga muylateralmente sobre la pared abdominal. La experiencia demuestra que la gran mayoría de losdrenajes colocados en los flancos están en realidad demasiado altos. Esto los hace pocoeficaces y favorece el desplazamiento secundario del drenaje que llega a colocarse en mediode las asas del intestino delgado.Con la enferma acostada, la contraincisión debe efectuarse a 3 o 4 traveses de dedo haciaatrás de la línea horizontal pasando por la espina ilíaca anterosuperior, a pesar de algunosinconvenientes hemorrágicos y a veces nerviosos que ya se han señalado.
El fondo de saco de Douglas y los espacios subfrénicos en su porción posterior son másprofundos, por los que interesa que los drenajes aspirativos pasen por los surcos paritoneales.Se recuerda la dificultad de drenaje de la celda esplénica, aislada por la barrera delsustentaculum lienis.