CICLO SEXUAL FEMENINO - enfermeria-unitec2.webnode.es · CICLO MENSTRUAL •Ciclo Normal: 28 + 7...
Transcript of CICLO SEXUAL FEMENINO - enfermeria-unitec2.webnode.es · CICLO MENSTRUAL •Ciclo Normal: 28 + 7...
FISIOLOGÍA
• Desarrollo de folículos 6 – 7 sem vida intrauterina
• Aumento en número 20 sem vida intrauterina
(6 – 7 millones)
• Proceso de Atresia
• 300.000 folículos folículos primordiales desde la
Recién Nacida hasta la pubertad
Crecer Involucionar
• 300-400 alcanzan Ovulación
CICLO MENSTRUAL
MENSTRUACION
NORMAL:
• Es el resultado de un
ciclo ovulatorio.
• Implica serie de eventos
ordenados con estímulo
estrógeno-progestacional
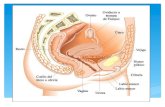
CICLO MENSTRUAL
• Ciclo Normal: 28 + 7 Días
• ¿Cómo se calcula la duración?
Desde 1°día de flujo menstrual evidente hasta
el día antes del nuevo flujo.
28 días
menstruación
Nuevo ciclomenstruación
Folículo
Endometrio
Hipotálamo
Hipófisis
CuerpoLúteoOvo
P
P
LHLHFSH
E2
E2Inhibina
E2 P
Gn RH
Regulación Neuroendocrina del Eje H-H-O
E2E2
I HIPOTÁLAMO GNRH• Núcleo Arcuato y zona
Preóptica GNRH
• GnRH: decapéptido sintetizado a partir de pre hormona en neuronas hipotalámicas de areas arqueada y preóptica, desde aquí se transporta axonálmente y se almacena en la eminencia medial. Luego se excreta en venas portales hasta la pituitaria anterior.
Hipotálamo: GnRH
• Acciones de GnRH:– Síntesis de Gonadotrofinas (FSH y LH)
– Liberación de Gonadotrofinas
• La GnRH es estimulada por:
– Norepinefrina
• La GnRH es inhibida por:
– Endorfinas
– Dopamina
– stress.
II HIPÓFISIS
Acción de Gonadotrofinas sobre el Ovario. Funciones:
• Reclutamiento folicular
• Selección de folículo dominante
• Crecimiento y maduración folicular
• Estimula producción de Estrógenos por células de la granulosa (+) Aromatasas. (Aumenta la transcripción del gen de la aromatasa)
• Estimula formación (número) de Receptores de FSH y LH
• Estimula producción de Inhibina
• Maduración final del ovocito
• Determina la lisis del folículo: Desencadena la Ovulación.
• Formación y Mantención del cuerpo lúteo
• Estimula la producción de Andrógenos por células
de la teca (testosterona, androstenediona)
FSH LH
III OVARIO
SINTESIS Y EXCRECIÓN
H. Esteroideas H. Peptídicas Factores crecimiento
ESTROGENOS
ANDROGENOS
PROGESTERONA
INHIBINA
ACTIVINA
IGF I
OTROS
ACCIONES DE HORMONAS
OVARICAS EN EL CICLO SEXUAL
I ESTRÓGENOS: (estradiol, estrona , estriol)
Función:• Desarrollo y mantenimiento de caracteres sexuales y
órganos reproductores.
• Mantenimiento del control electrolìtico.
• Aumentan anabolismo de proteinas.
• E2 Feedback negativo secreción FSH
• Efecto local (+) sobre el folículo seleccionado.
• Niveles bajos de E2 Feedback (-) secreción LH.
• Niveles altos de E2 (200 pg/ml) Feed-back (+)
secreción LH (Pick LH a ½ ciclo)
ACCIONES DE HORMONAS
OVARICAS EN EL CICLO SEXUAL
II PROGESTERONA: funciones:
• Desarrollo de los acinos mamarios
• Frena liberación de GnRH (Feedback (-) en
liberación GnRH
• Estimula centro térmico hipotalámico.
• Disminuye receptores endometriales para
estrógeno
• Prepara para la implantación del óvulo
fecundado (huevo) al Endometrio.
ACCIONES DE HORMONAS
OVARICAS EN EL CICLO SEXUAL
III ANDRÓGENOS: funciones:
• Precursores para producción de
Estrógenos.
• Efectos sobre vello pubiano y axilar.
• Desarrollo de clítoris.
• Aumento de líbido a mitad de ciclo.
ACCIONES DE HORMONAS
OVARICAS EN EL CICLO SEXUAL
IV Hormonas No Esteroidales:
• Inhibina: proteína glicosilada: se sintetiza en
granulosa con efecto feedback (-) sobre FSH.
• Activina: estimula secresión hipofisiaria de FSH.
• Relaxina (en cuerpo lúteo).
Células
de la
Teca
LH
Células
de la
Granulosa
FSH
colesterol
AMPcAMP
c
Androste-
nediona
Androste-
nediona
Testoste
-rona
Testoste
-rona
Estrona Estra-
diol
Andrógenos
Andrógenos
aromatización
FASES DEL CICLO SEXUAL
CICLO OVÁRICO:
• FASE FOLICULAR
• FASE LÚTEA
CICLO ENDOMETRIAL:
• FASE PROLIFERATIVA
• FASE SECRETORA
I CICLO OVARICO
Se divide en 2 fases separadas por la ovulación, las que se denominan:
– Folicular y Lútea o
– Estrogénica y Progestativa o
– Hipotérmica e Hipertérmica
La folicular es más variable que la lútea. Ej:
Nuevo ciclo
Ovulación
26 = 12 + 14
32 = 18 + 14
14
CICLO OVARICO
PeriodoOvulatorio
Fase Folicular Fase Lútea
Fase lútea: constante de 14 días (apoptosis)
Fase folicular: causa la variación del ciclo.(10–16 días )
Folículo
primordial
Folículo
preantral
Folículo
antral
Folículo
preovulatorio
En el folículo Primordial: oocito detenido
en diploteno de la primera meiosis;
rodeado de una monocapa
de células granulosa
CICLO OVARICO
Etapas del crecimiento folicular
• Folículo primordial
• Folículo preantral
• Folículo antral
• Folículo preovulatorio
60-65 días
independiente
de FSH
Dependiente
de FSH
El inicio de la foliculogénesis ocurre durante
los últimos dias del ciclo menstrual anterior.
Hormonas Fase Folicular Hormonas Fase Lútea
ovulación
FSH
Estradiol
Inhibina A
LH
FSH
Inhibina B
ovulación
Folículo dominante
LH
FSH
Folículo dominante
Folículos atrésicos
Ovulación
Días0-2-8-10
Reclutamiento Selección Dominancia
Diá
me
tro
fo
lic
ula
r
10
20
Niv
ele
s d
e L
H-
FS
H
10
Selección del Folículo Dominante
• El Folículo dominante escapa a la atresia por:
N° de receptores para FSH:
Aromatización mantenida ambiente estrogénico:
Mejor vascularización de la teca y granulosa.
• La FSH induce receptores de LH en la granulosa:(necesario para la posterior función del cuerpo lúteo).
– E2 feedback (-) sobre LH.
– En peak E2 feedback (+) sobre LH peak de LH.
Período Ovulatorio
• El peak de LH produce:
– Reinicia meiosis del oocito.
– Luteinización de la granulosa.
– Síntesis de progesterona y prostaglandinas dentro del folículo.
• El FSH en mitad de ciclo,
influenciado por progesterona, libera al ovocito de su unión
al folículo.
Período Ovulatorio:
• Progesterona y prostaglandinas
dentro del folículo (+) enzimas
proteolíticas digestión y
ruptura de la pared folicular.
• Liberación del ovocito y su
cúmulo (ovulación)
Eventos en la Fase Lútea
• La fase lútea normal requiere un desarrollofolicular pre ovulatorio óptimo (especialmenteuna estimulación FSH adecuada) y un soportecontinuo de LH.
• La progesterona actúa a nivel central y en elovario para suprimir un nuevo crecimientofolicular.
• Progesterona actúa en maduración endometrial
Fase Lútea:
• Cuerpo lúteo es mantenido
inicialmente por LH, luego por
HCG hasta esteroidogénesis
placentaria.
• Embarazo (-) Luteolisis
(involución del cuerpo lúteo
y caída de progesterona).
Fase Folicular:
Endometrio Proliferativo
1. Se inicia actividad mitótica
de epitelio y estroma
endometrial hacia el 5° día.
2. Aumento de grosor por
hiperplasia glandular y
aumento de sustancia
basal estromática.
3. Glándulas separadas en
superficie.
Fase Lútea
Endometrio Secretor Medio
• 5-6 mm de espesor
• Bien vascularizado y rico en
glucógeno
• Glándulas tortuosas con
actividad secretora máxima
• Cambios predeciduales
• Desarrollo de arterias espirales
Apto para la implantación
Moco Cervical Periovulatorio
Moco con Acción Estrogénica:
• Transparente
• Cristalizado en forma de helecho
• volumen
• Acelular
• Filante
Eventos en la Transición Lúteo-Folicular
• Si no hay embarazo, la involución del cuerpo lúteo produceun descenso de los niveles circulantes de estradiol,progesterona e inhibina.
• E2 y Progesterona por luteolisis 64 hrs previo adisrupción endometrial.
• inhibina: elimina inhibición de FSH a nivel hipofisiario.
• estradiol y progesterona frecuencia de la secreciónpulsátil de GnRH y libera la supresión hipofisiaria.
Eventos en la Transición Lúteo-Folicular
• inhibina estradiol GnRh secreción deFSH.
• El secreción de FSH es fundamental enrescate de la atresia de los folículos de 60 díasde desarrollo.
• Reinicio de nuevo ciclo con selección de folículodominante.
Fase Lútea
Endometrio Secretor Premenstrual
• Luteolisis caída de progesterona.
• Infiltración estromática por leucocitos PMN y MN
• Glándulas con “agotamiento” secretor
• Esqueleto del estroma comienza a desintegrarse
• Menstruación
Embarazo (-) luteolisis (-) caída de progesterona.
Resumen de la regulacion del
ciclo menstrual• La GnRH se produce en el núcleo arcuato del hipotálamo y se
secreta, de forma pulsátil, a la circulación portal, a través de la cual
se dirige a la hipófisis anterior.
• El desarrollo folicular va desde una fase independiente de
gonadotropinas hasta una fase dependiente de FSH.
• Conforme regresa el cuerpo lúteo del ciclo previo, disminuye la
producción lútea de progesterona e inhibina A, lo que permite que
aumenten los niveles de FSH.
• En respuesta del estimulo de FSH, los folículos crecen y se
diferencian, y secretan cantidades cada vez mayores de estrógenos
e inhibina-B.
• Los estrógenos estimulan el crecimiento y la diferenciación de la
capa funcional del endometrio, que se prepara para la implantación.
Los estrógenos actúan conjuntamente con la FSH para estimular el
crecimiento folicular.
• La teoría de dos células 2 gonadotropinas dicta que, con la
estimulación de la LH, las células de la teca ovárica producirán
andrógenos que se convertirán, en las células granulosas, en
estrógenos, bajo la estimulación de FSH.
• Las concentraciones crecientes de estrógenos e inhibina ejercen
una retroalimentación negativa sobre la hipófisis y el hipotálamo, y
disminuyen la secreción de FSH.
• El folículo único destinado a ovularse cada ciclo se denomina
folículo dominante. Tiene una concentración relativa más elevada
de receptores de FSH y produce mas estrógenos que los folículos
que sufrirán la atresia. Es capaz de continuar su crecimiento, a
pesar de los niveles decrecientes de FSH.
• Los persistentes niveles elevados de estrógenos producen un pico
en la secreción hipofisaria de LH que desencadena la ovulación, la
producción de progesterona y el cambio hacia la fase secretora, o
lútea.
• La función lútea depende de la presencia de LH. Sin embargo, el
cuerpo lúteo secreta estrógenos, progesterona e inhibina A que
sirven para mantener la inhibición sobre la gonodotropinas. Sin la
secreción sostenida de LH, el cuerpo lúteo desaparecerá a los 12 a
16 días. El resultado de la perdida de secreción de progesterona
produce la menstruación.
• Si hay embarazo, el embrión secreta hCG, que imitará la acción de
la LH en el mantenimiento del cuerpo lúteo. El cuerpo lúteo sigue
secretando progesterona que mantiene el endometrio secretor,
permitiendo que el embarazo siga evolucionando.