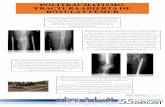
12Fracturas diafisiarias del fémur
-
Upload
jose-napoleon -
Category
Documents
-
view
101 -
download
0
Transcript of 12Fracturas diafisiarias del fémur

Fracturas diafisiarias del fémur.
1. Introducción
Las fracturas de la diáfisis del fémur se producen 5 cm del trocánter menor en sentido distal y hasta un punto 6 cm proximal al tubérculo del aductor. Debido a la gran resistencia de esta porción ósea, las fracturas se producen, en la mayoría de los casos, por traumatismos de alta energía, siendo habituales en pacientes politraumatizados, condicionando tanto su morbilidad como su mortalidad.
La diáfisis del fémur es esencialmente una estructura tubular, ligeramente curvada en el plano anterior y distalmente se ensancha en la región supracondílea.
La diáfisis del fémur es lisa en su superficie anterior, medial y lateral. Sin embargo, posteriormente, existe una prominencia longitudinal muy prominente, la línea áspera, lugar de inserción de importantes grupos musculares y de entrada de los vasos periósticos.
La diáfisis femoral se encuentra influida por fuerzas musculares que producirán el desplazamiento de los fragmentos óseos y deformarán el muslo tras una fractura. Es necesario el conocimiento de dichas fuerzas deformantes para el correcto ajuste de los dispositivos de tracción y para la obtención de una correcta reducción de la fractura.
Los músculos que rodean el fémur están separados en tres compartimentos, anterior, medial y posterior. El volumen de los tres compartimentos es voluminoso, por lo que el síndrome compartimental del muslo es infrecuente, a pesar del abundante sangrado que origina.
El fémur tiene un rico aporte sanguíneo. El flujo normal de la sangre es centrífugo. Tras las fracturas diafisarias, este patrón circulatorio se altera, pues el flujo endóstico de la sangre se interrumpe por el desplazamiento de la fractura, y los vasos periósticos asumen el papel dominante. Por tanto, la conservación de la circulación perióstica es una prioridad principal durante cualquier procedimiento quirúrgico en el fémur. Evitando cualquier desgarro de partes blandas de la línea áspera, se minimiza el daño de estos vasos, lo contrario provocaría un retraso en la consolidación de la fractura.
2. Valoración de las fracturas diafisarias femorales
Las fracturas de fémur se asocian de manera habitual a traumatismos de alta energía, por lo tanto, los pacientes deben ser evaluados de forma cuidadosa y sistémica en busca de lesiones asociadas (principios del ATLS). En una segunda evaluación, una valoración completa del aparato locomotor suele revelar una deformidad del muslo, con acortamiento, rotación e impotencia funcional de la extremidad inferior.
Una fractura diafisaria sufre pérdidas sanguíneas aproximadas de un litro. Estos pacientes deben de estar controlados estrechamente para detectar anemia o cualquier alteración hemodinámica.
Deben advertirse fracturas abiertas y lesión de las partes blandas.
Es obligatoria una exploración neurológica, centrada en el nervio ciático, y vascular minuciosa y documentada. Nos deben hacer sospechar de una lesión arterial los siguientes signos:
• Hematoma expansivo
• Ausencia o disminución de pulsos distales, perfusión

• Pulsos asimétricos
• Progresión de signos neurológicos en presencia de una fractura cerrada
• Dolor intenso progresivo
El mecanismo de lesión debe levantar sospechas sobre otros daños particulares. Un ejemplo son los accidentes de tráfico, que presentan una elevada incidencia de patología de rodilla (hasta 60%), acetábulo, fémur proximal, debido habitualmente al choque contra el salpicadero.
3. Diagnóstico por la imagen
• Radiografía AP y LAT de todo el fémur (incluidos rodilla y fémur proximal).
• Radiografías independientes del cuello femoral: aunque sólo se han detectado en un 2,5-6% de los pacientes con fracturas de diáfisis femoral, las fracturas asociadas de cuello femoral presentan una elevada incidencia de fallo diagnóstico (>30%). • Radiografías de rodilla (lesiones asociadas).
• TC para evaluar abdomen y pelvis, puede ser útil para el diagnóstico de fracturas de cuello femoral no desplazadas asociadas.
4. Clasificación
No hay una clasificación universalmente aceptada, la mayoría de los cirujanos ortopédicos describen las fracturas de la diáfisis del fémur por la localización de la fractura (tercio proximal, medio o distal), el patrón de fractura (transverso, oblicuo o espiral) y el grado de conminución.
Se han descrito con detalle dos sistemas de clasificación principales para las fracturas diafisarias de fémur: clasificación de Winquist y Hansen, y la clasificación de la Asociación para el Estudio de la Fijación Interna (AEFI) que coincide con el de la AO.
La clasificación de Winquist y Hansen se basa en el diámetro de hueso conminuto (tabla 1).
5. Tratamiento conservador
Indicado en los niños pequeños. En el caso de pacientes adultos, sólo se plantearía en caso de contraindicación absoluta de cirugía o en caso de carencia de medios; siempre teniendo presente que es un método de tratamiento lento, con riesgo de consolidación inadecuada y complicaciones cutáneas, entre otras.

Se lleva a cabo con tracciones cutáneas o esqueléticas y colocando el miembro en una férula con ligera flexión de la cadera y rodilla en abducción y en cierta rotación externa, para intentar el alineamiento de los fragmentos proximal y distal.
6. Tratamiento quirúrgico
Está indicado en todos los casos y debe ser precoz, ya que favorece la recuperación funcional de forma temprana y disminuye la morbilidad y mortalidad, sobre todo en pacientes politraumatizados.
6.1. Fijadores externos
Son el tratamiento de elección en las fracturas abiertas graves de fémur con afectación vascular, falta de cobertura cutánea o daño de partes blandas, en el periodo inicial del control de daños de un paciente politraumatizado, como primer tiempo de tratamiento, previo a un clavo intramedular (1-3 semanas generalmente entre ambos tratamientos), que sería el tratamiento definitivo para favorecer la movilidad y el apoyo más rápido.
Son adecuados los sistemas monolaterales, pero en fracturas de trazo inestable o conminutas, puede ser necesario un montaje multiplanar.
6.2. Osteosíntesis con placas
Su principal indicación será en fracturas de fémur con prótesis articulares ispilaterales que impiden la introducción de un clavo intramedular.
La reducción abierta y osteosíntesis con placas deberá ser anatómica, mediante un abordaje lateral amplio, y con placas lo suficientemente resistentes y de longitud adecuada, con al menos 8 corticales de anclaje a cada lado del foco de fractura. Este método exige mayor descarga postoperatoria.
En los últimos años se ha introducido el uso de placas mínimamente invasivas que disminuyen la desperiostización, mediante abordajes menores. Tienen el inconveniente de posibles callos exuberantes y deformidades residuales, si no se consigue la reducción anatómica inicialmente.
6.3. Enclavado intramedular
Es el tratamiento de elección para las fracturas diafisarias de fémur. Existen varios tipos de clavos intramedulares:
• Centromedulares: que pueden ser de diferentes tipos y diseños, canulados de sección abierta, que sigue el principio de Küntscher de ajustarse a la diáfisis. También pueden ser canulados de sección cerrada y hay cirujanos que los prefieren macizos de sección cerrada. Todos ellos con bloqueo proximal y distal.
Según el punto de entrada, los enclavados centromedulares son:
– Anterógrados: tienen la entrada a la medular desde la punta del trocánter o de la fosita piriforme.

– Retrógrados: con introducción a través de una artrotomía de rodilla, se han diseñado pensando sobre todo en el tratamiento de fracturas supracondíleas y diafisarias bajas, muchas veces asociadas a una prótesis de cadera preexistente; en fracturas proximales de fémur con una fractura diafisaria añadida.
Los clavos condilocefálicos elásticos, tipo Ender, se introducen de forma retrógrada desde la zona supracondílea. Su forma es de “varilla”, y su uso es excepcional, sobre todo lo veremos como tratamiento en edad infantil.
Según la técnica de introducción usada, se dividen en:
• Enclavijados no fresados y no bloqueados: de uso excepcional en adultos
• Clavos fresados y no bloqueados: siguen los principios básicos del uso del enclavado endomedular de Küntscher, que hoy en día, se consideran para fracturas diafisarias de tercio medio de trazo transversal, oblicuas cortas y no conminutas. Debemos ajustarnos a la diáfisis para controlar las fracturas, utilizando clavos largos; y evitar, en la medida de lo posible, abrir el foco de fractura. Para el resto de fracturas diafisarias de fémur, existe otro sistema de clavos que permiten además el bloqueo proximal y distal con tornillos, evitando así el colapso de la fractura o la rotación.
• Clavos fresados y bloqueados: la opción más habitual.
• Clavos no fresados y bloqueados.
Hoy en día, continúa existiendo controversia sobre:
• ¿Cuándo es el momento adecuado para enclavar una fractura diafisaria?: se ha consensuado que lo más adecuado es en las primeras veinticuatro horas, tras la estabilización del paciente se facilita el manejo quirúrgico de la fractura y se reducen así los riesgos de embolismo graso y de SDRA.
• Fresar o no fresar: se fresará para conseguir un mejor ajuste endomedular y además por- que genera factores biológicos que ayudarán a consolidar la fractura. No parece adecuada esta opción en una fractura conminuta o segmentaria, o ante un paciente politraumatizado, donde premia la rapidez de tratamiento y por el riesgo de embolia grasa al fresar la medular.
• Bloquear o no bloquear: el bloqueo completo puentea la carga en el hueso y no es deseable, de entrada, pero confiere una estabilidad completa. La única indicación de no bloquear es ante fracturas diafisarias de tercio medio con trazo oblicuo corto o transverso, estables; el resto de fracturas requerirán bloqueo proximal y distal. Ante fracturas diafisarias muy proximales o muy distales, se puede bloquear solamente el extremo próximo a la fractura.
• Punto de entrada del clavo: la técnica del enclavado endomedular anterógrado, por lo general, se realiza mediante una pequeña incisión sobre el trocánter mayor, en una mesa ortopédica y bajo control escópico. Previa reducción de la fractura, se abre la fascia glútea hasta palpar el trocánter mayor o la fosa piriforme, zona recomendada para una entrada más directa en el canal medular.
Si la reducción resulta difícil con la guía flexible, se puede fresar el segmento proximal de la fractura hasta 11 ó 12 mm y se introduce hasta el foco de fractura un tubo rígido canulado o el propio clavo, a modo de palanca, para favorecer la reducción de la fractura e introducir la guía flexible.
Se fresa progresivamente de 0’5 en 0’5 mm, y tras medir por diferencia la longitud adecuada del clavo que se va a implantar y el diámetro, se elige, en los sistemas bloqueados 1,5 ó 2 mm menos del diámetro máximo fresado.

La fractura ha de quedar reducida de forma anatómica y evitar la distracción o rotación del foco.
Los bloqueos pueden ser estáticos cuando se realizan proximal y distalmente al foco de fractura; y dinámicos cuando se hacen sólo proximal o distalmente al foco, lo más próximo al foco posible, o mediante los agujeros ovalados que favorecen la carga de la fractura y evitan la rotación de ésta.
7. Cuidados postoperatorios
En el tiempo de postoperatorio se comenzará la movilización de la cadera y rodilla, en cuanto lo permita el dolor, con un apoyo parcial en tres o cuatro días, si la fractura no es conminuta y confiamos en la
estabilidad del sistema y en el paciente.
La dinamización de los clavos se llevará a cabo en 2 casos:
• A las 6-8 semanas, si el patrón es estable, para favorecer la consolidación.
• Ante un posible retardo de la consolidación, en el tercer o cuarto mes de postoperatorio, retirando los tornillos más alejados del foco de fractura.
8. Complicaciones
• Vasculares: lesión de la arteria femoral por el traumatismo aunque, a veces, se presentan casos de trombosis progresiva (por lo que es muy importante la vigilancia), compresión de la vena femoral por el pelvistato.
• Infecciones: en el enclavado endomedular fresado la incidencia de infección es muy baja, aunque aumenta en las fracturas abiertas. En fracturas tratadas a cielo abierto con enclavado intramedular se han descrito hasta un 5% de infecciones, por lo que se recomienda, en estos casos, enclavado bloqueado estático tras amplio desbridamiento 2-3 semanas en fracturas abiertas, y en el caso de afectación vascular, lo antes posible.
• Neurológicas: lesiones descritas en el momento del traumatismo del nervio ciático, crural y del nervio peroneo común.
• Acortamiento: en fracturas conminutas, o en dinamizaciones precoces que dan lugar a colapso de la fractura.
• Pseudoartrosis o retardo de consolidación.
• Desalineaciones rotacionales: que pueden deberse a defecto de técnica.
• Angulaciones: el varo puede producirse en fracturas de tercio proximal cuando abordamos la fractura desde el trocánter mayor; el valgo se puede producir, igual que el recurvatum, en el tercio distal al colocar de forma excéntrica la guía de reducción.

Bibliografía
1. Müller M, Allgower M, Schneider R, Willenegger H. Manual de osteosíntesis. Barcelona: Springer-Verlag Ibérica, 1992.
2. De Lee JC. Fractures and dislocations of the hip. En: Rockwood CA, Green DP, Bucholz RW, Heckman JD. Fractures in adults. Philadelphia: Lippincott-Raven, 1996; 4: 457-80.
3. Brumback RJ, Virkus WW. Intramedullary nailing of the femur: reamed versus nonreamed. J Am Acad Orthop Surg 2000; 8:83-90.
4. Pape HC, Hildebrand F, Pertschy S, Zelle B, Garapati R, Grimme K, et al. Changes in the management of femoral shaft fractures in polytrauma patients: frpm early total care to damage control orthopedic surgery. J Trauma 2002; 53:452-61.
5. Papadokostakis G, Papakostidis C, Dimitriou R, Giannoudis PV. The role and efficacy of retrograding nailing for the treatment of diaphyseal and distal femoral fractures: a systematic review of the literature. Injury 2005; 36:813-22.
6. Mehlman CT, Nemeth NM, Glos DL. Antegrade versus retrograde titanium elastic nail fixation of pediatric distal-third femoral-shaft fractures: a mechanical study. J Orthop Trauma 2006; 20:608-12.
7. Rudloff MI, Smith WR. Intramedullary nailing of the femur: current concepts concerning reaming. J Orthop Trauma 2009; 23(5 suppl): 12-7.
8. Rhorer AS. Percutaneous / minimally invasive techniques in treatment of femoral shaft fractures with an intramedullary nail. J Orthop Trauma 2009; 23 (5 suppl):S2-S5.
Fractura distal del fémur.
1. Introducción
Las fracturas de segmento distal de fémur suponen en torno a un 10% de las lesiones óseas de fémur, pero se han convertido en objeto de controversia en los últimos años por dos motivos su mayor morbilidad y gravedad debido al aumento de accidentes de alta energía, el incremento de población con problemas de osteoporosis y la mayor frecuencia en la indicación de procedimientos ortopédicos alrededor de la rodilla (sobre todo las artroplastias), y la diversidad de estrategia terapéutica por la aparición de nuevos implantes de osteosíntesis1,2.
La región anatómica comprende desde el ensanchamiento previo a la metáfisis hasta la línea articular, y su lesión es de importancia vital debido a sus relaciones anatómicas: el nervio ciático y la arteria poplítea.
Aunque estudiadas en otras áreas de la especialidad, no podemos olvidar las lesiones de esta región en el individuo en desarrollo (epifisiolisis femoral distal).
2. Clasificación (figura 1)

Han sido muchas las propuestas y utilizadas para esta localización, pero quizá la más utilizada actualmente es la propuesta por AO/OTA. Divide las lesiones en tres grandes grupos según se trate de fracturas extraarticulares, articulares parciales, o articulares completas, con subdivisiones dentro de estos grupos numeradas del 1 al 3 según la complejidad de la fractura.
• Grupo A: son fracturas extraarticulares o metafisarias puras sin afectación de la superficie articular. Dentro de estas se distinguen:
– A1: trazo metafisario simple, ya sea transverso u oblicuo. Se incluyen también en este grupo las fracturas por avulsión.
– A2: fracturas con cuña metafisaria lateral o medial.
– A3: fracturas complejas o multifragmentarias, limitadas a la metáfisis o con extensión diafisaria, sin afectación articular.
• Grupo B: afectación parcial de la articulación; por lo menos una parte de la articulación mantiene su continuidad con la diáfisis. Diferenciamos:
– B1: fractura sagital del cóndilo lateral; la línea de fractura puede atravesar la escotadura intercondílea o pasar a través de la superficie de carga del cóndilo.
– B2: fractura sagital del cóndilo medial. Equivalente medial a la B1.
– B3: Fractura de trazo frontal ya sea en la región anterior (pueden asociarse a luxación femoropatelar) o bien posterior, afectando a un cóndilo (fractura de Hoffa) o a los dos. En ocasiones pasan desapercibidas si se asocian a fracturas diafisarias.
• Grupo C: Fracturas articulares completas en las que el componente supracondíleo alcanza la línea articular:
– C1: trazo intercondíleo simple en T o Y, más o menos desplazada.
– C2: fracturas con trazo articular simple y conminución metafisaria.
– C3: fracturas complejas multigragmentarias articulares.
Se trata de una clasificación práctica, que permite localizar la lesión, indicar su severidad, presumir el mecanismo del trauma, orientar el tratamiento, valorar el pronóstico y ser comprensible en cualquier idioma por ser alfanumérica.
Para fracturas en la edad infantil, siguen vigentes las clasificaciones de las epifisiolisis propuestas por Salter y Harris u Ogden.
3. Diagnóstico
En el contexto del paciente politraumatizado, estas fracturas pueden ir acompañadas de afectación sistémica general por la severidad del trauma.
En el examen físico, el miembro afectado suele presentar acortamiento, tumefacción de la mitad distal del muslo y una alteración de su eje, en mayor o menor medida, en función del desplazamiento fracturario.

La comprobación de la indemnidad vascular y neurológica en estas lesiones es de importancia extrema. En caso de duda, la arteriografía debería de ser una prioridad. Debemos valorar con detalle el estado de la piel y partes blandas. Un conocimiento del estado funcional del paciente previo al traumatismo nos podrá orientar al tipo de tratamiento a realizar.
Además de obtener dos proyecciones ortogonales (AP y lateral) en la radiografía convencional, deberíamos visualizar toda la diáfisis del fémur, la articulación coxofemoral y la rodilla. La utilidad de la Tomografía Computarizada para completar el estudio preoperatorio parece menor que en otras extremos articulares de interpretación tridimensional más compleja (meseta o pilón tibial, calcáneo), pero debe considerarse para fracturas con lesión articular compleja o ante dudas diagnósticas.
4. Abordajes quirúrgicos (figura 2)
El abordaje lateral es, probablemente, el más usado, y representa una ampliación del abordaje lateral para la diáfisis femoral. Se práctica una incisión a lo largo de la cara lateral externa del muslo, prolongándola distalmente hasta el epicóndilo femoral lateral, y si es necesario visualizar la articulación, se extiende la incisión distalmente y se curva anteriormente hacia el tendón rotuliano. Permite un fácil acceso para el emplazamiento de muchos de los implantes de fijación interna, pero la visualización de la porción medial de la articulación y el manejo de fragmentos articulares es restringido.
El abordaje anterior, con artrotomía parapatelar externa y eventual luxación medial de la rótula, asegura una mejor acceso a la superficie articular para obtener una reducción anatómica de la frac tura a ese nivel, y permite la colocación de muchos de los sistemas de fijación para estabilizar el componente metafisario de la lesión. Además puede ser reutilizado en caso de necesidad de artroplastia de sustitución en un segundo tiempo.
5. Modalidades de tratamiento
5.1. Tratamiento ortopédico
Considerado clásicamente el tratamiento de elección para estas fracturas, en la actualidad queda restringido para fracturas con un desplazamiento mínimo, o situaciones clínicas que desaconsejen la cirugía. En muchos casos la inmovilización no evita el desplazamiento de los fragmentos, no siempre es bien tolerado por el paciente y puede provocar rigideces articulares tras un tratamiento prolongado. La evolución en los últimos años de las técnicas operatorias, y el aumento del nivel de actividad y exigencia de los pacientes afectados, ha reducido su aplicación; así mismo, estudios más recientes que comparan el tratamiento ortopédico con el quirúrgico muestran peores resultados, y mayor tasa de complicaciones, en el tratamiento conservador.
5.2. Tratamiento quirúrgico

La mejora de los implantes y el desarrollo de las técnicas quirúrgicas ha hecho de la fijación interna el tratamiento de elección en la mayoría de estas fracturas. La reducción abierta facilita la reconstrucción precisa de la superficie articular. Además la movilización articular y la deambulación precoz son otras de las ventajas que ofrece este tipo de tratamiento. Como posibles desventajas con respecto al tratamiento conservador se encuentra la lesión del aporte vascular durante la cirugía o el riesgo de infección. A continuación repasaremos las diferentes opciones quirúrgicas de las que el cirujano ortopédico dispone en la actualidad para tratar estas fracturas1,2.
5.2.1. Tornillos a compresión interfragmentaria
Como tratamiento aislado se limita su uso a fracturas del grupo B, aunque se suelen asociar al resto de implantes para mantener la reducción articular y asegurar su estabilidad.
5.2.2. Placa condílea
Es uno de los primeros implantes utilizados para tratar este tipo de fracturas. Es un dispositivo de una sola pieza de 95º de angulación con el que se puede realizar una fijación interna de la fractura, proporcionando estabilidad angular a la fijación. Se suele asociar a tornillos a compresión interfragmentaria. Técnicamente exigente, al ser un dispositivo fijo resulta crucial la introducción de la lámina para mantener la reducción, lo que ha relegado su uso hoy en día a casi testimonial, a pesar de resultados buenos o excelentes del 52- 85% en la bibliografía, dependiendo de las series.
5.2.3. Placas anguladas con tornillo intercondíleo
Los trazos intercondíleos deben ser sintetizados primero con tornillos a compresión mediante técnica convencional, aunque la compresión intercondílea también se puede alcanzar mediante el propio tornillo del implante. Se han publicado resultados buenos o excelentes del 70-75%. Las tasas de infección y de pseudoartrosis suelen oscilar entre el 0-5% y el 0-10%, según las series. Sin embargo el volumen del tornillo intercondilar puede provocar una relativa pérdida de hueso al brocado que puede provocar pérdida de rigidez del sistema en huesos osteoporóticos.
5.2.4. Placa de neutralización
Diseñadas para fracturas multifragmentarias difíciles de reconstruir con los anteriores implantes, su forma anatómica permiten la utilización de múltiples tornillos en la región condílea. Su menor capacidad para soportar cargas axiales aumenta la tasa de fracasos mecánicos, y junto al desarrollo de los sistemas de estabilidad angular, ha limitado su uso actual. Se ha recomendado el uso de otra placa adicional medial para
aumentar la solidez del montaje, con los riesgos que esto conlleva en términos de aporte vascular al foco de fractura, riesgo de infección y rigidez tras exposiciones tan amplias.

5.2.5. Enclavado endomedular (figura 3)
• Anterógrado: el enclavado intramedular anterógrado se ha utilizado para fracturas altas extraarticulares, aunque se han publicado aplicaciones más distales, asociadas a veces a reconstrucción interfragmentaria con tornillos.
• Retrógrado: al igual que el anterior, también se utiliza para fracturas extraarticulares altas, con la ventaja de que la reducción del componente intraarticular puede obtenerse a través del mismo abordaje por el que se introduce el clavo; sus aplicaciones para fracturas del tipo C sigue en aumento.
• Supracondíleo: supone la evolución del clavo intramedular retrogrado, en el que los bloqueos distales aparecen más caudales y próximos entre ellos con lo que se pueden utilizar para sintetizar fracturas más distales. Los tornillos de bloqueo se introducen guiados, haciendo el procedimiento más cómodo y menos invasivo. Se han publicado buenos o excelentes resultados entre el 85-90%. Como complicaciones frecuentes se han comunicado pérdidas de reducción (7%), ruptura de los pernos de bloqueo (8%), protusión intraarticular del clavo (2%), dolor anterior de rodilla (22%) y rigidez articular con déficit de flexión (hasta 48%).
• Clavos elásticos: su uso actual está muy limitado por falta de estabilidad, que precisa con frecuencia asociar métodos de inmovilización, a pesar de su sencillez. Aún así existen series con buenos resultados, habiendo sido superados por otros implantes. Su uso en niños puede considerarse.
• Placas de estabilidad angular (figura 4): este tipo de implantes fueron diseñadas como evolución de los implantes previamente descritos, que venía utilizándose mediante técnicas de mínima invasión (MIPPO) asociadas a maniobras de reducción indirecta, siendo el sistema LISS® el precursor de este tipo de placas. Funcionan como un “fijador interno”, cuya estabilidad no depende del contacto con el hueso, preservando el aporte óseo local. Su diseño permite la introducción submuscular con mínima disección de tejidos blandos. Los tornillos distales son convergentes y bloqueados a la placa gracias a sus cabezas roscadas actuando como un sistema de ángulo fijo, lo que aporta mayor rigidez al sistema. Los tornillos pueden ser autoperforantes y autoterrajantes, facilitando su introducción guiada percutánea. Los tornillos diafisarios pueden ser unicorticales, muy útil en fracturas en pacientes

portadores de prótesis o dispositivos intramedulares. Se han comunicado resultados buenos o excelentes en más del 80% de los casos. Su indicación fundamental es el hueso osteoporótico, y aunque diseñado para una osteosíntesis elástica la colocación de demasiados tornillos cerca del foco de fractura aporta en ocasiones excesiva rigidez al implante, perdiendo parte de su ventaja teórica en busca de la consolidación.
• Fijación externa: su uso sigue siendo una alternativa esencial para fracturas abiertas, pero la necesidad de reducción en trazos articulares, y la sencillez de otros implantes, con menor tasa de complicaciones, desplaza este tipo de tratamiento a una alternativa a conocer en caso de necesidad, sobre todo los diseños híbridos.
6. Fracturas de fémur distal en el niño
Siguen suponiendo un gran reto para el cirujano, debido a la proximidad de la placa de crecimiento y el limitado espacio para la fijación interna. La reducción anatómica articular y de la placa de crecimiento son objetivos fundamentales en este tipo de fracturas. Es importante hacer una buena exploración neurovascular porque el desplazamiento posterior de la diáfisis femoral puede ocasionar lesiones en estas estructuras. Tratando de ser lo más conservadores que podamos en niños, la reducción cerrada y la síntesis percutánea con agujas de Kirchner ayudadas de un yeso es una opción correcta. En los casos
que sea necesaria una reducción abierta de la fractura o en niños más mayores se pueden utilizar placas puente fisarias con tornillos paralelos a la placa de crecimiento. Los dispositivos de fijación externa con agujas de Kirschner circulares o multiplanares también tienen su sitio en este tipo de fracturas, sobre todo en fracturas abiertas. La discrepancia en longitud de los miembros no suele ser un problema importante en los pacientes operados. Se recomienda retirar el implante una vez la fractura haya consolidado (6 o 12 meses aproximadamente)3.

7. Fracturas periprotesicas de fémur distal
Supone una complicación cada día más frecuentes por el aumento en la indicación de la artroplastia total de rodilla. Su incidencia oscila del 0,3 al 2,5% después del primer implante, y del 1,6% hasta el 38% en cirugía de revisión. Puede aparecer en cualquier paciente portador de una ATR, existiendo algunos factores de riesgo: la edad avanzada, corticoterapia crónica, artritis reumatoide, stress-shielding, o factores locales como la osteolisis local, rigidez articular, o el notching anterior femoral4.
Cuando sucede intraoperatoriamente debe resolverse en el mismo acto quirúrgico. Los procedimientos más comúnmente utilizados son la utilización de un vástago femoral largo junto a una reducción abierta con fijación interna.
Para fracturas postoperatorias (situación más habitual) el tratamiento conservador sólo se debe considerar en fracturas estables con mínimo desplazamiento, siendo lo más infrecuente, por lo que en la mayoría de los casos se opta por tratamiento quirúrgico (figura 5). La presencia del implante femoral dificultan la fijación interna, siendo las opciones más usadas:
• Placas de fijación angular: el abordaje mínimamente invasivo disminuye el riesgo de infección y rigidez postraumática, preserva el aporte sanguíneo local y disminuye el riesgo de pseudoartrosis. Además el sistema de fijación angular proporciona una buena fijación en huesos osteoporóticos, y el tipo de implante no limita su utilización.

• Enclavado retrógrado: se introduce con una mínima incisión por la articulación y no necesita una gran disección de tejidos blandos para su inserción, considerándose biomecánicamente superior a la plaza. Como desventaja tiene el que no se puede insertar en pacientes que porten un componente femoral que “oculte” el punto de entrada del clavo. El abordaje articular siempre aumenta el riesgo de una artritis séptica.
• Revisión de la ATR: se puede plantear en pacientes en los que exista fallo del implante por malposición, desgaste o aflojamiento. Existen dos tendencias: revisión en dos tiempos (primero para retirada del implante y osteosíntesis, segundo para reimplante) con el inconveniente de demorar la resolución del problema, o el uso de una prótesis con aloinjerto estructural en un solo tiempo, cirugía exigente para cirujanos experimentados y que puede aumentar el riesgo de infección, resorción del injerto y aflojamiento del implante.
En definitiva es una lesión cada vez más frecuente, que representa un reto para el cirujano ortopédico. Es necesario conocer todo el arsenal terapéutico a nuestro alcance y decidir la opción terapéutica mas acertada para cada caso.
Bibliografía
1. Forster MC, Komarsamy B, Davison JN. Distal femur fractures: a review of fixation methods. Injury. 2006;37:97-108.
2. O´Brien PJ. Distal Femur Fractures. En: Bucholz RW, Heckman JD (eds). Rockwood and Green’s Fractures in adults, 5th ed. Philapelphia: Lippincott Williams and Wilkins, 2003:1731-73.
3. Kanlic E, Cruz M. Current concepts in pediatric femur fracture treatment. Orthopedics. 2007;30:1015- 9.
4. Backstein D, Safir O, Gross A. Periprosthetic fractures of the knee. J Arthroplasty. 2007;22(suppl1):45-9.
Fractura de Rotula.
1. Introducción
La rótula es el sesamoideo de mayor tamaño del esqueleto humano. Posee una cara posterior, cuyos ¾ proximales se encuentran recubiertos por cartílago articular en contacto con la cara anterior del extremo distal del fémur, constituyendo parte de la articulación femoropatelar1.
Está integrada en el aparato extensor de la rodilla, actuando como fulcro entre el tendón del cuádriceps y el tendón rotuliano, incrementando así el momento de fuerza del cuádriceps en casi un 30% en extensión completa1. Los retináculos medial y lateral son expansiones de este aparato extensor. Están formados por fibras longitudinales del tendón del cuádriceps que se insertan en la tibia y otras más profundas y transversas que parten de los epicóndilos y se insertan en la rótula1.
2. Epidemiología y mecanismos de lesión
Las fracturas de rótula representan un 0,5-1,5% del total de las fracturas. Son el resultado, en la mayoría de los casos, de un traumatismo directo sobre la rodilla en pacientes con edades comprendidas entre los 30 y 60

años. En un traumatismo de alta energía como un accidente de tráfico puede asociarse con otras lesiones (fracturas del salpicadero): fractura ipsilateral de meseta tibial, fractura de la extremidad distal o diáfisis femoral o luxación posterior de cadera1-3.
Un mecanismo indirecto, como lo es la contracción brusca y violenta del cuádriceps, suele provocar una fractura transversal de rótula con diferente grado de conminución del polo inferior. Las lesiones indirectas causan un mayor daño del retináculo que las lesiones directas3.
Por otro lado, hay procedimientos quirúrgicos, como la artroplastia total de rodilla o la plastia de LCA con injerto de hueso y tendón rotulianos que tienen registradas estas fracturas como parte de sus complicaciones2.
3. Clínica
En la exploración física se aprecia dolor localizado en la cara anterior de la rodilla lesionada, tumefacción y es habitual la ocupación articular por hemartros. La presencia de flictenas, así como contusiones o abrasiones, proporciona información acerca de la intensidad del traumatismo y del grado de afectación de los tejidos. Las heridas inciso-contusas deben explorarse de forma minuciosa para de scartar que contacten con la fractura. Cuando existe desplazamiento suficiente, el foco de fractura suele palparse como un defecto en la zona lesionada1,2.
Funcionalmente, el paciente puede mantener la extensión activa si los retináculos no se encuentran lesionados. En caso contrario, se evidencia impotencia para la extensión activa contra la gravedad y flexión limitada y dolorosa2.
4. Clasificación
La Orthopaedic Trauma Association (OTA) emplea un sistema que clasifica a las fracturas en tres grandes grupos, que a su vez se subdividen obteniendo un código para cada subtipo de fractura. Las tipo A son extraarticulares; las B son intraarticulares parciales y las tipo C intraarticulares completas2,3.
En la práctica clínica, las clasificaciones empleadas se basan en el mecanismo de lesión (directo o indirecto), el grado de desplazamiento, y la configuración de la fractura (figura 1), siendo las transversas las más frecuentes1,3. Una fractura se considera que está desplazada cuando existe un escalón de más de 2 mm o una diástasis del foco de fractura de más de 3 mm1.

5. Diagnóstico
• Clínica
• Radiología simple
– Anteroposterior: obtenemos información de la dirección del trazo de fractura y de la posición de la patela .
– Lateral: con la rótula de perfil se valoran el grado de conminución, desplazamiento y afectación articular.
• Axial: con esta proyección se pueden identificar fracturas osteocondrales o de trazo vertical.
• RM: no es una técnica de imagen de uso rutinario. Se indica para diagnosticar fracturas osteocondrales o marginales y lesiones concomitantes de la rodilla3.
• TC: al igual que la RM, su uso se limita a determinados casos. Es una herramienta útil en el diagnóstico y evaluación de pseudoartrosis, consolidación en posición anómala y fracturas ocultas o por sobrecarga (atletas, pacientes con parálisis cerebral infantil, etc.). En fracturas complejas permite determinar el grado de conminución y la congruencia articular1,3.
• Gammagrafía: permite valorar fracturas por estrés o la presencia de procesos infecciosos 3 .
6. Diagnóstico diferencial
• Rótula bi o tripartita

• Luxación de rótula
• Rotura de tendón del cuádriceps o tendón rotuliano
• Lesión de ligamentos 2
7. Tratamiento
El objetivo es restaurar la anatomía rotuliana, asegurar el buen funcionamiento del aparato extensor y reducir las complicaciones derivadas del daño articular1,4,6.
Aunque el tratamiento quirúrgico es amplio y variado, la reducción abierta y fijación interna, representa actualmente el tratamiento de elección4 en aquellas fracturas que cumplan uno o más de los siguientes criterios7:
• Más de 2 mm de desplazamiento articular.
• Más de 3 mm de separación entre fragmentos.
• Fracturas conminutas o fracturas osteocondrales. • Fracturas marginales o de trazo longitudinal asociadas a conminución o desplazamiento.
7.1. Tratamiento conservador
Está indicado en fracturas no desplazadas, que no cumplan criterios quirúrgicos, con mecanismo de extensión íntegro o en aquellos pacientes cuyo estado general desaconseje la cirugía1.
Se inmovilizará al paciente con una férula de yeso posterior o un yeso completo con la rodilla en extensión de 4 a 6 semanas. Se permitirá la carga total sobre el miembro afecto en fracturas de trazo longitudinal reservando la carga parcial en fracturas transversas con la intención de evitar desplazamientos secundarios. La movilidad activa del tobillo y la cadera durante el proceso de consolidación deben estimularse3.
7.2. Tratamiento quirúrgico
Se realiza en las fracturas que cumplan uno o más de los criterios quirúrgicos o en caso de fracturas abiertas. Su objetivo principal es obtener una buena alineación de los fragmentos y una osteosíntesis estable que permita una movilización temprana4.
Para las cirugías de reconstrucción rotuliana existe una gran variedad de técnicas (tabla 1) que por lo general emplean agujas, tornillos o una combinación de ambos, recurriendo a la patelectomía parcial o total en aquellas fracturas donde la conminución es tal que la reconstrucción y osteosíntesis no sea posible3.

7.2.1. Abordaje quirúrgico
Se prefiere una incisión longitudinal en la cara anterior de la rodilla afectada proporcionando así una excelente visión de la rótula, del aparato extensor proximal y distal y de la articulación si fuera preciso1,3.
7.2.2. Cerclaje de alambre como bandas de tensión (figura 2)
Es el método ideal para el tratamiento de las fracturas transversales de rótula sin conminución basándose en el principio de convertir las fuerzas de tensión en fuerzas de compresión2,4. Este método sirve de sostén en fracturas conminutas aportando la estabilidad necesaria para una correcta consolidación2.

7.2.3. Osteosíntesis con tornillos canulados
Está indicada en fracturas transversales o longitudinales sin conminución en aquellos pacientes con buena calidad ósea1,3.
Numerosos estudios consideran que los tornillos interfragmentarios combinados con el cerclaje mejoran significativamente la estabilidad de la fractura si se compara con la utilización de manera aislada de cualquiera de estos métodos1,2,5. Actualmente se utiliza la visión artroscópica para el diagnóstico de lesiones osteocondrales y para el control de la reducción y posterior osteosíntesis de la fractura5,6. Para la fijación de los fragmentos osteocondrales se pueden emplear agujas biodegradables que no necesitan ser retirados posteriormente2.
En las fracturas conminutas se procura la simplificación de la fractura para conseguir un estatus de fractura transversa y lograr una osteosíntesis con bandas de tensión o una osteosíntesis estable.
7.2.4. Patelectomía parcial
Esta técnica está indicada en que no resulta posible la osteosíntesis. extensor de la rodilla logrando mediant casos . aquellas fracturas parcelarias cuyo grad osteosíntesis. Consiste en la exéresis parcial mediante este método, buenos o excelente grado de conminución es tan elevad exéresis parcial de la rótula y el reanclaje del aparato excelentes resultados en la mayoría de lo elevado aparato.
7.2.5. Patelectomía total
Cuando la conminución sever medio de bandas de tensió rótula con resultados funcionales severa es generalizada y la osteosíntes tensión se hace impracticable, se puede es limitados1,2,3. sis bien por medio de tornillos o p e realizar una exéresis completa
7.3. Tratamiento post-operatorio
Fractura y de la estabilidad de la osteo los ejercicios de movilización debe eosíntesis con férulas u ortesis articulada recomendable comenzar con cargas parciale bastones y con bloqueo de la articulación e creciente. Si la evolución es satisfactoria e permitirse a partir de la séptima semana
Depende del tipo de fractur de fijación estables, protegiendo la osteo carga total, es recome ayudándose de bastone asistida debe ser creciente inmovilizaciones debe eosíntesis. En principio, en fracturas y deben comenzar con la mayor breveda articuladas si fuera necesario. Aunque se parciales de 15-20 kg durante las 6 primera en extensión. En este tiempo, el arco d satisfactoria, la carga total sin ayuda de bastone semana2.
8. Pronóstico y complicaciones
Forma objetiva los resultados del tratamient buenos o excelentes resultados en má amiento conservador8. Los resultado zada. El cerclaje con bandas de tensió s hasta en un 80% de los casos. Los patelectomía9.
Es difícil valorar de form series estiman bueno subsidiarias de trata según la técnica utiliz excelentes resultados realiza una patelectomía tratamiento de las fracturas de rótula. La s del 95% de los casos en

aquella resultados obtenidos con el tratamiento quirúrgico tensión anterior muestra, según las series resultados funcionales son más pobre.
Aunque no es habitual que se destacando:
• Rigidez articular: la limitació frecuente en las fracturas de ocasiones sólo afecta a limitación de la movilidad articular es de rótula. Por lo general suele ser bien los últimos grados de flexión. En caso probablemente la complicación más tolerada ya que en la mayoría de la caso de ser necesario, un programa de fisioterapia enérgica o movilizaciones articulares bajo anestesia suelen ser efectivos 1,3 .
• Pérdida de reducción: se registra hasta en un 20% de las fracturas intervenidas1. Puede ser consecuencia de una técnica quirúrgica inapropiada, mala calidad ósea, movilización activa precoz o pacientes poco colaboradores. La inmovilización hasta que consolide la fractura suele ser suficiente aunque puede ser necesario reintervenir al paciente si el desplazamiento y la incongruencia articular son inaceptables2,3.
• Intolerancia al material de osteosíntesis: muy frecuente al utilizar los cerclajes de alambre, ya que provocan irritación capsular, tendinosa o dérmica. La retirada del material alivia los síntomas y llega a ser necesaria en un 15% de estos casos1,3.
• Pseudoartrosis: se observa en un 3% del total de las fracturas de rótula, incluyendo las tratadas ortopédica y quirúrgicamente1. Cuando el desplazamiento supera los 4 mm, sobre todo en pacientes jóvenes, se debe considerar una revisión quirúrgica y valoración del cartílago articular para decidir qué técnica emplear3.
• Infección: es una complicación derivada del tratamiento quirúrgico y de las fracturas abiertas1,3. La terapia antibiótica, el desbridamiento amplio y el lavado de la herida es el tratamiento de elección2.
• Artrosis postraumáticas: la artrosis y el dolor femoro-rotuliano son complicaciones tardías como consecuencia del daño articular en el momento de la fractura o la incongruencia residual tras el tratamiento3.
Bibliografía
1. Cramer KE, Moed BR. Patellar Fractures: Contemporary Approach to Treatment. J Am Acad Orthop Surg 1997; 5:323-31.
2. Mehling I, Mehling A, Rommens PM. Comminuted patellar fractures. Current Orthopaedics 2006; 20:397-404.
3. Fracturas en el adulto. Rockwood & Green´s. Quinta edición. Marbán.
4. Rüedi T P, Murphy W M, Colton CL, Fernández Dell´Oca A, Holz U, Kellam JF, et al. Principios de la AO en el tratamiento de las fracturas. Barcelona: Masson 2003.
5. Makino A, Aponte-Tinao L, Muscolo DL, Puigdevall M, Costa-Paz M. Arthroscopic-assisted surgical technique for treating patella fractures. Arthroscopy 2002; 18: 671-5.
6. El-Sayed AM, Ragab RK. Arthroscopic-assisted reduction and stabilization of transverse fractures of the patella. Knee 2009; 16:54-7.

7. Gosal HS, Singh P, Field RE. Clinical experience of patellar fracture fixation using metal wire or non-absorbable polyester-a study of 37 cases. Injury 2001; 32:129-35.
8. Shabat S , Mann G, Kish B, Stern A, Sagiv P, Nyska M. Functional results after patellar fractures in elderly patients. Arch Gerontol Geriatr 2003; 37:93-8.
9. Uvaraj NR, Vahanan NM, Sivaseelam A, Sameer AM, Basha IM. Surgical management of neglected fractures of the patella. Injury 2007; 38:979-83.