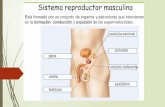
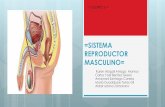
Sistema reproductor masculino 2
Transcript of Sistema reproductor masculino 2

SISTEMA REPRODUCTOR MASCULINO 2006
DEPARTAMENTO DE FISIOLOGIAFACULTAD DE CIENCIAS BIOLOGICAS
UNIVERSIDAD DE CONCEPCION
Dra. María Antonieta Cruz R. e-mail: [email protected]

Sistema Reproductor Masculino

CELULAS DE SERTOLI
Localizadas dentro de los túbulos seminíferos y cumplen funcionesesenciales para una normal espermatogénesis
Nutre espermios en desarrollo
Estimula la sintesis proteica (secreta una proteina que une andrógenos (PUA) con alta afinidad, secreta aromatasa e inhibina)
Las tight junction proporciona una barrera a agentes químicosbarrera hemato-testicular. Fagocita espermios defectuosos.
Contienen muchos receptores a FSH (media los efectos de FSH y testosterona sobre espermatogénesis
Secreta inhibina que inhibe la secreción de FSH
Durante el desarrollo embrionario produce el factor inhibidormulleriano que asegura el fenotipo masculino
Influencia las células de Leydig via secrecion paracrina

testosteronaandrostenediona
estrona estradiol
Aromatasa
VIAS DE BIOSINTESIS DE ESTROGENOS EN EL HOMBRE

Testosterone
EstradiolDihydrotestosterone
Active Metabolites ofTestosterone
SkinBrainExternal genitalia
BoneTesticular TissueAccessory sex glandsPituitaryHypothalamus
BoneTesticular TissueAccessory sex glandsPituitaryHypothalamus
Células de sertolicerebro
pieltejido adiposo
higado
Diferenciación de los genitales externos en el fetoprostata, pene y escroto.Altos niveles de DHT se producen en:pielprostatavesículas seminales higado
METABOLITOS ACTIVOS DE TESTOSTERONA
HuesoTejido Testicular
glándulas sex accesoriaspituitaria
hipotálamo
TESTOSTERONA
DIHIDROTESTOSTERONAESTRADIOL

Vias biosintéticas de testosterona

FUNCIONES FISIOLOGICAS DE TESTOSTERONA
Causa diferenciación del tracto reproductivo del feto en desarrollo
Estimula el desarrollo de las características sexuales secundarias
Es una hormona eminentemente anabólica, aumenta la sintesis de proteinas, aumenta la masa muscular y ósea
Es fundamental para el proceso espermatogénico
Regula la liberación pituitaria de gonadotrofinas por feedback negativo.
Estimula el crecimiento del esqueleto durante la pubertad y contribuye posteriormente al cierre epifisiario.
Estimula el crecimiento y actividad secretora de epididimo, conductodeferente, vesículas seminales y prostata.Aumenta la líbido



COMPOSICION DEL SEMEN HUMANO
Color: Blanco, opalescenteGravedad específica: 1.028pH: 7.35 a 7.50
Cuenta normal de espermios: Enpromedio cerca de 100 millones/mlcon menos de 20% de formasanormales.
Fructosa (1.5 a 6.5 mg/ml)FosforilcolinaAcido ascórbicoFlavinasProstaglandinas
EsperminaAcido CítricoColesterol, fosfolípidosFibrinolisina, fibrinogenasaCincFosfatasa ácida
FosfatoBicarbonato
Hialuronidasa
De las vesículasseminales (aportan 60%de volumen total)
De la próstata (aportan30% del volumen total)
Amortiguadores


Glándulas accesorias
Consisten de las vesiculas seminales, la prostata y lasglandulas bulbouretrales.
Funciones:
Actival los espermatozoides
Proporcionan nutrientes al espermio para su motilidad
Impulsan los espermatozoides a lo largo del tractoreproductivo.
Producen buffer que contrarrestan la acdez del contenidovaginal y uretral

Vesículas seminales
Localizadas entre la pared posterior de la vejiga urinaria y el recto
Es una glandula secretora extremadamente activa
Contribuye con 60% del volumen de semen
Sus secreciones contienen:
Fructosa, el cual es metabolizado por el espermatozoide para suministrar energía para el movimiento.
Prostaglandinas, que estimulan las contracciones del músculo liso del tracto reproductivo.
Fibrinógeno, que forma un coágulo temporal en la vagina después de la eyaculación.Estas secreciones son debilmente alcalinas que ayudan a neutralizar los ácidos en la vagina

ProstataGrupo de 30-50 pequeñas glándulas cuyos conductos se vacian en la uretra en la base de la vejiga.
Secreta proteinas incluyendo fosfatasa ácida, Zn y ácidocítrico, calcio,profibrinógeno antígeno prostático específico (Util en diagnóstico enfermedad a la próstata).
Su fluído es debilmente ácido
Contribuye con 20-30% del volumen de semen
La hipertrofia prostática benigna y carcinoma prostático son enfermedades muy comunes en hombres de edad.

Normals for Semen Analysis
Volume 2-5 mLViscosity Pours in droplets (0)pH 7.2 – 8.0
Sperm concentration 20 – 160 million/mLSperm count 740 million/ejaculateMotility >50% within 1 hourQuality >2.0Morphology >30% normal forms (strict criteria)
>50% normal forms (routine criteria)White blood cells <1.0 million /mL
Analisis de semen
Volumen: 2-5 ml
pH : 7.2-8.0
Concentración de espermios : 20-160 millones/ml
Recuento : 740 millones/eyaculado
Motilidad : > 50%dentro de 1 hora
Morfología: > 30% formas normales (estricto)< 50% formas normales (rutina)

TRANSPORTE DE ANDROGENOS
Circula unida a globulina(SHBG) que une esteroides sexuales (47%) con alta afinidad y a albúmina (50%) con baja afinidad. 2-3% circula libre en el plasma.SHBG aumenta con los estrógenos y hormonas tiroídeas, disminuye con los mismos andrógenos.
Los productos metabólicos de testosterona son activos (DHT Y estradiol) e inactivos (androsterona 17 ceto-esteroides)
La mayor parte de la T se metaboliza en el higadoconvirtiéndose en esteroides con poca actividad biológica.Se conjugan con ácidos y se eliminan por la orina

CELULAS EFECTORAS
TESTÍCULOCEL. LEYDIG
LH
testosterona
MECANISMO DE ACCION DE TESTOSTERONA
´colesterol
androstenediona
Regulación degonadotrofinasr
e
Regulación degonadotrofinas
espermatogénesis
Maduración sexual pubertad
Virilizaciónexterna
Estim cond. Wolff
Diferenc Sexual

Head abnormalities include: Large head
Pin head Tapering head Double head
Constricted head Amorphous head
Tail abnormalities include: Double
Coiled Bent
Neck abnormalities May cause head to bend backward
*Most abnormalities are nonspecific

Testosterona durante el ciclo de vida en el hombre
nacimiento Años
1 10 17 40 60 80
hombre
Pro
du
cció
n d
e es
per
mio
s (%
del
máx
)
Tes
tost
eron
a en
pla
sma
(ng/
ml)
2.5
5.0
1,2 y 3ertrimestre gestación
Fet
al
Neo
nat
al
Pu
ber
tad
Ad
ult
o
Vej
ez