SISTEMA BILIAR DRA. MONIKA NUÑEZ. P ATOLOGÍA DE S ISTEMA BILIAR Anomalía congénitas Ausencia...
-
Upload
chelo-bonilla -
Category
Documents
-
view
16 -
download
0
Transcript of SISTEMA BILIAR DRA. MONIKA NUÑEZ. P ATOLOGÍA DE S ISTEMA BILIAR Anomalía congénitas Ausencia...

SISTEMA BILIAR
DRA. MONIKA NUÑEZ

PATOLOGÍA DE SISTEMA BILIAR
Anomalía congénitas Ausencia congénita de la V.B Duplicación congénita Vesícula bilobulada V.B con fondo doblado es la anomalía más
frecuente Localización aberrante de la vesícula biliar
Se da en 5-10% de la población Vesícula parcial o completamente metida en el
parénquima hepático Agenesia de parte o toda la vía biliar común o de
conductos hepáticos Atresia de la vía biliar extrahepática

Vesícula Biliarcuyo fondo estáplegado hacia
adentro
Vesícula biliarEn Gorro de
FrigioDolor abdominalen niños y adulto
joven


V.B septada clínica es dolor abdominal en niños y
adulto joven


PATOLOGÍA DE LA VÍA BILIAR
Los trastornos de la vía biliar afectan a una importante proporción de la población mundial
Más del 95% de la patología de la vía biliar está dada por piedras en la vesícula: COLELITIASIS
La patología más frecuente de la
vesícula biliar es la colelitiasis

COLELITIASIS
10-20% población adulta en países desarrollados Un millón de casos nuevos/año 700.000 van a colecistectomía cada año Occidente 90% de litiasis son por colesterol:
cálculos amarillos El otro 10% son litos por sales de calcio:
cálculos pigmentados

CLÍNICA DE COLELITIASIS
Dolor tipo cólico espasmódico en hipocondrio derecho
Sin embargo más de 80% son silentes o asintomáticas por décadas


COLELITIASIS: PREVALENCIA Y FACTORES DE RIESGO
Etnia y geografía: 75% nativos americanos. Ej. Navajos Sociedades industrializadas
Edad y sexo: 5% población antes de 40 años 30% mayores de 40 años 2 veces más en mujeres que hombres
Factores ambientales: Influencia estrogénica: anticonceptivos,
embarazo Obesidad


COLELITIASIS: PREVALENCIA Y FACTORES DE RIESGO
Factores hereditarios:Síndromes de hiperlipidemias con marcado
incremento de biosíntesis de colesterol
Otros factores de riesgo:Síndromes hemolíticosDisfunción ileal severa Infecciones bacterianas del árbol biliar

PATOGÉNESIS DE CÁLCULOS COLESTEROL
Para que se formen las piedras de colesterol se requiere: Bilis sobresaturada con colesterol
(concentraciones de colesterol exceden la capacidad de solubilidad de la bilis dada por el efecto detergente de sus sales biliares y lecitinas)
Colesterol ya no está disperso, se agrega formando núcleos sólidos de cristales de monohidrato de colesterol
Hipomotilidad de la vesícula biliar promueve la nucleación
Nucleación del colesterol en la bilis se ve acelerada Hipersecreción de moco en la V.B atrapa los
cristales nucleados y promueve la agregación de los mismos para formar cálculos



PATOGÉNESIS DE CÁLCULOS PIGMENTADOS
Son una mezcla compleja de sales de calcio insolubles, bilirrubina no conjugada y sales de calcio inorgánicas
Causas Niveles altos de bilirrubina no conjugada en la
bilis Síndromes hemolíticos Disfunción ileal Contaminación bacteriana del árbol biliar
Escherichia coli Ascaris lumbricoides Opisthorchis sinensis (Asia)
8% de cálculos de colesterol y cálculos pigmentados no se identifica factor de riesgo asociado


COLECISTITIS AGUDA
Se define como un episodio de dolor biliar agudo con dolor en hipocondrio derecho, con persistencia de síntomas por más de 24 horas
90% casos se asocia a colelitiasis
>mujeres de 50-70 años
Dolor en cuadrante superior derecho, signo de Murphy (dolor al palpar VB en inspiración profunda)

COLECISTITIS AGUDA CALCULOSA
Oclusión del cuello de V.B o del cístico por el lito
Causa dilatación y edema de la pared
Ya a las 48h hay bacterias como E coli, enterococos y anaerobios colonizando la V.B
Histología: pared engrosada y edematosa, congestiva y hemorrágica, con abundantes neutrófilos

COLECISTITIS AGUDA CALCULOSA
Presentación clínica: Paciente febril Puede tener ictericia Leucocitosis
Complicaciones: Empiema Necrosis de V.B Perforación Peritonitis biliar y séptica

COLECISTITIS AGUDA ACALCULOSA 5% de colecistectomías
Factores de riesgo: Trauma Cirugía abdominal mayor no biliar Sepsis Quemaduras severas Nutrición parenteral prolongada Múltiples transfusiones sanguíneas Uso de narcóticos Deshidratación Anestesia Estado post parto
Mortalidad de 5-10%

COLECISTITIS AGUDA ENFISEMATOSA
Colecistitis aguda con producción de gas por infección bacteriana (clostridium) y aterosclerosis de la arteria cística.
50-60 años Diabéticos Mortalidad 15%

COLECISTITISAGUDA
PERFORACION


COLECISTITIS CRÓNICA
Se asocia a colelitiasis Son secundarias a colecistitis agudas leve a
repetición Histología: inflamación mononuclear,
predominio de linfocitos y fibrosis de la pared

COLECISTITISCRÓNICA


COLESTEROLOSIS
Presencia de macrófagos con lípidos en su citoplasma a nivel de la lámina propia


HIDROPS DE VESÍCULA BILIAR
Vesícula mucoide clara Piedra impactada en cuello de V.B En niños puede confundirse con adenitis
mesentérica

COLANGITIS ASCENDENTE
Va de la mano con la coledocolitiasis Piedra en árbol biliar 10% de colelitiasis O por formación de novo de cálculos en las
vías biliares luego de colecistectomía Asia: mayor incidencia en formación de
litiasis en árbol biliar

CAUSAS DE COLANGITIS ASCENDENTE
Obstrucción vía biliar Pancreatitis Colangitis Absceso hepático Cirrosis biliar secundaria Colecistitis aguda acalculosa

COLANGITIS ASCENDENTE
Colangitis significa infección bacteriana de los conductos biliares
Resulta de la obstrucción del flujo, principalmente por litiasis
Otras causas: catéteres, tumores, pancreatitis aguda

COLANGITIS ASCENDENTE Bacterias
Aerobios Gram negativos: E. coli Klebsiella Clostridium
Bacteroides E. Enterobacter Estreptococo del grupo D

CLÍNICA DE COLANGITIS ASCENDENTE
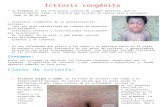
Fiebre Escalofríos Dolor abdominal Ictericia Histología: infiltrado inflamatorio dado por
neutrófilos en lumen de conductos Puede llevar a absceso hepático

DESORDENES DE CONDUCTOS EXTRAHEPÁTICOS (ATRESIA BILIAR)
Atresia biliar: 1/3 de colestasis neonatal = 1/10.000 nacidos vivos
Se caracteriza por obstrucción completa del flujo biliar
Neonatos con colestasis Bilirrubina total 6-12mg/dl Elevación de transaminasa y fosfatasa alcalina Tratamiento inicial es by pass del árbol biliar Progreso rápido a cirrosis biliar Requiere trasplante de hígado a temprana edad

ATRESIA BILIAR EXTRA HEPÁTICAPATOGÉNESIS Son niños que nacen con árbol biliar sano. Luego inicia infiltrado inflamatorio del árbol biliar
con fibrosis y obliteración de la luz La atresia biliar se define como la
obstrucción parcial o completa del lumen del árbol biliar extrahepático que sucede en los primero tres meses de vida
Causa desconocida, se ha propuesto lo siguiente: Infección viral: retrovirus tipo 3, citomegalovirus,
rubéola virus Factor genético Desarrollo embrionario anómalo: 20% con anomalías
extra hepáticas y atresia biliar Son pacientes con poliesplenismo, defecto cardiovascular,
malrotación, atresia intestinal

Atresia de conducto biliar
común 3%
Atresia deconductos
intrahepáticos6%
Atresia de vesícula,cístico
y conductohepáticocomún.
19%
Atresiaextra
hepáticacompleta
72%



hepatoportojejunostomía

COLANGITIS ESCLEROSANTE PRIMARIA > hombres hasta 45 años 50% con enfermedad inflamatoria intestinal
tipo CUCI O CROHN, tiroiditis, sarcoidosis, histiocitosis x, artritis reumatoide, etc
Enfermedad progresiva Mortalidad es de 6 años después del inicio de
síntomas Fatiga, prurito, ictericia y lento desarrollo a
cirrosis

QUISTE DE COLÉDOCO
Dilatación congénita de conducto biliar común
Niños menores de 10 años con ictericia y dolor abdominal tipo cólico
20% inicia síntomas en adultez Mujer 1:4 hombres Síndrome de Caroli se asocia a dilatación
quística de la vía biliar intra hepática


NEOPLASIASPÓLIPOS DE V.B
Adenoma Tubular Papilar Túbulo-papilar




CARCINOMA DE LA VESÍCULA BILIAR
Quinto cáncer más común del SGI en USA Pico de 70-79 años Pico para carcinoma de la vía biliar 60-69
años Si es invasor es irresecable 1% sobrevida a 5 años Se asocia a colelitiasis en 90% en occidente Asia: 100% es infecciosa o parasitaria,
especialmente por Opistorchis sinensis

CARCINOMA DE VB
Puede ser plano o fúngico
Localización: fondo y cuello
Casi siempre adenocarcinomas
5% son carcinomas escamoso o tienen diferenciación adeno escamosa
Morfología Ultrasonido



PÁNCREAS

PANCREATITIS AGUDAPANCREATITIS AGUDA

PANCREATITIS AGUDAPANCREATITIS AGUDA
Inflamación aguda de una glándula pancreática previamente sana, por una inadecuada activación intracelular de las enzimas pancreáticas



PANCREATITIS AGUDAPANCREATITIS AGUDAPANCREATITIS AGUDAPANCREATITIS AGUDA
Litiasis biliar 30-75% Mujeres > 60a
Alcoholismo Hombres
Idiopática (20%) .....Microlitiasis???
Niños traumatismos enfermedades sistémicas
Etiología
85-95%

PANCREATITIS AGUDAPANCREATITIS AGUDAPANCREATITIS AGUDAPANCREATITIS AGUDA
Etiología
Hipertrigliceridemia
Post-ERCP o post-IQ (estómago, via biliar…)
Obstrucción del conducto pancreático ( tumores, páncreas divisum o anular)
Fármacos ( azatioprina, clortiazida, estrógenos,furosemida, sulfamidas, tetraciclinas, penicilina….)
Infecciones (hepatitis, parotiditis, rubeola, CMV, cándida, ascaris, Schistosoma)
Hiperparatiroidismo

PANCREATITIS AGUDAPANCREATITIS AGUDAPANCREATITIS AGUDAPANCREATITIS AGUDA
Fisiopatología
Enzimas pancreáticos inactivos
(pro-enzimas)
Pro-enzimas pasan al espacio extracelular y duodeno
Enzimas activos
Enzimas duodenalesEnzimas duodenalesNORMAL
Activación intraglandular e intracelular
Autodigestión (necrosis)
PANCREATITIS AGUDA
Enzimas pancreáticos inactivos
(pro-enzimas)
Litiasis-Alcohol Alteración barrera protección celular??
Enzimas duodenalesEnzimas duodenales


PANCREATITIS AGUDAPANCREATITIS AGUDAPANCREATITIS AGUDAPANCREATITIS AGUDA
Diagnóstico clínico
•Dolor (85-100%)-Inicio súbito (ingesta o abuso alcohol)epigástrico, irradiado a ambos hipocondrios y a
la espalda, difuso.
•Náuseas y vómitos (54-92%)
•Distensión abdominal (paresia intestinal)•Exploración física: Fiebre, taquicardia, taquipnea, derrame pleural, ictericia, hipotensión,shock, equimosi (signos de Cullen y Grey Turner)

PANCREATITIS AGUDAPANCREATITIS AGUDAPANCREATITIS AGUDAPANCREATITIS AGUDA
Equimosis (signos de Cullen y Grey Turner <1%).

PANCREATITIS AGUDAPANCREATITIS AGUDAPANCREATITIS AGUDAPANCREATITIS AGUDA
Diagnóstico bioquímico
LeucocitosisElevación GPT, Bil, FA, GGT, GOT (origen biliar)Disminución del calcio (formas necrohemorrágicas)Elevación niveles séricos de enzimas pancreáticos :
Amilasa>3 veces el valor normalMuy sensible, poco específico.
LipasaMás específico, dura 3-5 días

PANCREATITIS AGUDAPANCREATITIS AGUDAPANCREATITIS AGUDAPANCREATITIS AGUDAManifestaciones morfológicas
Páncreas normal o de tamaño.Inflamación peripancreática.
Complicaciones locales
Líquido intraabdominalNecrosis pancreática
PRECOCES
AbscesoPseudoquisteComplicaciones vasculares
TARDÍAS
>4 semanas

PANCREATITIS AGUDAPANCREATITIS AGUDAPANCREATITIS AGUDAPANCREATITIS AGUDA
Absceso
Colección de pus circunscrita Colección de pus circunscrita
TC: colección líquida con TC: colección líquida con paredes +/-gruesas que paredes +/-gruesas que captan contraste ev CON o captan contraste ev CON o SIN gas en su interior.SIN gas en su interior.
> 4 semanas> 4 semanas

PANCREATITIS AGUDAPANCREATITIS AGUDAPANCREATITIS AGUDAPANCREATITIS AGUDA
Pseudoquiste
Colección líquida encapsuladaPseudo-pared no epitelializada pared no epitelializada (tejido de granulación / fibrosis)(tejido de granulación / fibrosis)TC: colección líquida con pared TC: colección líquida con pared que capta contraste evque capta contraste ev> 4 semanas> 4 semanas
50 % resolución espontánea50 % estabilización o complicación

PANCREATITIS AGUDAPANCREATITIS AGUDAPANCREATITIS AGUDAPANCREATITIS AGUDA
Pseudoquiste
Complicaciones Complicaciones Infección - Absceso (gas/sin gas)Infección - Absceso (gas/sin gas)Vasculares - SangradoVasculares - Sangrado
- Formación pseudoaneurisma- Formación pseudoaneurisma - Trombosis venosa - Trombosis venosa
Obstrucción intestinal / biliar Obstrucción intestinal / biliar Dolor abdominal Dolor abdominal



PANCREATITIS CRÓNICA

DEFINICIÓN
Pancreatitis crónica es una enfermedad inflamatoria del páncreas que resulta en cambios estructurales permanentes y que conducen a una insuficiencia pancreática exocrina y/o endocrina



ETIOLOGÍA
Alcohol Pancreatitis hereditaria Obstrucción ductal Enfermedades sistémicas
Lupus eritematosoFibrosis quísticaHiperparatiroidismo
Pancreatitis idiopáticas Mutaciones del gene de fibrosis

PATOGÉNESIS
Depósitos proteicos ductales Isquemia Antioxidantes Desórdenes autoinmunes

SÍNTOMAS
Dolor abdominal Insuficiencia pancreática
Exocrina Mala absorción de grasas
Endocrina Diabetes

DIAGNÓSTICO DIFERENCIAL
Pancreatitis aguda Cáncer de páncreas Pancreatitis auto inmune Otras

COMPLICACIONES
Seudoquiste Obstrucción biliar Obstrucción duodenal Ascitis y derrame pleural Trombosis venosa Pseudoaneurisma

DIABETES MELLITUS

DIABETES MELLITUS
Grupo de enfermedades crónicas con un metabolismo deficiente de carbohidratos y proteínas
El defecto en la insulina se traduce en uso inadecuado de los carbohidratos e hiperglicemia
3% de la población mundial

CLASIFICACIÓN Primaria o secundariaSecundaria: *destrucción del páncreas *endocrinopatías *drogas *gestacionalPrimaria: *Tipo 1(insulino dependiante): 10% *Tipo 2( no insulino dependiente): 80-90% *MODY: menos del 5%

DIABETES MELLITUS Aunque los mecanismos patogenéticos sean
diferentes en los diversos tipos, las complicaciones agudas y crónicas son similares
Afecta 13 millones de personas en US Séptima causa de muerte en US El riesgo de desarrollas DM tipo 2 es 7% y
tipo 1 0.5%

FISIOLOGÍA DE LA INSULINA La homeostasia de la glucosa tiene tres
elementos: *Producción hepática *Captación de la glucosa por los tejidos *Secreción de insulina La insulina se secreta como preproinsulina y
se degrada por convertasas en insulina y péptido C


FISIOLOGÍA DE LA INSULINA
El estímulo que desencadena la liberación de insulina es la glucosa
Si el estímulo persiste se sintetiza nueva Otros agentes estimulan la liberación:
sulfonilureas, leu, arg y hormonas intestinales

FISIOLOGÍA DE LA INSULINA
La insulina es necesaria para: Transporte transmembrana de glucosa Formación de glucosa en hígado y
músculo Conversión de glucosa a TG’s Síntesis de ácidos nucleicos: estimula
G y diferenciación en algunos tejidos Síntesis proteica*su principal función es aumentar
el transporte de glucosa a ciertas células

FISIOLOGÍA DE LA INSULINA
Receptor de insulina: glicoproteínas con subunidades alfa y beta
La activación del receptor desencadena una serie de eventos incluyendo la activación de ADN y de vías anabólicas e inhibición de vías catabólicas
GLUT’s: unidades de transporte de glucosa
Al activrse el receptor de insulina los GLUT’s pasan del Golgi a la membrana y facilitan la captación de la glucosa


DIABETES MELLITUS TIPO 1: PATOGÉNESIS
Ausencia severa absoluta de insulina Reducción de la masa de células B Aparece en la infancia y los pacientes
requieren insulina, de otra forma desarrollan cetoacidosis y coma
Hay 3 elementos para la destrucción de las células B: genético, autoinmune y ambiental

DIABETES MELLITUS TIPO 1: PATOGÉNESIS
Susceptibilidad genética: más frecuente en ciertas poblaciones étnicas
Al menos uno de los genes de susceptibilidad reside en el 6p21(HLA-D)
95% de los pacientes tienen HLA-DR3 ó 4 Estos genes alteran el grado de respuesta
inmune en pacientes susceptibles y se genera una respuesta IL anormal
Hay al menos otras 20 regiones cromosómicas involucradas

DIABETES MELLITUS TIPO 1: PATOGÉNESIS
Autoinmunidad: el ataque a las células inicia muchos años antes que los sx
La enfermedad se manifiesta hasta que se ha destruido 90% de la masa de células B
Se observa insulitis con predominio de CD8
Autoanticuerpos: contra Ag’s intracelulares de los islotes
Asociado a otros síndromes autoinmunes como Graves y tiroiditis

DIABETES MELLITUS TIPO 1: PATOGÉNESIS
Ambientales: Virus: Coxsackie grupo B y otros con tropismo para las células B que en individuos susceptibles podrían desencadenar la respuesta IL anormal por antígenos virales secuestrados o similares con los de las células B
Otros: niños que ingieren derivados de leche de vaca
antes de los 4 meses de vida químicos


DIABETES MELLITUS TIPO 2:PATOGÉNESIS La patogenia no está totalmente clara Los factores genéticos son aún más
importantes que en la tipo 1
Los factores ambientales también afectan Es herencia multifactorial El elemento clave es la disminución a la
respuesta periférica a la insulina, el deterioro en la secreción también existe

DIABETES MELLITUS TIPO 2PATOGÉNESIS
Deterioro en la secreción: al principio los niveles de insulina no bajan pero los pulsos normales de secreción se pierden
Posteriormente aparece leve a moderado déficit de insulina
Esto parece ser causa de la hiperglicemia crónica que agota la fn de la células B

DIABETES MELLITUS TIPO 2PATOGÉNESIS Resistencia a la insulina: respuesta
reducida de los tejidos periféricos a insulina Esta condición no es exclusiva de la DM:
presente en embarazo y obesidad aún en ausencia de DM
Hay deterioro en las señales postreceptor Hay reducción de la síntesis y translocación
de las GLUT’s

DIABETES MELLITUS TIPO 2:PATOGENIA
El déficit en la respuesta a la insulina lleva a que no se dispone adecuadamente de la glucosa, con hiperglicemia crónica y estímulo persistente de las células B
Obesidad: 80% de los IDDM son obesos, principalmente intraabdominalla grasa abdominal libera AG al hígado y no responde a los efecos moduladores de la insulina
La pérdida de peso revierte el defecto Amylina: proteína que se secreta con la
insulina y que se acumula como amiloide en DM


MODY
Tienen un grupo heterogéneo de defectos genéticos en la función de las células B
AD Inicia antes de los 25 años Peso normal, sin auto ac’s, sin resistencia a
insulinaSe dividen en 4 grupos según el defecto

PATOGÉNESIS DE LAS COMPLICACIONES DE LA DM Son consecuencia principalmente de la
hiperglicemia Glicosilación no enzimática: la glucosa se
une a los grupos amino de las proteínas, el grado de glicosilación es proporcional a la glicemia
Hb glicosilada para valorar control de glicemia
La glicosilación no revierte sino que sufre cambios crónicos que llevan a la formación de productos terminales de glicosilación(PTG) que se acumulan en las paredes vasculares

PATOGÉNESIS DE LAS COMPLICACIONES DE LA DM
PTG:se depositan en proteínas como la colágena, esta atrapa proteínas intersticiales no glicosiladas y LDL, acelerando la aterogénesis
PTG:se unen a receptores en diversas células lo que induce cambios como migración de monocitos, liberación de citocinas, aumento de síntesis de matriz extracelular, etc.
Hiperglicemia intracelular: en tejidos que no requieren insulina para captar glucosa


PATOGÉNESIS DE LAS COMPLICACIONES DE LA DM
En estos tejidos como SN se metaboliza el exceso de glucosa a sorbitol y fructosa. Esto aumenta P osm intracelular y da edema intracelular
Esto da opacidad y edema del cristalino y deteriora la función de las bombas iónicas llevando a daño en células de Schwann y pericitos produciendo neuropatía y microaneurismas en la retina


MORFOLOGÍA DE LA DIABETES MELLITUS
Páncreas: principalment en la tipo 1 *disminución en número y tamaño de
los islotes de Langerhans *Insulitis *En la tipo 2 hay leve reducción del
número de islotes y depósitos de amiloide y fibrosis
*En RN de madres diabéticas se encuentra aumento del número de islotes en respuesta a la hiperglicemia materna: nesiodioblastosis fetal

MORFOLOGÍA DE LADIABETES MELLITUS Sistema vascular: *ateroesclerosis acelerada *el infarto de miocardio es la causa de
muerte más común en diabéticos *gangrena de extremidades inferiores:100
veces más frecuente en DM que en el resto de la población
+los pacientes tienen dislipidemia con frecuencia, glicosilación y atrapamiento de lipoproteínas, aumento de adhesividad plaquetaria y incidencia alta de HTA

MORFOLOGÍA DE LADIABETES MELLITUS
Arterioloesclerosis hialina: asociada a HTA y envejecimiento. Es frecuente en DM pero no específica
Microangiopatía: engrosamiento difuso de membranas basales capilares en piel, músculo, retina, glomérulos y médula renal y cualquier otro órgano
Los vasos a pesar de ser más gruesos son más permeables a las proteínas


MORFOLOGÍA DE LADIABETES MELLITUS
Nefropatía diabética:segunda causa de muerte en diabéticos
Glomérulos: engrosamiento de m.basal, gloméruloesclerosis focal y difusa con proliferación mesangial
Nodular: Kimmelstiel-Wilson Vasos: ateroesclerosis y
arterioloesclerosis Pielonefritis aguda y crónica Papilitis necrotizante:

MORFOLOGÍA DE LA DIABETES MELLITUS
Oculares: retinopatía, cataratas, glaucoma En conjunto constutiyen la cuarta causa de
ceguera en US
Neuropatía: neuropatía simétrica periférica de miembros inferiores que afecta tanto funciones motoras como sensitivas pero más particularmente sensitiva

CARACTERÍSTICAS CLÍNICAS Tipo 1: se inocia en pacientes jóvenes con
polidipsia, poliuria, polifagia y cetoacidosis Se produce un estado catabólico de proteínas
y grasa. Los aa’s de la proteolisis se usan para sintetizar glucosa
Se produce pérdida de peso y debilidad La cetoacidosis se produce por severa
depleción de insulina y exceso de glucagon. Esto lleva a degradación de grasa y exceso de ácidos grasos que se oxidan en el hígado a cuerpos cetónicos

CARACTERÍSTICAS CLÍNICAS
El glucagon acelera la oxidación de los ácidos grasos
Se produce cetonemia y cetonuria Si hay deshidrataciónd se deteriora la
excreción de H+ y se produce cetoacidosis
Son pacientes más susceptibles a las infeccones y estas aumentan los requerimientos de glucosa y desencadenan descompensaciones


CARACTERÍSTICAS CLÍNICAS
Los DM tipo 2 inician a edad más tardía y son obesos
No hacen cetosis, las descompensaciones son hiperosmolares
Las infecciones causan la muerte al 5% de los pacientes y más graves
Una descompensación puede seguir a un proceso trivial como una infección en un pie
Los pacientes con DM tipo 1 tienen más riesgo de morir de la enfermedad

GRACIAS