Edema Informacion
-
Upload
mariteyrocky -
Category
Documents
-
view
10 -
download
2
description
Transcript of Edema Informacion

6.- MARCO HISTÓRICO:
La persona que le dio nombre al Edema Pulmonar fue René Laënnec
reconocido como el padre de la neumología moderna y muchos
historiadores lo consideran como una de los médicos clínicos más
importantes de todos los tiempos. Era increíblemente polifacético, gran
filólogo y humanista, músico, cazador, dibujante, grabador, administrador,
con criterio amplio y creativo y, sobre todo, un hombre bueno.
-Aportes en neumología y otros campos
Laënnec también alcanzó prestigio al crear el método anátomo-clínico:
relacionaba los hallazgos que comprobaba en el cadáver con los hallazgos
clínicos previos para ayudar mejor a futuros pacientes.
Son muchas las lesiones que caracterizó en sus descripciones:
bronquiectasias, enfisema pulmonar, edema e infarto pulmonar, neumonía
lobar, gangrena pulmonar, pneumotórax, pleuresía, tuberculosis y su
compromiso a otros órganos, como las meninges.

No tuvo temor en realizar autopsias a los pacientes con tuberculosis, a
diferencia de Morgagni o Valsalva. Morgagni le escribió: “Joven, apártate de
los cadáveres de los consuntivos”.
Laënnec creía que la tuberculosis no era contagiosa y que se debía a la
miseria y mala calidad de vida en las ciudades. Tampoco creía en su
tratamiento: “La enfermedad tuberculosa es como las afecciones
cancerosas: absolutamente incurable”.
En ese entonces, se creía que los tubérculos y el exudado caseoso
gelatinoso eran dos enfermedades.
En base a sus observaciones y sin microscopio Laënnec reconoció que
eran la misma enfermedad. Sin embargo, Virchow, que era una autoridad
en el mundo, arremetió contra Laënnec y lo responsabilizó de limitar el
desarrollo de la enseñanza de la tuberculosis.
En vedad, Laënnec se había adelantado en más de medio siglo a lo que
Koch demostró al descubrir el bacilo en 1882.
6.- MARCO TEORICO:

EDEMA PULMONAR AGUDO
Es una alteración determinada por distintos procesos patológicos de origen
cardiogénico o de otras muy diversas causas. Se caracteriza por la
acumulación anormal de líquidos en el espacio intersticial y alveolar.
Para comprender mejor el origen del edema pulmonar agudo se tratará
primero el mecanismo por el cual se produce el edema.
6.1. EDEMA:
El edema es la acumulación de líquido en el espacio tejido intercelular o
intersticial, además de las cavidades del organismo.
El edema se considera un signo clínico. Se revisa de forma interdiaria (día
por medio) y, cuando es factible, se mide el contorno de la zona afectada
con una cinta métrica (en milímetros). Este efecto es fácilmente apreciable
cuando se produce una quemadura solar, ya que se produce edema y
enrojecimiento. Después de apretar con el dedo sobre la quemadura, esa
zona se queda blanca durante un tiempo hasta que vuelve a su estado
anterior.
6.1.1. Homeostasis de fluidos corporales

En general, la cantidad de líquido intersticial está definido por el equilibrio de
fluidos del organismo, mediante el mecanismo de homeostasis. En la
práctica, la distribución de líquidos en el cuerpo sigue la regla 60-40-20.
Para un individuo normal, aproximadamente el 60% del peso corporal es
agua; aproximadamente el 40% es intracelular, y el 20% es extracelular.
Como 1 L de agua pesa 1 kg, se deduce que el 60% de una persona de 70
kg son 42 kg (o 42 L) de agua corporal total.
Si el 40% del agua corporal es intracelular, entonces el volumen intracelular
es aproximadamente 28 L, y el volumen extracelular aproximadamente 14
L, que se reparte entre el volumen intravascular (el plasma sanguíneo, que
representa el 25%: unos 4 L) y extravascular (el líquido intersticial, el 75%
restante: 10 L).
Los fluidos de los compartimentos intravascular y extravascular se
intercambian fácilmente para mantener el equilibrio indicado. El fluido
intravascular sale de los vasos sanguíneos (fundamentalmente a través de
los capilares) y entra en el espacio intersticial. Este es el proceso
de filtración de fluidos. Se estima que, en un órgano típico,
aproximadamente un 1% de plasma se filtra hacia el espacio intersticial.
En condiciones normales, para que el organismo esté en equilibrio, el
mismo líquido que sale de los vasos sanguíneos hacia el espacio intersticial

debe volver a la vasculatura. Hay dos vías por las cuales el fluido retorna a
la sangre:
La mayor parte del fluido se reabsorbe en el segmento final de los capilares
o en las vénulas a continuación; sin embargo, la tasa de reabsorción de
líquidos es menor que la tasa de filtración, por lo que hace falta un segundo
mecanismo que recoja el exceso de fluido filtrado hacia el líquido
intersticial;
El segundo mecanismo implica los vasos linfáticos, que recogen el
excedente de fluido intersticial y lo vierten en el sistema venoso, a nivel de
lasvenas subclavias.
El edema se forma cuando se produce una secreción excesiva de líquido
hacia el espacio intersticial o cuando éste no se recupera de forma correcta,
bien por problemas de reabsorción o por problemas linfáticos.
Hay cinco factores que pueden contribuir a la formación de edema:
1. Por incremento de la presión hidrostática o
2. reducción de la presión oncótica en los vasos sanguíneos;
3. por aumento en la permeabilidad de la pared de los vasos sanguíneos,
como sucede en la inflamación;
4. por obstrucción de la recogida de fluidos vía el sistema linfático; o,

5. por cambios en las propiedades de retención de agua de los tejidos.
Una presión hidrostática elevada a menudo refleja un aumento en la
retención de agua y sodio por los riñones.
Una presión oncótica reducida puede deberse a un defecto de síntesis de
proteínas plasmáticas en el hígado o una pérdida excesiva de proteínas a
nivel renal, como ocurre en el síndrome nefrótico.
En el linfedema, el sistema linfático se encuentra obstruido, bien porque
está dañado (a causa de una infección, por ejemplo), bien por la existencia
de malformaciones.
En cuanto al edema de origen inflamatorio, es causado por una molécula
producida por los mastocitos y basófilos, la histamina, que dilata
las arteriolas y aumenta la permeabilidad de lasvénulas, lo que favorece la
salida de fluido plasmático.
6.1.2. Patogenia del edema
La generación de fluido intersticial está regulado por las fuerzas de
la ecuación de Starling.

La presión hidrostática dentro de los vasos sanguíneos (Pc) tiende a que el
agua se filtre hacia el espacio intercelular, y de aquí a los tejidos. Esto
genera una diferencia en la concentración de proteínas entre el plasma
sanguíneo y el tejido, que genera una presión oncótica (πc): la concentración
de proteínas en el plasma tiende a reabsorber el agua de vuelta desde los
tejidos hacia el plasma. La ecuación de Starling establece que la tasa de
flujo de fluido viene definida por la diferencia entre las dos presiones (la
hidrostática y la oncótica) y por la permeabilidad del vaso sanguíneo (K f). La
resultante de las dos presiones determina el sentido del flujo. La mayor
parte del flujo de agua ocurre en los capilares, o en las vénulas postcapilares,
que tienen una pared semipermeable que permite pasar el agua más
fácilmente que las proteínas. Se dice que las proteínas son "reflejadas",
porque no pueden pasar libremente, y la eficiencia de la reflexión viene
dada por una constante (R), de valor máximo 1.
Si las separaciones entre las celulas que forman el vaso se abren, la
permeabilidad al agua aumenta en primer lugar, pero a medida que las
aperturas aumentan de tamaño, la permeabilidad a las proteínas aumenta
también.
Los cambios en las variables de la ecuación de Starling pueden contribuir a
la formación de edema, bien por aumento en la presión hidrostática dentro
del vaso (que impulsará el agua hacia el espacio intercelular), un descenso
en la presión oncótica en el interior del vaso o un aumento en la

permeabilidad de la pared del vaso. Esto último tiene dos efectos: permite al
agua fluir con más libertad y reduce la diferencia de presión oncótica, al
permitir a las proteínas salir del vaso con más facilidad.
En forma resumida, las causas principales de edema son:
a.- Aumento de la presión hidrostática de la sangre en la microcirculación:
por aumento de la presión venosa, como ocurre en la insuficiencia cardíaca,
la hipervolemia (aumento del volumen sanguíneo), obstrucción venosa
(por trombosis venosa o compresión), incompetencia de las válvulas venosas
(el caso de las varices) o el efecto de la gravedad;
por aumento de la presión arterial, como ocurre en la hipertensión;
por disminución de la resistencia arterial (por causa fisiológica o
farmacológica);
b.- Aumento de la permeabilidad capilar, por daño vascular (por ejemplo,
en quemaduras o traumatismos) o debido a la presencia de inflamación;
c.- Disminución del nivel de proteínas plasmáticas, sobre todo albúmina, que
determina el 70% de la presión oncótica. Cuando disminuye el nivel de
proteínas disminuye la presión oncótica, como ocurre en la cirrosis
hepática, malnutrición, quemaduras y síndrome nefrótico.
d.- Bloqueo del drenaje linfático (linfedema), por traumatismos, inflamación
de las vías linfáticas o invasión de éstas por parásitos (por
ejemplo, filariasis).

El edema puede dañar los órganos afectados y en algunos casos, causar la
muerte:
El edema cerebral puede causar apoptosis celular, por un aumento de la
presión hidrostática sobre las neuronas e isquemia de los tejidos por
compresión de los vasos sanguíneos, lo que puede ser mortal;
El edema pulmonar puede amenazar la vida del paciente porque el
intercambio de gases está afectado;
El tratamiento del edema depende de la causa que lo ha generado, y por
tanto puede ser muy variable.
6.1.3 Tipos de edema
6.1.3.1 Según la temperatura
El edema se puede presentar frío o caliente
6.1.3.2 Según la extensión
Edema generalizado
También denominado sistémico, que cuando es intenso provoca una
hinchazón difusa de todos los tejidos y órganos del cuerpo, especialmente
el tejido celular subcutáneo, llamándose entoncesanasarca.
En el fallo cardíaco, se produce un aumento en la presión hidrostática,
mientras que en el síndrome nefrótico y en el fallo hepático se produce una

caída de la presión oncótica. Se considera que estas patologías explican la
aparición de edema, aunque la situación podría ser más compleja.
En estos casos, se puede producir edema en múltiples órganos y en los
miembros periféricos. Por ejemplo, un fallo cardíaco importante puede
causar edema pulmonar, pleural, ascitis y edema periférico.En el caso
del síndrome nefrótico, el edema aparece normalmente antes de que los
niveles de proteína en la orina sean suficientemente elevados como para
explicar por sí solo la aparición de edema debido a la disminución de la
presión oncótica.
Ello se debe a que en este síndrome, además de las alteraciones de la
permeabilidad glomerular, también se produce un aumento de la
permeabilidad vascular general, lo que aumentaría la filtración hacia el
espacio intersticial, produciéndose el edema.
Edema localizado
Se produce en una parte del cuerpo, por ejemplo ante una inflamación o
hinchazón de una pierna en caso de trombosis venosa.
El edema localizado se debe principalmente a la disminución de la
circulación linfática y al aumento de la presión venosa en el segmento
afectado, bien por obstrucción o bloqueo linfáticos, en el primer caso; o por

obstrucción (debida a la presencia de un trombo, por ejemplo) o compresión
de uno o varios troncos venosos correspondientes a un segmento del
cuerpo. Estos edemas que se producen por circunstancias principalmente
mecánicas se llaman edemas mecánicos.
El edema localizado también puede deberse a un aumento de la
permeabilidad capilar limitado a una sola área o región, más bien
circunscrita, por causa inflamatoria (edema inflamatorio) o alérgica (edema
angioneurótico).
6.1.3.3 Según la localización
Algunos ejemplos de edema en órganos específicos:
Edema Cardiogenico :se inicia en regiones declives que se encuentran
por debajo del corazón principalmente en maleolos, tiene aspecto liso,
brillante, frío, blando, con fóvea, se encuentra en armonía al grado de
insuficiencia cardiaca llegando a anasarca, ascitis e hidrotórax, es
vespertino y mejora con la postura. Se desencadena por el aumento dela
presión hidrostática en el sector venoso de los capilares, que rompe el
equilibrio entre presiones hidrostática y oncotica y ocasiona el paso de
líquido hemático al intersticio. El edema iniciado de esta forma se perpetua
por la retención de sodio y agua por el riñón en respuesta a la disminución
del volumen sanguíneo eficaz.

En la insuficiencia cardiaca derecha se eleva la presión venosa sistémica,
porque el corazón no es capaz de acoger la sangre que vuelve por las
venas.
Es posible que intervenga también la limitación de drenaje linfático ya que la
hipertensión venosa se transmite al conducto torácico. Este edema se
caracteriza por que tiende a disponerse en zonas declives, obedeciendo a
la acción de la gravedad.
De ese modo, si el paciente hace vida normal, se observa en los pies
(tobillos) y en las piernas, y disminuye, pudiendo llegar a desaparecer, con
el decúbito nocturno.
Por el contrario si el enfermo se ve obligado a guardar cama, el líquido, se
acumulara en la región sacra.
Cuando alcanza gran desarrollo, el edema se extiende a otras zonas
(muslos, genitales, pared abdominal) e incluso puede llegar a anasarca.
Ascitis : Es el cúmulo de líquido en la cavidad peritoneal o abdominal.
Hidrotórax o derrame pleural: Es el cúmulo de líquido en la cavidad
pleural o torácica.

Hidropericardio o derrame pericárdico: Es la acumulación de líquido
en la cavidad pericárdica.
Hidrocefalia : Es la dilatación de los ventrículos cerebrales por
acumulación de líquido cefalorraquídeo.
Linfedema : acumulación de linfa en el tejido celular subcutáneo
supraaponeurótico de los miembros, por defecto del sistema linfático.
Esto puede deberse a obstrucción, por ejemplo debido a la presión ejercida
por un cáncer o a la presencia de ganglios linfáticos inflamados, la
destrucción de los vasos linfáticos por radioterapia o la infiltración de los
vasos linfáticos por una infección.
Lo más frecuente es el fallo en el sistema de bombeo del sistema linfático,
debido a la inmovilidad, como ocurre en los casos de esclerosis
múltiple o paraplejia.
Edema pulmonar : es la acumulación de líquido (trasudado) en los
pulmones, en el espacio intersticial del parénquima pulmonar, que puede
llegar también a ocupar el espacio alveolar. Ocurre por un aumento brusco
de la presión (por encima de 18 mmHg) en los capilares pulmonares.
Este aumento de presión en los vasos pulmonares se debe a la obstrucción
para extraer la sangre vía las venas pulmonares.

Esto se debe normalmente a una insuficiencia del ventrículo izquierdo del
corazón. También puede ocurrir debido al mal de altura (edema pulmonar de
altitud) o por la inhalación de productos tóxicos.
El edema pulmonar produce insuficiencia respiratoria.
El derrame pleural puede ocurrir cuando el líquido también se acumula en la
cavidad pleural.
Edema macular : Acumulación anormal de líquido en las capas de la
retina (en la mácula). La mácula se engruesa y se produce glaucoma. El
líquido viene de los vasos sanguíneos, cuyas paredes tienen una función
inadecuada debido a la diabetes. Es una complicación de la retinopatía
diabética.
El edema alrededor de los ojos se denomina edema periorbital. Los
tejidos periorbitales aparecen hinchados de forma más evidente
inmediatamente después de levantarse, debido a la redistribución
gravitacional de fluidos al pasar de la posición horizontal a la vertical.
Edemas cutáneos comunes se observan con picaduras
de mosquito, araña, avispa o abeja, y contacto de la piel con ciertas plantas,
como la ortiga.

El mixedema no constituye un tipo de edema, pues en esta afección (que
aparece en el hipotiroidismo) el tejido es infiltrado por una sustancia
mucosa y no por líquido como ocurre en el edema. Se dan, en algunos
casos, edemas generalizados, como por ejemplo el caso de Jon Brower
Minnoch.
7.2 EDEMA PULMONAR
El edema pulmonar es una condición de alto riesgo que el clínico general
debe saber detectar y según su tipo tratar o derivar al sitio adecuado.
Al igual que en otros tejidos, las condiciones hemodinámicas del capilar
pulmonar determinan que normalmente exista salida del líquido de los
capilares al intersticio. Éste no se acumula debido a que es removido por
los linfáticos, con lo cual el tejido pulmonar mantiene una cantidad óptima
de fluidos. La acumulación excesiva de líquido en el pulmón se denomina
edema pulmonar, el cual de acuerdo a la ecuación de Starling puede
clasificarse en cuatro grupos, de los cuales sólo los dos primeros son los de
mayor importancia clínica:
1.-Por aumento de la presión hidrostática capilar: edema
hemodinámico.

Este grupo incluye las causas más frecuentes de edema pulmonar. El
mecanismo básico es una elevación de la presión hidrostática capilar hasta
exceder el efecto protector de la presión oncótica normal de las proteínas
plasmáticas, lo que habitualmente sucede con presiones mayores a 20-25
mmHg.
Recientemente se ha observado que una hipertensión capilar pulmonar
marcada puede producir también un daño en la integridad de la barrera
alvéolo-capilar, determinando un aumento simultáneo de la permeabilidad,
llamado falla capilar por stress. No se ha establecido si este fenómeno tiene
alguna trascendencia clínica, pero de ser cierto, implicaría que el edema
hemodinámico y el de permeabilidad podrían combinarse en ciertas
circunstancias. Las causas de edema hemodinámico son variadas:
Hipervolemia absoluta. Es el resultado de sobre hidratación, debido a la
administración rápida y excesiva de expansores del plasma o por el acceso
de líquidos de irrigación a un lecho vascular abierto dentro de una víscera
hueca, como puede ocurrir en la prostatectomía.
Elevación de la presión venosa pulmonar. Determina inevitablemente un
aumento de la presión capilar pulmonar y puede observarse en la
insuficiencia cardíaca izquierda, en las lesiones de la válvula mitral y
durante arritmias de alta frecuencia.
Aumento del flujo sanguíneo pulmonar. Por la distensibilidad del circuito
menor, el aumento de flujo debe ser considerable para elevar la presión
capilar, lo que puede ocurrir ocasionalmente en ejercicios extremadamente

violentos y en cortocircuitos intracardíacos de izquierda a derecha
resultante de perforaciones del tabique interventricular por infarto del
miocardio o herida penetrantes cardíacas.
2.-Por un aumento de la permeabilidad capilar: edema de
permeabilidad.
Es el segundo en frecuencia y su mecanismo es una pérdida de la
integridad de la membrana alvéolo-capilar, permitiendo el libre paso de las
proteínas plasmáticas al intersticio pulmonar.
Con ello se aumenta la presión oncótica en el intersticio facilitando la
retención de líquido en éste.
3.-Disminución de la presión oncótica de las proteínas plasmáticas.
Aunque la presión oncótica de las proteínas del plasma es un factor crítico
en la mantención de un adecuado balance de líquidos en el pulmón, rara
vez es la causa primaria de edema pulmonar.
4.-Por obstrucción linfática.
Se desconoce si en seres humanos puede jugar un rol importante en la
génesis del edema pulmonar.

En animales, la obstrucción mecánica de los linfáticos pulmonares produce
edema, aunque generalmente transitorio.
7.2.1 FORMACIÓN DEL EDEMA PULMONAR
El proceso se inicia con el aumento anormal de agua y solutos del
plasma en el espacio intersticial, extravasados de los capilares por
una falla en el mecanismo que regula el intercambio liquido entre
los distintos compartimientos pulmonares.
Si la cantidad de líquido que se pierde de los capilares pulmonares
por cualquier causa, rebasa la capacidad de resorción de las
vénulas, el exceso es drenado por los vasos linfáticos. Estos tienen
una gran capacidad de bombeo para eliminar volúmenes de linfa
formados en el pulmón varias veces mayor que su valor anormal,
sin ningún aumento detectable en el contenido liquido del espacio
intersticial.
Cuando se excede la capacidad de drenaje de los linfáticos se
inicia la acumulación anormal del líquido en los pulmones,
constituyendo la fase inicial del edema.
El sitio donde primero se hace esta acumulación es en el tejido
conectivo laxo que rodea a los bronquíolos y a los vasos de mayor
calibre que el capilar. A continuación el líquido se infiltra

distendido el tejido adyacente a los capilares pulmonares. En el
inicio, el líquido no se acumula en la pared alveolar donde se
efectúa en intercambio gaseoso solo se hace en etapas avanzadas
y después de que el espacio intersticial ya ha empieza a
inundarse.
Esto explica por qué la insuficiencia respiratoria solo se presenta
en el estado avanzado de edema y no en su fase inicial.
Posteriormente a esta etapa se inicia la inundación alveolar en
forma abrupta y progresiva. Cada alveolo se va llenando en
particular; la inundación alveolar se facilita por la disrupción y
abertura de las uniones intercelulares del epitelio alveolar,
normalmente impermeables al líquido plasmático.
Otra vía de inundación de los alvéolos actualmente demostrada es
por el escurrimiento retrogrado del líquido desde el bronquiolo
respiratorio, no obstante que esta estructura de las vías áreas es
la que tiene mayor capacidad de eliminación del edema hacia el
exterior por medio de la expectoración; sin embargo algo ocurre
por efecto de la gravedad, lo que explica también la distribución
predominante del edema en zonas declives, de acuerdo al
decúbito.
7.2.2 FISIOPATOLOGÍA

Intercambio normal de líquidos
El espacio intersticial pulmonar es un compartimiento de pequeño volumen,
pero tiene la peculiaridad de ser fácilmente distendido mediante infiltración
de líquido.
En experimentos con perros, se ha demostrado que el pulmón puede
contener a este nivel hasta 500 ml de agua antes de que se inicie la
inundación alveolar; teóricamente esta capacidad debe ser mucho mayor en
los humanos.
El espacio intersticial está ocupado por tejido laxo que separa los espacios
alveolares adyacentes; se distribuye alrededor de las venulasa y ramas
precapilares de la arteria pulmonar.
Se desconoce la composición del líquido intersticial, pero se supone
semejar al líquido que drena por los linfáticos; al menos en los primeros
estadios del edema pulmonar cardiogénico el líquido intersticial y la linfa
tienen la misma composición.
En condiciones normales el espacio alveolar solo contiene aire y liquido
distribuido en forma laminar, como una fina capa que lo recubre en toda su
superficie interna.

El sistema linfático pulmonar desempeña el papel dinámico de mayor
importancia en la formación de edema. Por mucho tiempo se había
aceptado que no se formaba linfa en el pulmón normal debido a que la
presión hidrostática de los capilares es menor que la presión osmótica del
plasma.
Actualmente se ha comprobado que al menos se forma una cantidad de
10ml por hora.
En condiciones fisiológicas, el líquido extravasado del compartimiento
vascular hacia el espacio intersticial se reabsorbe a nivel de las vénulas y
una parte pasa al espacio alveolar, en donde se pierde por evaporación.
Los movimientos y distribución del líquido en los distintos compartimientos
pulmonares están regulados por el equilibrio de las presiones hidrostáticas
y coloidosmotica de la sangre, y las presiones del pulmón.
Cuando hay excedente de líquido a nivel intersticial este es bombeado
activamente por los linfáticos; si el drenaje es eficiente garantiza mantener
los alvéolos secos y evita el paso a su interior de proteínas y otros solutos
del plasma. Para comprender los conceptos fisiopatológicos del edema es
necesario revisar someramente, las características de la permeabilidad de
la membrana alveolo capilar.

El epitelio alveolar, más que el endotelio vascular es el responsable de
restringir el paso del agua y las moléculas en solución del lumen capilar al
espacio alveolar.
La salida de líquido plasmático hacia el espacio intersticial obedece a las
fuerzas de presión hidrostática y coloidosmotica; pero las moléculas de alto
peso molecular pasan por vía de las vesículas pinociticas del citoplasma de
la célula endotelial capilar.
Su permeabilidad puede ser afectada en mayor o menor grado por
procesos inflamatorios irritantes químicos, físicos y humos.
Las células epiteliales del alveolo por el contrario, son menos permeables al
paso del agua por efecto hidrostático y en condiciones normales,
impermeables a la mayoría de las partículas.
7.2.3 Causas misceláneas.
Excepcionalmente, puede producirse edema por mecanismos no
completamente aclarados, como ocurre durante la expansión
rápida de un pulmón previamente colapsado por un neumotórax o
un derrame pleural. El edema pulmonar de altura suele producirse
al ascender sobre 3000 metros, especialmente en personas no
aclimatadas, y tampoco tiene una causa clara, al igual que el
edema neurogénico causada por hipertensión endocraneana,
aunque en ambos casos parece existir una vasoconstricción
pulmonar intensa, probablemente hipóxica en el primer caso y

debida a una hiperactividad simpática en el segundo caso.
7.2.4 CONSIDERACIONES MORFOLOGICAS
El líquido de edema puede acumularse en el intersticio o dentro del
alvéolo.
Estos dos espacios forman compartimentos relativamente separados y el
líquido se acumula inicialmente en el intersticio y pasa a los alvéolos sólo
en etapas avanzadas del edema intersticial, debido a la mayor
permeabilidad del endotelio en comparación con el epitelio alveolar. La
unión entre células endoteliales es relativamente laxa y la de las células
alveolares es mucho más estrecha.
El diagrama muestra una pared alveolar situada entre dos espacios aéreos.
En la región alvéolo-capilar existen zonas con intersticio grueso, donde
puede acumularse líquido, y zonas delgadas, donde el intersticio es
prácticamente inexistente ya que ambas membranas basales se encuentran
fusionadas. En la ampliación se muestra la membrana basal (mb), la unión
estrecha entre dos células epiteliales y la unión laxa entre células
endoteliales.
En un período inicial, el líquido extravasado se acumula en el intersticio
extra-alveolar que rodea vasos y bronquios, área de tejido laxo donde las

presiones son más negativas que en el intersticio que está en contacto con
los alvéolos. Desde allí se mueve siguiendo el gradiente de presiones hacia
el tejido intersticial de los hilios, que posee presiones más negativas aun.
Por esta razón, cuando el líquido excede la capacidad linfática de drenaje,
se acumula primero en las regiones hiliares, formando manguitos alrededor
de las vías aéreas centrales y de los vasos del hilio. Esto explica por qué la
distribución del edema hemodinámico es preferentemente central, a
diferencia del edema de permeabilidad, en el cual el daño difuso del epitelio
alveolar permite que el líquido extravasado al nivel capilar pase
directamente a los alvéolos.
Cuando la acumulación de líquido sobrepasa la capacidad de estos
reservorios, se produce la entrada de líquido a los alvéolos, lo que
disminuye el radio de curvatura de la interfase aire-líquido, lo que, de
acuerdo a la ley de Laplace, aumenta la tendencia al colapso alveolar . Por
otra parte, una vez iniciado, el paso de líquido llenan bruscamente el
alvéolo, lo que explica la rapidez con que se puede desencadenar el edema
alveolar. Como la reducción de radio no es igual en todos los alvéolos, se
produce coexistencia de alvéolos llenos de líquido al lado de otros que aún
ventilan.
7.2.5 ETIOPATOGENIA
Las fuerzas que gobiernan el movimiento de líquidos en el pulmón fueron
analizadas previamente y dependen de la ecuación de Starling y de la

eficacia del sistema linfático. Es conveniente recordar que existen dos tipos
de fuerzas contrapuestas: unas que favorecen la transudación de fluidos y
otras que se oponen a ello, y un sistema de drenaje, el sistema linfático,
que en condiciones patológicas aumenta considerablemente su flujo.
Las fuerzas que favorecen la salida de líquido al intersticio son:
• La presión hidrostática capilar.
• La presión hidrostática intersticial, que es negativa y actúa, por lo tanto,
“succionando” líquidos desde el compartimento vascular.
• La presión oncótica intersticial, que tiene efectos variables. Cuando está
aumentada, como ocurre en el edema de permeabilidad por el libre paso de
proteínas al intersticio, favorece la salida de líquidos desde el capilar. En
cambio, cuando baja al diluirse las proteínas en el edema hemodinámico
reduce la filtración desde el capilar
Las fuerzas que se oponen a la filtración de líquidos son:
• La presión oncótica capilar, que tiene el mismo efecto variable que la
presión oncótica intersticial. Aumenta en el edema hemodinámico, debido a
que la transudación de un líquido libre de proteínas aumenta su
concentración en el plasma, favoreciendo así la retención de fluidos en el
compartimento vascular. Sin embargo, disminuye en el edema de
permeabilidad, por la salida de proteínas al intersticio, favoreciendo el
efecto contrario.

• La presión intersticial cuando es positiva frena la salida de líquido,
fenómeno que ocurriría en los pacientes conectados a ventilación
mecánica.
Aun cuando la distinción conceptual entre edema hemodinámico y por
aumento de la permeabilidad es muy clara, en clínica ambos tipos se
combinan con frecuencia. Como ya se ha mencionado, en el edema
hemodinámico la permeabilidad puede aumentar la falla capilar por estrés.
Por otra parte, en muchos casos de edema de permeabilidad se puede
agregar un componente de hipertensión capilar ligado a la condición
causante del edema de permeabilidad: depresión miocárdica en las sepsis,
por sobrehidratación en el tratamiento del shock o por concomitancia con
enfermedad cardíaca.
7.2.6 CLASIFICACIÓN
7.2.6.1 Edema pulmonar cardiogenico.
El edema pulmonar cardiogénico se produce por una función del corazón.
El corazón no logra bombear suficiente sangre al cuerpo. Esto aumenta la

presión en las venas pulmonares y/o los capilares (presión hidrostática) de
los 8 mmHg a 25 mmHg.
Como consecuencia, el líquido de los vasos sanguíneos sale a los
intersticios y a los alvéolos originado por insuficiencia ventricular izquierda
de cualquier causa, ya sea estenosis mitral, infarto del miocardio, estenosis
congénita o adquirida de venas pulmonares (esta última es frecuente en
presencia de granulomas y tumores del mediastino).
Cualquier enfermedad que provoque un mal funcionamiento de la parte
izquierda del corazón hará que la sangre se acumule hacia atrás, es decir,
hacia los pulmones, que es donde se estanca. A este mal funcionamiento
se le conoce como insuficiencia cardiaca izquierda (el lado izquierdo del
corazón no es lo suficientemente eficaz como para bombear toda la sangre
necesaria). Las situaciones en las que se produce insuficiencia cardiaca
izquierda son:
Infarto agudo de miocardio: al destruirse parte del músculo cardíaco el
corazón pierde fuerza de bombeo. La gravedad de esta pérdida de eficacia
depende de la extensión de la zona infartada.
Arritmias cardiacas: el corazón pierde el ritmo adecuado de bombeo y no se
expulsa la sangre adecuadamente.
Estenosis mitral: un estrechamiento de la válvula mitral haría que resultase
más difícil el paso de sangre de la aurícula izquierda al ventrículo izquierdo.

Rotura mitral: si se rompe la válvula mitral la sangre que debe salir del
ventrículo izquierdo hacia la arteria aorta volvería a la aurícula izquierda y a
los pulmones.
Crisis hipertensiva: un aumento brusco de la tensión arterial sistémica hace
que al ventrículo izquierdo le resulte muy difícil expulsar la sangre hacia el
resto del organismo.
Cardiopatía crónica: el corazón es un órgano que se ve afectado por
muchas enfermedades, que no siempre tienen un efecto fulminante sobre el
mismo, pero que sí lo deterioran poco a poco. Estos corazones enfermos
suelen estar compensados por mecanismos naturales o fármacos que
indica el médico, pero situaciones que requieran un mayor funcionamiento
de la bomba cardiaca pueden provocar una insuficiencia cardiaca. Las
situaciones que con mayor frecuencia producen este efecto son el ejercicio
físico, el aumento de la tensión arterial, la falta de oxígeno en el ambiente,
una infección, hemorragias, anemia, el embarazo, y el hipertiroidismo.
Sobrecarga líquida: es habitual que en el hospital se hidrate a los pacientes
que lo necesitan por vía intravenosa.
Un exceso de líquido por esta vía puede hacer imposible que el corazón lo
movilice, y se produce entonces una insuficiencia cardiaca.
7.2.6.2. Edema pulmonar no cardiogenico

Cuando se da un edema pulmonar por causas no cardiogénicas hay otros
factores que entran en juego:
Las lesiones en las paredes de los capilares con el consiguiente aumento
de la permeabilidad con valores de presión
hidrostática y oncótica normales.
Las posibles causas son las reacciones alérgicas o gases de acción irritante
(cloro o amoniaco).
Una disminución de la presión oncótica debido a una reducción absoluta de
las proteínas en plasma, ya sea por malnutrición o por enfermedades
hepáticas.
Una disminución relativa de las proteínas en plasma con reducción de
la presión oncótica. Sucede en casos de mayor ingesta de líquidos o
disminución de la excreción de líquidos, como ocurre en enfermedades
renales (edema pulmonar por insuficiencia renal).
El conocido como mal de altura, que se produce por la diferencia entre la
presión atmosférica y la corporal.
Este puede ser de distinta etiología destacando:

1. Disminución de la presión oncotica del plasma.
Esta condición es observada con frecuencia en pacientes en estado crítico
que sufren desnutrición aguda y son sobrecargados por grandes volúmenes
de soluciones intravenosas (cristaloides, glucosadas y salinas), provocando
dilución sanguínea y perdida de albúmina. El edema por sobrecarga de
líquidos es de mayor riesgo en los niños y en los ancianos.
2. Alteración de la permeabilidad (lesión celular). Distintos agentes tóxicos
celulares determinan lesión de las células del endotelio vascular y del
epitelio alveolar, modificando su permeabilidad que permita la perdida de
líquido del espacio vascular y su paso al alveolar.
De acuerdo con su causa y tiempo de acción la lesión puede ser reversible
y presentar cambios regenerativos en pocas horas, o bien ser irreversible y
mortal. En los casos que sobreviven, la resolución deja secuelas del tipo de
la membrana hialina, la atelectasia alveolar irreversible y la fibrosis
intersticial difusa.
3. Edema pulmonar linfático Este es poco común y generalmente de tipo
crónico por obstrucción de los vasos linfáticos a causa de permeacion
neoplásica en carcinomas de pulmón o metastáticos en estadios
avanzados.
4.-Otras causas de edema pulmonar. Aunque estas no son bien conocidas
probablemente son por interacción de los distintos mecanismos
mencionados.

En este grupo se incluyen el edema pulmonar de las grandes altitudes, el
edema pulmonar neurogeno, el edema pulmonar por eclampsia, el edema
pulmonar brusca( evacuación de neumotórax o hidrotórax) y el edema
congestivo por decúbito prolongado (frecuente en ancianos).
. Las causas son muy variadas:
Aspiración de jugos gástricos: en los pacientes inconscientes el reflejo de la
tos está disminuido y eso hace que, si vomitan, los jugos gástricos y todo el
contenido que haya en el estómago suban hasta la laringe y bajen a los
pulmones a través de la tráquea. Los ácidos provocan un daño a las
paredes alveolares, que dejan pasar líquido a través de ellas.
Sepsis: los pacientes sépticos son aquellos que presentan tal grado de
infección en su organismo que es posible encontrar bacterias o toxinas en
su sangre. Estas sustancias provocan una inflamación difusa en todo el
sistema cardiocirculatorio, haciendo que las arterias se dilaten y los
capilares aumenten su permeabilidad. En el pulmón esto tiene un efecto
nocivo, ya que los capilares dejan pasar líquido al exterior.
Traumatismo: en las contusiones del pulmón se produce rotura directa de
los vasos sanguíneos, pero no sólo se puede producir edema de pulmón de
esta forma, también es posible que un trauma en cualquier lugar del cuerpo
humano desencadene una respuesta inflamatoria exagerada (como ocurría
en la sepsis), y lleguen sustancias al pulmón que aumenten la
permeabilidad de los capilares.

Neumonía: la infección localizada en los pulmones puede tener un efecto
directo en los capilares de alrededor.
Grandes quemados: las personas que sufren grandes quemaduras en su
piel desarrollan una inflamación sistémica que provoca edema de pulmón
por el mismo mecanismo que la sepsis.
Pancreatitis aguda: en una inflamación del páncreas se destruye parte de
este órgano; así, las enzimas y ácidos que están en su interior se liberan
hacia las arterias y provocan daño en el cuerpo humano de forma
generalizada. Concretamente en el pulmón daña los capilares sanguíneos y
permite que salga líquido hacia los alveolos.
Inhalación de gases tóxicos: ciertas sustancias químicas tienen un efecto
nocivo directo sobre los alveolos y capilares pulmonares.
Mal uso de fármacos: hay fármacos que pueden provocar alteraciones en
los capilares pulmonares de forma directa o indirecta, ya sea por sobredosis
o por tomar medicinas que no están indicadas.
Ahogamiento: la causa más sencilla de que los pulmones se encharquen de
líquido es aspirar agua desde el exterior, que es lo que ocurre en los
ahogados.
Edema pulmonar neurogénico
Esta es la forma de edema pulmonar que ocurre con menos frecuencia.
Sucede en personas que tienen una lesión cerebral por un trauma o un

tumor, y también en los heroinómanos cuando se inyectan altas dosis de
droga. Cuando se elimina el control del cerebro sobre el hipotálamo, este
estimula al sistema nervioso simpático, que es involuntario y se encarga de
funciones de órganos internos, como por ejemplo aumentar el paso de
sangre a los pulmones durante el ejercicio físico. Al aumentar el flujo
sanguíneo pulmonar sin que haya necesidad de ello, el exceso de sangre
sale hacia los alveolos, inundándolos.
7.2.7 Causas:
- Cardiogénicas:
• Infarto Agudo de Miocardio (IAM)
• Arritmias cardiacas
• Insuficiencia ventricular izquierda grave
• Shock cardiogénico
- No cardiogénicas:
• Inhalación de gases irritantes
• Neumonía por aspiración
• Shock séptico
• Embolia grasa

• Síndrome de distrés respiratorio del adulto
• Administración rápida de líquidos intravenosos
• Sobredosis de barbitúricos u opiáceos
7.2.8 MANIFESTACIONES CLINICAS
7.2.8.1 Síntomas y signos
Dependen de la magnitud del edema y varían según la enfermedad causal.
En general, el signo más precoz es la taquipnea que, a pesar de su
inespecificidad, sirve como signo de alarma en los pacientes con riesgo de
edema pulmonar. Usualmente se agrega disnea y, a veces, tos seca en la
fase intersticial y con expectoración espumosa en la etapa de edema
alveolar.
El examen físico puede ser negativo o mostrar abundantes crepitaciones,
auscultándose ocasionalmente sibilancias. Pueden también agregarse
signos de derrame pleural.
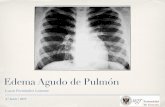
7.2.8.2 Manifestaciones radiográficas
Las alteraciones radiográficas varían según la etapa del edema.
El edema intersticial se manifiesta por una disminución de la transparencia
pulmonar, que puede ser difícil de evaluar.

La acumulación de líquido alrededor de los vasos pulmonares determina
que sus contornos pierdan la definición que normalmente tienen. La
acumulación de líquido en el tejido intersticial de los tabiques
interlobulillares determina la aparición de líneas de Kerley B.
Eventualmente, en aquellas vías aéreas atravesadas longitudinalmente por
los rayos, puede observarse el engrosamiento de la pared bronquial por
edema. En casos más marcados, el edema se acumula en el tejido
intersticial subpleural, lo que puede traducirse en un engrosamiento de las
cisuras.
El edema alveolar se manifiesta por sombras de relleno alveolar, cuya
cantidad depende de la magnitud del edema. Generalmente se observa en
manchones, con tendencia a la confluencia en el tercio medio de los
pulmones.
El edema del intersticio se traduce por borramiento de la trama vascular y
presencia de líneas de Kerley. El edema alveolar da sombras de relleno que
se disponen simétricamente alrededor de los hilios, produciendo una
imagen en mariposa. El aumento de tamaño del corazón indica que en este
caso el edema es cardiogénico.
La distribución del edema varía considerablemente entre los enfermos
dependiendo del mecanismo causal, pero en los casos de edema
hemodinámico característicamente se sitúa en forma simétrica perihiliar
(edema en mariposa).

La forma puede variar según la posición en que haya estado el paciente por
desplazamiento gravitacional del líquido .Es frecuente observar derrames
pleurales uni o bilaterales, que muestran alguna predilección por los
espacios cisurales donde, al acumularse, pueden dar sombras
pseudotumorales La presencia de una silueta cardíaca aumentada y la
redistribución del flujo sanguíneo sugieren edema cardiogénico. La rápida
regresión de los signos de edema apoya una etiología hemodinámica,
mientras que una regresión más lenta es propia del edema por
permeabilidad.
7.2.9 DIAGNOSTICO
1. Radiografía de Tórax
La radiografía de tórax es el estudio más útil para el diagnóstico en
conjunto con la historia clínica del edema pulmonar agudo, ya que muestra
la imagen correspondiente al edema alveolar como una opacidad
diseminada en ambos campos pulmonares. Cuando los grados de
hipertensión venocapilar pulmonar son menores, podrán observarse otros
datos como son: la redistribución de flujo a los vértices, la cisura interlobar
visible, las líneas B de Kerley o un moteado fino difuso y en ocasiones la
imagen en "alas de mariposa"; la presencia de cardiomegalia orientará
hacia el diagnóstico de insuficiencia cardíaca, mientras que la ausencia de
ella hablará de disfunción diastólica.

2. Electrocardiograma
No es de gran ayuda para diagnosticar el edema agudo de pulmón, pero sí
puede serlo para identificar las posibles causas del evento agudo como la
existencia de signos de Infarto Agudo de Miocardio, de crecimiento de
cavidades cardiacas, de taquiarritimias o bradiarritmias y de cardiopatía
subyacente.
3. Gases Arteriales
En estadios iniciales aparece hipoxemia, y alcalosis respiratoria. Conforme
evoluciona el cuadro, se agrava la hipoxemia, aparece acidosis respiratoria
y/o metabólica.
4. Hemograma Completo:
La anemia como la poliglobulia (HTO >50%) pueden ser la causa de la
descompensación cardiaca.
5. Enzimas Cardiacas
Enzimas cardiacas: Se elevan en caso de un evento coronario agudo que,
pudiera ser la patología de base desencadenante del edema pulmonar
agudo.

7.2.10 TRATAMIENTO
El tratamiento debe dirigirse tanto a la enfermedad causal como a la
emergencia pulmonar. Lo más urgente es combatir la hipoxemia con
oxígeno en altas concentraciones. Si éstas resultan ineficaces, como ocurre
si el cortocircuito es de gran magnitud, debe considerarse el uso de
ventilación mecánica.
El principal objetivo de ésta es distender los alvéolos semicolapsados llenos
de líquido, de manera que éste se disponga como una capa sobre las
paredes del alvéolo distendido, interfiriendo menos en la hematosis, y
posiblemente ayudar a la reentrada del líquido al intersticio, como
consecuencia de la presión positiva intraalveolar.
Además, la ventilación mecánica tiene un efecto beneficioso sobre la
función cardíaca, pues al generar una presión positiva intratorácica
disminuye el retorno venoso. Un efecto adicional importante es que
disminuye o elimina el trabajo respiratorio, lo que evita la fatiga muscular
respiratoria y reduce el consumo muscular de O2, lo que trae como
consecuencia un incremento en la disponibilidad miocárdica de O2..La
terapia específica para el edema hemodinámico corresponde a la de la
alteración cardíaca causal.
7.2.11 BASES TERAPEUTICAS DEL EDEMA PULMONAR

Oxigenación adecuada
En presencia de signos de insuficiencia respiratoria de cualquier grado, es
obligatorio el uso de mezclas enriquecidas de oxígeno.
En la mayoría de los casos su administración por carácter nasal o
mascarilla a dosis de 3 a4 litros por minuto es suficiente.
-Mejorar el intercambio gaseoso
Debe intentarse mejorar la ventilación mediante aspiración nasotraqueal de
las secreciones y manejo de bronco espasmo con aminofilina, 250 a 500mg
I.V. directa inyectada muy lentamente, o 500 a 100 mg en solución
glucosada al 5% 500ml a goteo lento.
-Disminuir el volumen circulante
Las siguientes medidas ayudan a cumplir este objetivo: posición Fowler o
sentado con las piernas colgantes. Aplicación de torniquetes alternos en
miembros. Diuréticos de acción rápida (furosemida 20ª40mg IV puede
repetirse cada 2 a 6 horas.
-Disminuir la presión diastólica final ventricular izquierda
Aumenta la contractilidad miocárdica. Mantener un gasto cardiaco elevado y
presión de llenado ventricular baja. Disminuir la resistencia capilar
pulmonar.
-Disminuir la presión capilar pulmonar

Para esto se emplean digitalicos como Oubaina 1amp de 0.25mg IV dosis
única; puede repetirse en 8 a 12 horas Lanatocido C, 0.4mg cada 8hrs las
primeras 24hrs.
Sulfato de morfina subcutánea 12ª 20mg en casos severos 10mg por vía IV
Nifedipina 10mg dosis única por vía sublingual.
-Corregir la permeabilidad capilar aumentada.
Se utilizan drogas antiinflamatorias esteroides: Dexametazona, 8mg IM
IV cada 8hrs por 48 o 72 hrs y suspender.
-Aumentar la presión oncotica del plasma
Esto puede lograrse administrando albúmina humana (solución al 25%) 2ml
por Kg. de peso por vía IV su uso debe indicarse solo en enfermos en
quienes se ha demostrado hemodilucion hipoproteinemica y disminución de
la presión osmótica coloidal. El cuadro clínico suele presentarse con mayor
frecuencia en forma de crisis nocturnas de diseña al adoptar el decúbito,
posición que favorece la congestión pulmonar. El enfermo se encuentra
angustiado, sudoroso, polipneico; adquiere posiciones forzadas sentado al
borde de la cama con las extremidades colgantes.
8. CONCLUSIONES:
Con este trabajo llegamos a la conclusión de que el edema pulmonar puede
ser causado por daños al pulmón, ciertos medicamentos, hacer ejercicio a

grandes alturas, ataque cardiaco, entre otras. Sus síntomas más comunes
son la dificultad para respirar, ansiedad, sudoración excesiva y otros.
El edema agudo de pulmón asociado a la obstrucción de las vías aéreas
superiores es una condición clínica que puede agravar los procedimientos
quirúrgicos de baja morbidez y que aparece principalmente en pacientes
jóvenes.
El tratamiento debe ser empezado rápidamente, pues la resolución también
es rápida y en la mayoría de las veces, no quedan secuelas.
En el período del 2013 se ha registrado una letalidad hospitalaria general de
5.83%, la letalidad por edema pulmonar fue de 13.1%.
Se estratificó la letalidad por edema pulmonar cardiogénico la cual resultó
ser de un 61.8%, siendo la del edema no cardiogénico de 38.1%.
Las principales patologías que le dieron origen al edema cardiogénico fueron,
el shock cardiogénico con el 68.3%, las miocardiopatías el 18.3%, la
emergencia hipertensiva con el 0.74%, la disfunción ventricular izquierda el
8%, y las arritmias ventriculares con el5.1%, en relación al edema no
cardiogénico el 11% lo ocupó el síndrome de distress respiratorio agudo, el
67.8% la lesión pulmonar aguda y otras causas de edema pulmonar
ocuparon el 21.1%.

El sexo masculino aporto el 63.1% a la letalidad, el femenino el 35.5%, el
grupo de edad de más de 75 años aporto más fallecidos, en el rango de edad
de 65- 74 años se balancearon las letalidades para ambos sexos.
Consideramos que los pacientes con edema pulmonar deben de recibir un
tratamiento adecuado y la ayuda del profesional de salud para llevar a cabo
un tratamiento efectivo y salvaguardar la salud del paciente.