(2012-02-16) osteoporosis en A.P. PPT
-
Upload
udmafyc-sector-zaragoza-ii -
Category
Documents
-
view
8.150 -
download
10
Transcript of (2012-02-16) osteoporosis en A.P. PPT

OSTEOPOROSIS EN AP
Jeovanny Sánchez
C.S San Pablo
Wilman Madrid
C.S Fuentes Norte

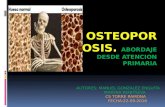
DEFINICIÓN Es una enfermedad esquelética
progresiva y sistémica, caracterizada por un descenso de la masa ósea y un deterioro de la micro arquitectura del hueso, que origina fragilidad ósea aumentada con el consecuente incremento en el riesgo de fractura.

EPIDERMIOLOGÍA
La cifran en España en 3.700.000 personas, de las cuales 1.000.000 son hombres. A pesar de esta elevada prevalencia, menos del 30% de los pacientes están diagnosticados y menos del 10% reciben tratamiento.
La fractura de fémur proximal, su incidencia estimada en España en el año 1997 variaba entre 130 y 200 casos por cada 100.000 habitantes y año, alcanzando la cifra estimativa de 60.000 casos en el año 2002.

Si tenemos en cuenta que el coste del tratamiento de estas fracturas en España supera los 800 millones de euros al año, considerando sólo los servicios hospitalarios, y que además menos del 35% de los pacientes recupera una capacidad funcional similar a la previa.

TIPOS DE OSTEOPOROSIS En el tipo I: asociada a la menopausia se
sospecha que el mecanismo que hace que se desarrolle la osteoporosis tipo I en las mujeres es la deficiencia de estrógenos.
Los varones no suelen perder una cantidad significativa de hueso antes de los 70 años.
El tipo II, u osteoporosis asociada con la edad, que afecta a personas mayores de 70 años con una relación mujer/ hombre de 2:1.

FISIOPATOLOGÍA
Masa ósea: evolución con la edad. El “pico de masa ósea” hasta la década
de los cuarenta la síntesis y la reabsorción están equilibradas, lo que mantiene constante la masa esquelética. Pero a partir de ese momento, y por razones desconocidas, el balance óseo comienza a hacerse negativo, anualmente se pierde entre el 0’5 y el 1% de masa ósea, y en la mujer la pérdida de masa ósea se acelera significativamente con la menopausia.


FACTORES DE RIESGO *Riesgo de baja DMO *Menopausia *Edad*Genética *Masa corporal *Ingesta de calcio y vitamina D *Tabaco *Alcohol *No realizar ejercicio físico

OTROS FACTORES Factores hormonales Como la menopausia precoz < 45 años, menarquía tardía, baches
amenorreicos de deportistas, hipogonadismo, hipertiroidismo hiperparatiroidismo, DM tipo 1.
Enfermedades hereditarias Osteogénesis imperfecta Síndrome de Marfan Homocistinuria. Otras enfermedades Malabsorción, enfermedad inflamatoria intestinal, celiaquía, post
gastrectomía, colestasis, hepatopatías Enfermedades inflamatorias: artritis reumatoide Mieloma
Fármacos Corticoides: pérdida ósea trabecular en los 6 meses de tratamiento. Los
tratamientos con dosis de 7.5 mg o superior requieren suplementos de 1500 mg/día de calcio y vitamina D: 400-800 UI/ día.

CLÍNICA
Son frecuentes los dolores de espalda, que a veces no les deja conciliar el sueño, no se encuentran bien en la cama y aumentan al movilizar la espalda.
Un dato clínico a tener en cuenta es el estancamiento estatural, o incluso la disminución de la talla, cuando se han producido fracturas o han disminuido de tamaño los cuerpos vertebrales.
Las alteraciones de los cuerpos vertebrales, vértebras aplanadas, bicóncavas, que llegan a producir verdaderos aplastamientos con las consiguientes fracturas, son datos que debemos buscar en las radiografías de columna cervicodorsal.

IMPORTANCIA DE LA OSTEOPOROSIS Pueden darse en vértebras, cadera, antebrazo,
extremo proximal del húmero, pelvis, costillas, extremo distal de tibia y peroné, y en cualquier hueso; podemos recordar que:
Las personas mayores de 60 años que han sufrido una fractura osteoporótica tienen más riesgo de fallecer durante el siguiente lustro y década que la población general.
Las fracturas distales del radio suelen ser las más tempranas, por lo que sus complicaciones (rigidez, compresiones, limitación funcional…) pueden sufrirse durante décadas.

LA EVALUACIÓN DEL RIESGO la SCORE (Simple Calculated Osteoporosis
Risk Estimation) valora 6 factores raza, artritis reumatoide, historia de fracturas, edad, terapia con estrógenos.
El Índice de fractura (Fracture Index) que
calcula el riesgo de fractura a los cinco años y contempla 7 variables edad, fractura después de los 50 años, antecedente materno de fractura de cadera, peso, tabaco, uso de los brazos para levantarse de la silla y valor de la DXA (opcional, si se incluye mejora la capacidad predictiva).

PREDICCIÓN DEL RIESGO ABSOLUTO DE FRACTURA: LA HERRAMIENTA FRAX.
Está basada en modelos individuales que integran factores clínicos de riesgo con la DMO del cuello femoral.
Calcula la probabilidad de fractura de cadera y fracturas osteoporóticas más importantes a 10 años, en hombres y mujeres mayores de 50 años.
Los factores de riesgo que utiliza esta herramienta
son: edad (40-90años), sexo, peso (kg), estatura (cm), fractura por fragilidad previa, antecedentes fractura de cadera en padres, fumador activo , toma glucocorticoides, Artritis Reumatoide, Alcohol (ingesta superior a 3unidades /día), otras causas osteoporosis secundaria, DMO de cuello femoral (si se conoce).

ESTUDIO DE LOS PACIENTES CON OSTEOPOROSIS Los objetivos de la historia clínica, exploración
física y análisis clínicos son:• Excluir enfermedades que simulan osteoporosis (p. ej. osteomalacia, mieloma).• Identificar la causa de la osteoporosis y los factores contribuyentes.• Establecer el riesgo de fracturas subsiguientes.• Determinar el riesgo de caídas.• Seleccionar la forma más adecuada de tratamiento.• Realizar mediciones basales para posteriormente monitorizar el tratamiento.

PROCEDIMIENTOS PROPUESTOS PARA ESTUDIO DE OSTEOPOROSIS HABITUALES• Historia y exploración física• Hemograma, VSG, calcio plasmático, albúmina, creatinina, fosfato,fosfatasa alcalina y transaminasas.• Radiografía lateral de columna dorsal y lumbar• Densitometría ósea (absorciometría dual por rayos X) OTROS PROCEDIMIENTOS • Radiografía – estudio de fractura vertebral• Marcadores de recambio óseo, si están disponibles.

DIAGNÓSTICO DE LA OSTEOPOROSIS
NORMAL: T score ≥ -1 –DE OSTEOPENIA: T score entre -1 y -2,5 DE OSTEOPOROSIS: T score ≤ -2,5 DE OSTEOPOROSIS ESTABLECIDA O GRAVE:
≤ -2,5 de y una o más fracturas por fragilidad.




¿CUÁNDO SOLICITAR LA DEXA? Mujeres de 65 años o mayores con 2 o más
factores de riesgo. Mujeres post menopáusicas menores de 65 años
con 3 o más factores de riesgo para osteoporosis. Varones mayores de 70 años con 2 o más
factores de riesgo. Adultos con fracturas por fragilidad ósea. Adultos con una enfermedad o con medicación
asociada a baja masa o pérdida ósea. Cuando se considere tratamiento farmacológico
para osteoporosis. Durante el tratamiento por baja masa ósea, para
monitorizar el efecto del tratamiento.

Con la DEXA medimos la t-score, la z-score, densidad mineral ósea y el contenido mineral óseo.
Conceptos de Z y T-scores
La DEXA aporta dos valores: t-score es el valor de la DMO del paciente con respecto a la media de la población adulta joven (20-39 años) del mismo género y la z-score es el valor de la DMO del paciente con respecto a la media de la población de la misma edad y género.
A la hora de aplicar la t y z-score es preciso conocer la población de referencia porque los valores absolutos de la DMO variarán de unas poblaciones a otras.



TRATAMIENTO NO FARMACOLÓGICO La dieta: El calcio La insuficiencia de calcio contribuye de manera
considerable al desarrollo de la osteoporosis. Aunque una dieta equilibrada ayuda a que se absorba el calcio, el aumento en los niveles de proteínas (más de 1,5 gramos por kg de peso y día) y sodio (sal) en la dieta, provoca calciuria por disminución de la reabsorción tubular de calcio (hipocalcemia e hiperparatiroidismo secundario). Lo mismo ocurre si se ingieren fosfatos de forma excesiva que se encuentran en conservas y salchichas o en dietas veganas (vegetarianas estrictas) ricas en fitatos y oxalatos que bloquean la absorción intestinal de calcio.

LA EXPOSICIÓN AL SOL LA IMPORTANCIA DE LA VITAMINA D
con el envejecimiento se produce una disminución en los niveles séricos de esta vitamina. Las personas de edad avanzada y los niños y adolescentes son los grupos con mayor riesgo de padecer deficiencia de vitamina D.
En términos generales, una exposición de brazos y cara durante 10-15 minutos diarios sería suficiente para producir las cantidades necesarias

Suplementos de calcio y vitamina D
El carbonato cálcico es la presentación más barata pero necesita un pH ácido para su absorción y debe administrarse con las comidas. El citrato cálcico, es más caro pero no necesita esta condición.
En mujeres postmenopáusicas debe recomendarse la ingesta de al menos 1.500 mg/día.

Ejercicio físico Mejora la masa muscular, la función física, el dolor y la
vitalidad. se recomienda la realización de ejercicio físico moderado.
En mujeres jóvenes se desaconsejan los ejercicios extenuantes porque pueden determinar hipoestrogenemia y amenorrea con alteración de la DMO.
En mujeres mayores(pre-postmenopáusicas), no se recomiendan los deportes de competición, las actividades violentas y los ejercicios de flexión anterior de la columna.
También los que impliquen riesgo de caídas o traumatismos como la bicicleta. La natación, si bien es beneficiosa, no ha demostrado tener efecto sobre la masa ósea.

CORRECCIÓN DE OTROS HÁBITOS TABACO Y EXCESO DE ALCOHOL
Ambos disminuyen la DMO a través de diversos mecanismos (disminución del peso, menor actividad física, nutrición más deficiente, hipovitaminosis D, disminución de la actividad osteoblástica.
El exceso de alcohol, además, tiene efectos nocivos sobre el sistema neurológico que aumentan el riesgo de caída por tanto aumento del riesgo de fracturas.

REDUCCIÓN DEL RIESGO DE CAÍDA
Los factores de riesgo para caídas son: Movilidad limitada Trastornos de estabilidad Presencia de enfermedades neuromusculares o
musculoesqueléticas Edad avanzada (en > 75 años se produce un
36% de caídas de la cuales entre el 14-16% ocasionan fractura).
Disminución de la visión. Antecedentes de caídas Uso de fármacos que bajen el sistema de alerta
o provoquen hipotensión y presencia de deterioro cognitivo.

TRATAMIENTO FARMACOLÓGICO
El objetivo fundamental del tratamiento de la osteoporosis es la disminución de la incidencia de las fracturas a través del aumento de la densidad mineral ósea.

¿A QUIEN INSTAURAR UN TRATAMIENTO FARMACOLÓGICO? A mujeres postmenopáusicas con
fracturas por fragilidad previas. Mujeres postmenopáusicas con
osteoporosis densitometrica: 70 años con > 2 factores riego fractura > 60 años con > 3 factores riego
fractura No se recomiendo tto en <60 años.

FÁRMACOS ANTIRRESORTIVOS Ejercen un mecanismo de inhibición del
remodelado óseo, frenando la resorción ósea.
Bifosfonatos: Primera generación: clonodrato, etidronato. Segunda generación: alendronato,
pamidronato, tiludronato. Tercera generación: risendronato,
ibandronato, zolendronato.

La absorción intestinal es muy baja (1-5%) por lo que se debe evitar su administración conjunta con alimentos.
La excreción es un 80% renal y un 20% se une al hueso durante años.

Efectos indeseables: Los efectos más comunes de los bifosfonatos
son los que aparecen sobre el aparato gastrointestinal: dolor abdominal, dispepsia, diarrea, estreñimiento, nauseas.
Contraindicaciones: Hipersensibilidad, embarazo y lactancia, mujeres
fértiles, insuficiencia renal grave, imposibilidad para seguir indicaciones de toma en pie y en ayunas, retraso de vaciamiento gástrico, hipocalcemia, enfermedades esofágicas (acalasia, estenosis esofágica, esofagitis), gastritis. El etidronato también se debe evitar si hay fractura aguda y osteomalacia.


SERMS
Raloxifeno, Bazedoxifeno:
Efectos sobre la DMO: Previene la pérdida ósea, normaliza el remodelado
acelerado y genera hueso normal. Contraindicaciones: En pacientes con historia de tromboembolismo venoso. Enfermedad hepática o renal severa, embarazo o
lactancia, sangrado uterino postmenopáusico no diagnosticado, cáncer endometrio

CALCITONINA
Aumenta de DMOIndicaciones: La calcitonina previene la perdida de DMO en la columna,
reduce el riesgo de nuevas fracturas vertebrales en mujeres postmenopáusicas con fracturas vertebrales previas, pero no actúa sobre el riesgo de la prevención de las fracturas periféricas
Dosis de 200 UI/d intranasales alternando las fosas y de 100 UI/d subcutáneas.


TSH
No se debe recomendar para el tratamiento de la OP postmenopáusica.
El tratamiento estrogénico presenta una buena reducción de riesgo de fracturas vertebrales y periféricas sin embargo, no se debe recomendar para el tratamiento de la OP postmenopáusica por la evidencia de efectos secundarios graves que conlleva especialmente en el aumento de la incidencia de cáncer de mama.

FÁRMACOS FORMADORES O ANABÓLICOS
La PTH tiene efectos osteoformadores puede prolongar la vida de los osteoblastos, tanto si se administra completa o sólo la fracción aminoterminal.
Existen en el mercado dos moléculas la Teriparatida o PTH 1-34 usado a dosis 20 μg/día subcutáneo, y la PTH 1-84 (PTH 1-84) a dosis de 100 μg/día subcutánea. Son, por lo tanto, fármacos osteoformadores.

FÁRMACOS DE ACCIÓN DUAL
Ranelato de estroncio Promueve la formación ósea al estimular la
replicación de osteoblastos a partir de sus precursores y la síntesis de colágena, y frena la diferenciación de preosteoclastos a osteoclastos y su actividad resortiva, además de inducir la apoptosis de éstos.
Efectos indeseables: Leves y transitorios como Nauseas, diarrea (más
frecuente), cefalea, dermatitis que desaparecen en 3 meses.
Indicaciones y posología: OP postmenopáusica. 2 gr en sobre/d antes de
acostarse 2 horas tras la cena sin lácteos o calcio.


CALCIO Y VITAMINA D Son suplementos farmacológicos, pero por si mismos
no constituyen un tratamiento para la osteoporosis. Se administran si son necesarios porque existan carencias nutricionales, y son complemento necesario del resto de los tratamientos para la osteoporosis.
Indicaciones y posología: Las dosis estipuladas siguen estando en debate. La dosis diaria de calcio es de 1000-1500 mg/día y la
de vitamina D de 400-800 U/día. El calcio se absorbe de alimentos como leche, otros lácteos y la vitamina D sobre todo de la absorción por la piel de luz solar.

Presentaciones:
Colecalciferol: 6-12 gr/día (400-800 UI/día). Calcifediol: 1 ampolla/2-4 semanas (16.000
UI). Combinaciones: Carbonato cálcico con colecalciferol: 500-600
calcio y 400 UI vitamina D cada 12-24 horas. Pidolato cálcico con colecalciferol: 500 calcio
más 400 UI vitamina D (1-2 sobres/día). Fosfato cálcico más colecalciferol: 1200
calcio más 800 UI vitamina D/24 horas.


¿CON QUÉ TRATAMOS? 1ª línea: bifosfonatos, raloxifeno/ bazedoxifeno y
ranelato de estroncio.
2ª línea: calcitonina
Teriparatida y rPTH: mujeres mayores de 65 años con OP severa (con T-Score <-3 D.E), fracturas vertebrales múltiples (> 3 Fx.v), o fracaso con otros tratamientos.
Tratamiento combinado: No demostrado mayor eficacia antifractura aunque sí aumento de DMO. No se realizan asociaciones de antirresortivos entre sí La asociación solo se realiza con Ca y vit D.

¿CUÁNTO TIEMPO TRATAR? Es desconocido. Para algunos autores es
indefinido. En lo que todos sí están de acuerdo, es en la necesidad de mantener el tratamiento mientras persista el riesgo de fractura.
Escasa evidencia de la pérdida del efecto tras la supresión.
Tampoco existe acuerdo sobre tratamiento intermitente o también llamadas vacaciones terapéuticas (3-5 años con 1-2 años de descanso). Reevaluación a los 3-5 años: si persiste la indicación seguir con el tratamiento y si no retirar.

EVALUACIÓN DE LA RESPUESTA AL TRATAMIENTO Densitometría: no se debe realizar de
rutina y no siempre indica disminución de del riesgo de fracturas.
Clínica: nuevas fracturas o pérdida de altura (en fracturas vertebrales).
Riego-beneficio de los fármacos. Se deben usar marcadores de remodelado para monitorizar la respuesta al tratamiento.

Tratamiento individualizado. Siempre descartar causas secundarias de OP.
No existe evidencia en mujeres menores de 60-65 años y con presencia de osteopenia.
No uso en terminales. En pacientes muy ancianos es más efectivo disminuir la incidencia de fracturas reduciendo el riesgo de caídas.
En la evaluación global valorar siempre valorar: edad, otros factores de riesgo y densitometría como un factor de riesgo más.

CUANDO TRATAR Paciente con fracturas por fragilidad. Osteoporosis establecida: Tratamiento
sin necesidad de realización de DEXA. Primera opción: alendronato,
risendronato, ibandronato, raloxifeno, bezedoxifeno, ranelato de estroncio.
Segunda opción: Teriparatida, rPTH, zolendronato
Alternativa: ibandronato iv, etidronato, calcitonina nasal, THS

Paciente sin fracturas pero con alto riesgo
DEXA menor o igual a -2,5 DE o de -1 a -2,5 con factores de riesgo asociados (cálculo por FRAX).
Primera opción: alendronato, risendronato, ibandronato, raloxifeno, bazedoxifeno, ranelato de estroncio
Alternativas: teriparatida, rPTH, zolendronato, ibandronato iv, etidronato, THS
El zolendronato se utiliza cuando no se puede usar la vía oral para bifosfonatos, no es posible la posición erguida o hay intolerancia a bifosfonatos.
La teriparatida o la PTH en mujeres mayores de 65 años con T-sc menor de 4 o menor de 3,5 con 2 fracturas previas, en mujeres de 55 a 64 años con T-sc menor de 4 y 2 fracturas previas o ante fracaso de otros tratamientos.
El denosumab, recientemente comercializado en España presenta un perfil de paciente posmenopáusica con alto riesgo de fractura. También podría considerarse como primera opción terapéutica


BIBLIOGRAFIA
Angel Vicente Molinero, Salvador Lou Arnal, Esteban Medina Orgaz, Sergio Muñoz Jacobo y José Antonio Ibáñez Estrella. Tratamioento de la osteoporosis con bifosfonatos: aproximaciones a nuestra realidad asistencial. Atención Primaria 2011; 43 (2); 95-99.
Moro-Alvarez, M.J. y Díaz-Curiel, M. Tratamiento de la
osteoporosis con bifosfonatos. Diferencias por mecanismo de acción. Datos de eficacia y seguridad a largo plazo. Medicine. 2010; 10 (60); 4135-4143.
Nogués-Solán, X. Teriparatide (PTH 1.34): un nuevo fármaco formador de hueso. JANO 12-18 Mayo 2006. Nº 1608.
Nogués Solán, Xavier, Payés Peich, Mónica y García Gibert,
Lidia. Teriparatida. Seminarios de la fundación española de reumatología. 2006. Vol. 7 (nº 2). 96-103.

GRACIAS POR SU ATENCIÓN