PORTAFOLIO GRUPO 1 - WordPress.com · Web viewLesión celular Lesión reversible aguda edema...
Transcript of PORTAFOLIO GRUPO 1 - WordPress.com · Web viewLesión celular Lesión reversible aguda edema...

qwertyuiopasdfghjklzxcvbnmqwertyuiopasdfghjklzxcvbnmqwertyuiopasdfghjklzxcvbnmqwertyuiopasdfghjklzxcvbnmqwertyuiopasdfghjklzxcvbnmqwertyuiopasdfghjklzxcvbnmqwertyuiopasdfghjklzxcvbnmqwertyuiopasdfghjklzxcvbnmqwertyuiopasdfghjklzxcvbnmqwertyuiopasdfghjklzxcvbnmqwertyuiopasdfghjklzxcvbnmqwertyuiopasdfghjklzxcvbnmqwertyuiopasdfghjklzxcvbnmqwertyuiopasdfghjklzxcvbnmqwertyuiopasdfghjklzxcvbnmqwertyuiopasdfghjklzxcvbnmqwertyuiopasdfghjklzxcvbnmqwertyuiopasdfghjklzxcvbnmrtyuiopasdfghjklzxcvbnmqwertyuiopasdfghjklzxcvbnmqwertyuiopasdfghjklzxcvbnmqwertyuiopasdfghjklzxcvbnmqwertyuiopasdfghjklz
PORTAFOLIO GRUPO 1
RESUMEN DEL CAPITULO 1 Y ARTICULOS
09/08/2013
Sofía SolaresJulio Villagrán
Jacqueline CermeñoDulce María Paiz
Kelly Marín

RESUMEN CAPITULO 1: Respuestas celulares ante el estrés y las agresiones por tóxicos: adaptación, lesión y muerte.
Introducción a la patología: La patología es el estudio de la enfermedad en si es la encargada de los cambios estructurales, bioquímicos y funcionales que subyacen a la enfermedad en las células, tejido y órganos.
La patología se divide en 2: Patología general: esta se ocupa de la reacciones de las células y
tejidos frente a estimulos normales y efectos hereditarios. Patología sistémica: analiza las alteraciones de órganos y tejidos
especializados, responsables de los trastornos que sufren estos órganos.
Hay 4 aspectos de un proceso patológico que forman el núcleo de la patología son:
Etiología: son las causas de una enfermedad que están determinados por los síntomas anormales.
o Existen 2 grandes grupos etiológicos: Genéticos Adquiridos
Patogenia: es la secuencia de acontecimientos que constituyen la respuesta de las células o tejidos ante un agente etiológico desde el estimulo inicial a la expresión final de la enfermedad.
Cambios moleculares y morfológicos: estos son las alteraciones estructurales de tejidos o células que caracterizan a una enfermedad o permite diagnosticar un proceso etiológico.
Alteraciones funcionales y manifestaciones clínicas: el final de las alteraciones genéticas, bioquímicas y estructurales de las células y tejidos son alteraciones funcionales que son responsables de las manifestaciones clínicas.
Introducción: respuesta celulares frente al estrés y los estimulo nocivos:
Naturaleza de los estimulos lesivos Respuesta celularAlteraciones de los estimulos fisiológicos: algunos estimulos lesivos no letales:
Adaptaciones celulares
Aumento de la demanda, aumento de la estimulación por ejemplo los factores de crecimientos, hormonas.
Disminución de los nutrientes, menor estimulación
Irritación crónica (física o química)Menor aporte de oxigeno: lesión química; infección microbiana
Aguda y transitoria Progresiva y grave
Hiperplasia, hipertrofia
Atrofia Metaplasia
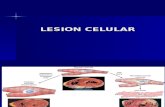
Lesión celular Lesión reversible
aguda edema celular, cambio graso
Lesión irreversible

Alteraciones metabólicas, genéticas o adquiridas; lesiones crónicas
Lesiones sub-letales acumuladas a lo largo de la vida
---- muerte celular necrosis, apoptosis.
Acumulaciones intracelulares; calcificación
Envejecimiento
Adaptaciones del crecimiento y la diferenciación celularesLas adaptaciones son cambios reversibles en el numero, tamaño , fenotipo, actividad metabólica o las funciones de las células en respuesta a los cambios de su entorno.
Hipertrofia: es el aumento del tamaño de las células que determinan un aumento del tamaño del órgano. Los órganos hipertrofiados no tienen células nuevas sino mas grandes.
En muchos órganos la hiperplasia y la hipertrofia pueden coexistir y contribuir ambas al aumento del tamaño por eso la hipertrofia puede ser fisiológica o patológica
Hiperplasia fisiológica: puede ser Hormonal: ante estímulo hormonal normal. (embarazo, lactancia).
Compensadora: regeneración del higado. Hiperplasia patológica: Estímulo hormonal anormal, hiperplasia
endometrial. Hiperplasia prostática. Y puede ser terreno fértil para neoplasia.
Hipertrofia: es el aumento de tamaño de las células por lo consiguiente aumento del tamaño del órgano. Hipertrofia fisiológica: Hipertrofia muscular ante el ejercicio, hipertrofia del miocardio por demanda hemodinámica, miometrio por el embarazo.
Atrofia: Disminución en el tamaño de las células por pérdida de sustancia celular. El órgano disminuye de tamaño y funciones y se hace atrófico.
Atrofia fisiológica: es frecuente durante el desarrollo normal. atrofia patológica: esta depende de la causa de base y puede ser
local o generalizada. Entre ellas están: o Atrofia por desuso: Disminución del trabajo, músculo estriado. o Atrofia por denervación. o Hipoperfusión. Nutrición inadecuada. o Pérdida del estímulo hormonal. o Atrofia senil. o Compresión tisular.
Metaplasia: es la Sustitución celular de una célula tipo adulto por otro tipo celular adulto.
Metaplasia cilíndrica a escamosa es la mas frecuente (bronquial, cervical).
Metaplasia escamoso a cilindrico (esófago de Barrett).

Metaplasia del tejido conjuntivo o cartilaginosa, metaplasia ósea: Es un cambio de fenotipo en las células basales o de reserva.
Introducción a las lesiones y la muerte celular.Las lesiones pueden progresar a través de un estadio reversible y culminar en la muerte celular.
Lesión celular reversible: degeneración turbia y edema, reducción de la fosforilación oxidativa y disminución de ATP. Reversible al eliminar el estímulo dañino.
Lesión irreversible y muerte celular: daño continuo del que la célula no puede recuperarse. El daño irreversible produce muerte celular. Los dos cambios morfológicos son la necrosis y la apoptosis.
Necrosis: Supone hinchazón o edema, desnaturalización y coagulación de las proteínas, destrucción de las membranas de los organelos celulares y ruptura de la membrana celular. El daño de membranas con derrame de enzimas lisosomales produce la necrosis. La necrosis siempre es un proceso patológico.
Apoptosis: disolución nuclear sin daños de membrana. Hay condensación y fragmentación de la cromatina (pignosis, cariorrexis y cariolisis). Puede ser muerte celular programada.
Causas de lesión celular Hipoxia: disminución de oxígeno
Isquemia: pérdida del flujo sanguíneo. La isquemia produce más lesión que la hipoxia.
Agentes físicos: trauma, temperatura, radiación, electricidad. Agentes químicos y fármacos: Venenos, alcohol, insecticidas,
quimioterapia. Agentes infecciosos: virus, bacterias, parásitos. Reacciones inmunológicas: anafilaxis, reacciones antígeno-
anticuerpo. Trastornos genéticos: anomalías cromosómicas. Genes anormales,
deficiencias. Deficiencias nutricionales: desnutrición, hipernutrición.
INTRODUCCION A LAS LESIONES Y MUERTE CELULAR
La lesión celular se produce cuando las células se someten a un estrés tan importante que no pueden adaptarse ya, cuando se exponen a agentes con capacidad lesiva inherente o cuando presentan alteraciones intrínsecas.
Lesión celular reversible: en las fases precoces o formas leves de lesión, los cambios funcionales y morfológicos son reversible si se elimina el estimulo lesivo. las características de las lesiones reversibles son una reducción de la fosforilacion oxidativa y el edema celular secundario a cambios en las concentraciones de iones y la entrada de agua.
Muerte celular: la lesión llega a ser irreversible y la célula no se puede recuperar y muere. existen dos tipos de de muerte celular: la necrosis y la apoptosis, que se diferencian en su morfología, mecanismos y papeles en la fisiología y la enfermedad. cuando las lesiones en las membranas son graves, las enzimas lisosomicas

entran al citoplasma y digieren la célula, y el contenido celular sale, con la consiguiente necrosis.Las lesiones no susceptibles de ser reparadas en el ADN o las proteínas celulares, las células se destruyen así mismas mediante la apoptosis, una forma de muerte celular caracterizada por disolución nuclear, fragmentación de la célula sin pérdida de la integridad de la membrana y eliminación rápida de los restos celulares.La muerte celular en ocasiones es el resultado final de la autofagia. Tanto la apoptosis como la necrosis se pueden producir en respuesta a la misma agresión como la isquemia en distintos estadios. La apoptosis puede evolucionar a necrosis y la muerte celular durante la autofagia puede presentar muchas de las características bioquímicas de la apoptosis.
CAUSAS DE LESION CELULAR
Las causas de las lesiones celulares van desde una violencia física externa como un accidente a alteraciones internas como una mutación genética que determinan la ausencia de una enzima vital que altera las funciones metabólicas normales.
Privación de oxigeno: la hipoxia es la deficiencia de oxigeno, que provoca lesiones celulares al reducir la respiración oxidativa aerobica, es una de las causas frecuentes de lesión y muerte celular que incluye: una reducción del flujo de sangre, una oxigenación inadecuada de la sangre por un fracaso cardiorrespiratorio y una reducción de la capacidad de oxigenación de la sangre. Según la gravedad del cuadro hipoxico, las células se pueden adaptar, sufrir lesiones o morir.
Agentes físicos: los que provocan lesiones celulares incluyen los traumatismos mecánicos, las temperaturas extremas, cambios súbitos de la presión atmosférica y choque eléctrico.
Agentes químicos y fármacos: la glucosa o la sal en concentraciones hipertónicas, pueden producir lesiones celulares directamente o mediante una alteración del equilibrio electrolítico celular. las cantidades mínimas de venenos, como arsénico, cianuro o sales de mercurio, pueden destruir suficientes células en minutos u horas como para provocar la muerte. Otras sustancias son los contaminantes del aire, insecticidas y herbicidas; productos industriales y profesionales, como monóxido de carbono y amianto; drogas de recreo como alcohol.
Agentes infecciosos: estos agentes pueden ser desde virus a gusanos de gran tamaño. Se encuentran como bacterias, hongos y forma de parásitos.
Reacciones inmunológicas: las reacciones inmunitarias frente a muchos agentes externos como los microbios y las sustancias

ambientales, también son causa importante de lesiones celulares y tisulares.
Alteraciones genéticas: los defectos genéticos pueden ser causa de lesiones celulares por una deficiencia de proteínas estructurales, como los defectos enzimáticos de los errores congénitos del metabolismo o por una acumulación de ADN lesionado o proteínas mal plegadas, procesos ambos que pueden desencadenar la muerte celular cuando no se consiguen repararlos.
Desequilibrio nutricionales: las deficiencias proteico calóricas, deficiencia de vitaminas, exceso de nutrición son causas de lesiones celulares
ALTERACIONES MORFOLOGICAS EN LAS LESIONES CELULARES
Las manifestaciones morfológicas de la necrosis tardan más en desarrollarse que las asociadas a las lesiones reversibles.Las lesiones reversibles se caracterizan por edema generalizado en la célula y sus orgánulos. Estos cambios morfológicos se asocian a una menor generación de ATP, perdida de la integridad de la membrana celular, defectos en la síntesis de proteínas, lesiones del citoesqueleto y daño en el ADN.Las lesiones persistentes o excesivas condicionan que la célula alcance un punto nebuloso <<no retorno>> que culmina en lesión irreversible y la muerte celular. Los distintos estímulos lesivos pueden inducir la muerte por necrosis o apoptosis. La necrosis se asocia típicamente a lesiones mitocondriales graves con depleción del ATP y rotura de las membranas de los lisosomas y las membranas.
LESIONES REVERSIBLES
Las características de las lesiones celulares reversibles son: edema celular y cambio no graso. El edema celular se produce siempre que las células no consiguen mantener su equilibrio iónico y de líquidos, y es consecuencia del fracaso de las bombas iónicas dependientes de energía de la membrana celular.El cambio graso es propio de la lesión hipoxica y de diversos tipos de lesión toxica y metabólica. Se manifiesta por la aparición de vacuolas de lípidos en el citoplasma
NECROSIS
La aparición morfológica de las necrosis es consecuencia de la desnaturalización de las proteínas intracelulares y la digestión enzimática de la célula con daños mortales. Las células necróticas son incapaces de mantener la integridad de la membrana y sus contenidos se extravasan, un

proceso capaz de estimular la inflamación en el tejido circundante, las células necróticas derivan de los lisosomas de las células moribundas y de los lisosomas de los leucocitos que son atraídos como parte de la reacción inflamatoria.
Necrosis coagulativa: conserva la forma del tejido muerto, textura firme. Parece que la lesión desnaturaliza no solo las proteínas estructurales, enzimas y bloquea proteólisis de las células muertas. Las células necróticas se eliminan mediante fagocitosis de los restos celulares por los leucocitos infiltrantes. Una zona de necrosis coagulativa localizada se llama infarto.
Necrosis Licuefactiva: se caracteriza por la digestión de las células muertas, que condicionan que el tejido se transforme en una masa viscosa liquida. se produce en las infecciones bacterianas focales o en ocasiones en las infecciones micoticas. El material necrótico suele ser amarillento cremoso por la presencia de leucocitos muertos y se llama pus.
Necrosis Gangrenosa: se suele aplicar para un miembro que ha perdido su irrigación y ha sufrido una necrosis de tipo coagulativo que afecta a múltiples planos tisulares.
Necrosis caseosa: se produce sobre todo en los focos de infección tuberculosa. La zona necrótica muestra una colección de células lisadas o fragmentadas y un resto granular amorfo rodeado de un margen inflamatorio neto; este aspecto es característico de un foco de inflamación conocido como granuloma.
Necrosis grasa: forma característica a la liberación de lipasas pancreáticas hacia el parénquima pancreático y la cavidad peritoneal. Las lipasas liberadas separan los esteres de los triglicéridos contenidos dentro de los adipositos. Los ácidos grasos que se producen de este modo se combinan con el calcio y dan lugar a áreas visibles de color blanco tiza.
Necrosis Fibrinoide: es una forma especial de necrosis, que suele encontrar en las reacciones inmunitarias en las que participan los vasos sanguíneos. Este tipo de necrosis se encuentran cuando se depositan complejos de antígenos y anticuerpos en las paredes de las arterias.
MECANISMOS DE LESION CELULAR
La respuesta celular frente a un estimulo lesivo dependen de su naturaleza, duración e intensidad.
Las consecuencias de la lesión celular dependen del tipo, estado y capacidad de adaptación de la célula lesionada. La situación hormonal y nutricional de la célula y sus exigencias metabólicas son importantes para su respuesta a la lesión.
La lesión celular se produce por diversos mecanismos bioquímicos que actúan sobre varios componentes celulares esenciales. Los

componentes celulares que con frecuencia sufren daños por los estímulos lesivos son las mitocondrias, las membranas celulares, el ADN.
Cualquier estimulo lesivo puede activar de forma simultánea múltiples mecanismos interconectados, que lesionen las células.
DEPLECION DEL ATP
La depleción del ATP y la reducción de la síntesis de ATP se asocian con frecuencia de las lesiones hipoxicas y químicas (toxicas). Las principales causas de agotamiento del ATP son una reducción del aporte de oxigeno y nutrientes, las lesiones de las mitocondrias y las acciones de algunas toxinas.Los tejidos con una mayot capacidad glucolitica pueden sobrevivir a la perdida de oxigeno y la reducción de la fosforilacion oxidativa mejor que los tejidos con una capacidad de glucolisis limitada. La depleción del ATP hasta el 5-10% de las concentraciones normales afecta de forma extensa a muchos sistemas celulares esenciales:
La actividad de la bomba de sodio dependiente de energía de la membrana plasmática se reduce.
Se producen alteraciones del metabolismo de la energía. El fracaso de la bomba de Ca+ permite la entrada de Ca+ lo que
lesiona numerosos componentes celulares. Cuando el agotamiento del ATP es prolongado se produce una
rotura estructural del aparato de síntesis de proteínas, por lo que hay reducción de síntesis de proteínas.
Carencia de oxigeno o glucosa, las proteínas quedan mal plegadas desencadenando la reacción celular llamada respuesta a las proteínas desplegadas que culminan con lesiones o muerte celular.
Lesiones irreversibles en las membranas mitocondriales y lisosomicas y la célula sufre necrosis.
LESION MITOCONDRIAL
Las mitocondrias son las responsables de aportar la energía que mantiene la vida en forma de ATP, pero también participa de forma esencial en las lesiones y muerte celular. Pueden sufrir lesiones cuando aumenta el Ca+ citosolico y por la falta de oxigeno. Las lesiones mitocondriales se asocian a dos consecuencias fundamentales:
Las lesiones suelen ocasionar la formación de un canal de alta conductancia en la membrana mitocondrial llamado el poro de transición de la permeabilidad mitocondrial. La apertura de este canal condiciona la pérdida del potencial de membrana mitocondrial, lo que genera agotamiento del ATP.
ENTRADA DE CALCIO Y PÉRDIDA DE LA HOMEOSTASIS DEL CALCIO

El calcio es un agente de la lesión celular, lo realiza saliendo de su deposito dentro del RE y aumentando su permeabilidad en las membranas, esto protege a la célula en dos mecanismos:
Fallo de la producción de ATP. Activa fosfolipasas, proteasas, endonucleasas y ATPasas. Activación directa de caspasas mediadoras de apoptosis.
ACUMULACIÓN DE RADICALES LIBRES DERIVADOS DEL OXÍGENO (ESTRÉS OXIDATIVO)
Los radicales libres son sustancias químicas con un solo electrón impar en una órbita externa, danan toda molécula adyacente y en la célula esto causa lesiones, estas lesiones son autocataliticas y se producen ERO, estas moleculas dañinas son aplacadas por diversos sistemas, no obstante al fallo de estos procesos la célula entra en un estrés oxidativo; estas moleculas son halladas en los procesos inflamatorios usadas para la erradicación de patógenos siendo producto de las células fagociticas del sistema inmune.Los radicales libres pueden generarse dentro de las células por diversos mecanismos:
Reacciones de reducción-oxidación que ocurren en los procesos metabólicos normales.
Absorción de la energía radiante. Inflamación. El metabolismo enzimático de las sustancias químicas o fármacos
exógenos. Metales de transición. Óxido nítrico.
Los radicales libres son inestables de forma inherente y muestran tendencia a la desaparición espontánea. Las células poseen varios mecanismos para la eliminación de estos radicales como antioxidantes, proteínas y enzimas.Los efectos de las ERO y otros radicales libres son múltiples, pero existen tres reacciones de especial importancia para las lesiones celulares como la peroxidación lipídica en las membranas, la modificación oxidativa de las proteínas y las lesiones en el ADN.Se puede inferir que las ERO son moleculas mortales, no obstante podrían jugar papeles importantes en la fisiología causando el aumento de enzimas autoliticas.
DEFECTOS EN LA PERMEABILIDAD DE LA MEMBRANALa lesión de membrana lleva a la muerte celular inminente, esta lesión puede ser indirecta o directa mediada por varios mecanismos:
ERO Reducción de síntesis de fosfolipidos Aumento en la degradación de fosfolipidos Alteraciones del citoesqueleto
Las membranas cuya integridad afectada causa la muerte célular son la membrana mitocondrial, plasmática y lisosomica, causando el inicio de la apoptosis por via mitocondrial, falta de equilibrio osmótico o la liberación de autolisinas.
LESIONES EN ADN Y PROTEINASLa muerte celular puede darse por daño masivo al código genético y por acumulación de proteínas mal plegadas o de radicales libres, dos

mecanismos que caracterizan el “punto sin retorno” de las lesiones celulares son la incapacidad de revertir la disfunción mitocondrial y profundas alteraciones de la membrana celular. Así podríamos usar proteínas como marcadores de lesión en tejidos específicos como troponina y creatin cinasa en miocardio o transaminasas y fosfolipasa alcalina en hígado.
CORRELACIONES CLINICAS: LESION CELULAR Y NECROSISINSQUEMIA/HIPOXIA: la hipoxia es el aporte de oxigeno a los tejidos, la isquemia es el compromiso de tanto el aporte de oxigeno como de metabolitos por lo que es mas grave y rápida en su lesión. El mecanismo de lesión es:Reducción de tensión de oxigeno>agotamiento de ATP>fallo de Na/K ATPasa> edema celular> entrada de Ca>perdida de glucógeno> falta de síntesis proteica> el aporte de oxigeno oportuno hace el cuadro reversible.Este proceso es visible en el miocardio con aparición de bullas, formas mielinizadas, destrucción mitocondrial que genera apoptosis y necrosis además del daño por reperfusion.Un sistema de defensa contra ello es la inducción del factor inducible de la hipoxia 1, que induce la formación de neovasos, estimula las vías de supervivencia celular y fomenta la glucólisis anaerobia.LESION ISQUEMIA-REPERFUSION: en determinadas circunstancias, cuando se recupera el flujo hacia células que han tenido una isquemia, pero no han muerto, se produce una exacerbación paradójica de la lesión y evoluciona de forma acelerada. Puede hacerse daño celular por aparición de ERO, inflamación o activación del complemento inmune.LESION QUIMICA TOXICA: Las sustancias químicas producen daño a los tejidos por dos mecanismos generales:
- Combinándose con un componente molecular u organela celular crítica. En tales casos, el mayor daño es el sufrido por las células que utilizan, absorben, excretan o concentran el compuesto.
- Sustancias convertidas a metabolitos toxicos. Producen radicales libres.
APOPTOSISEs la via de muerte celular programada e inducida, a través de la activación de enzimas autoliticas. Su membrana se mantiene integra pero envía señales quimiotacticas a los macrófagos para su eliminación definitiva. Sus causas pueden ser:
- Fisiológicas: en embiogenesis, involucion de tejidos sensibles a hormonas, tejidos de alto índice mitótico, células que cumplieron su finalidad, eliminación de linfocitos autorreactivos, induccion de apoptosis por señales de linfocitos T CD8+.
- Patológicas: por daño en ADN, acumulación de proteínas mal plegadas, lesión infecciosa, atrofia por bloqueo de excreción.
Mecanismos de la apoptosis
Todas las células contienen mecanismos intrínsecos que marcan la señal para la muerte o la supervivencia celular, y la apoptosis se produce por un desequilibrio en estas señales. Enfermedades degenerativas y el cáncer, parece ser una apoptosis excesiva o defectuosa.

El proceso de apoptosis se puede dividir en una fase de iniciación, durante la cual algunas caspasas se vuelven activas a nivel catalítico y otra fase de Ejecución, durante la cual otras caspasas ponen en marcha la degradación de componentes celulares esenciales.
La iniciación de la apoptosis tiene lugar gracias a las señales procedentes de dos vías fundamentales: Vía Intrínseca o mitocondrial y la vía extrínseca o iniciada por un receptor.
Ambas vías convergen en la activación de las caspasas que son los mediadores de la muerte celular.
LA VIA EXTRINSECA (Mitocondrial) DE LA APOPTOSIS
Esta vía se da como consecuencia del aumento de la permeabilidad mitocondrial con la liberación de moléculas proapoptosicas (inductores de muerte) en el citoplasma.
Las mitocondrias contienen proteínas esenciales para la vida, como el Citocromo C, pero algunas de estas proteínas inician el programa de suicidio de la apoptosis cuando se liberan al citoplasma, indicando que la célula no está sana.
La liberación de estas proteínas mitocondriales está controlada mediante el equilibrio regulado por los miembros pro-y antiapoptosicos de la familia de proteínas Bcl. Esta familia se llama Bcl-2 , existen 20 miembros de la familia Bcl y la mayor parte se comportan como reguladores de la apoptosis. Por su importancia se destacan otras proteínas antiapoptosicas que son, Bcl-2, Bcl-x, Mcl-1, proteínas que residen normalmente en el citoplasma, estas regulan la permeabilidad e impiden la fuga de proteínas mitocondriales capaces de activar la muerte celular.
Proteínas Bim, Bid y Bad son sensores de lesión o estrés, se da cuando las células se quedan sin señales de supervivencia o sufren lesiones del ADN. Estos contienen un dominio de Bcl-2 único llamado BH3, que activan a dos efectores fundamentales proapoptosicas, Bax y Bak que crean canales para el paso de las proteínas de la membrana mitocondrial interna al citoplasma. Estas proteínas de BH3 también se unen a las Bcl-2 y Bcl-x y bloquear su función así como también disminuyen su síntesis. Esto hace que se active la cascada de las caspasas. Una de estas proteínas es el Citocromo C, cuando se libera al citosol se liga a una proteína llamada Apaf-1 (factor 1 activador de la apoptosis),que forma un apoptosoma (Hexamero).
El apopsoma se une a la Caspasa 9 , que es la caspasa iniciadora clave de la vía mitocondrial.
Otras proteínas mitocondriales, son Smac/DIABLO, entran al citoplasma donde se unen a las proteínas plasmáticas que actúan como inhibidores fisiológicos de la apoptosis llamadas IAP y las inactivan.

Función de las IAP es bloquear la activación de las caspasas incluidas las ejecutadoras como la caspasa 3, para mantener viva a la célula. Si se neutralizan estas inicia la cascada.
VIA EXTRINSECA (iniciada por los receptores de muerte) de la apoptosis
Esta vía se inicia por la unión de receptores de muerte en la membrana plasmática de diversas células.
Estos receptores de muerte son miembros de la familia TNF que contienen dominio citoplasmático en las interacciones entre proteínas llamado dominio de muerte, ya que son esenciales para la transmisión de señales apoptosicas.
Los receptores de muerte más conocidos son TNF de tipo 1 (TNFR1) y una proteína relacionada llamada Fas (CD95), que contiene un ligando llamado Fas ligando (FasL.) que se expresa en los linfocitos T que reconocen autoantigenos y sirve para (eliminar linfocitos autoreactivos) y también linfocitos T citotoxicos ( que destruyen las células infectados por virus y tumorales).
El Fas se liga al FasL y produce una unión de tres moléculas Fas y sus dominios de muerte citoplasmática forman una proteína adaptadora que contiene otro dominio de muerte llamada FADD, este se une a los receptores y de forma inactiva a la caspasa 8 en humanos a la caspasa 10. Así se consigue que las caspasas 8 queden unidas se degraden entre ellas y se activen.
FASE DE EJECUCION DE LA APOPTOSIS
Las dos vías iniciadoras convergen en una cascada de activación de la apoptosis y son las responsables de la fase final. La vía mitocondrial culmina en la activación de la caspasa 9 iniciadora y la vía del receptor de la muerte activa de las caspasas iniciadoras 8 y 10.
Las caspasas ejecutoras como caspasas 3 y 6 actúan por ejemplo encendiendo un inhibidor de ADNasa citoplasmática. También degrada componentes estructurales de la matriz nuclear y fragmentan los núcleos.
ELIMINACION DE CÉLULAS MUERTAS
La formación de los cuerpos poptosicos condiciona que las células queden convertidas en fragmentos comestibles para los fagocitos.
1. En una célula sana existe fosfatidilserina en la membrana interna de la membrana plasmática, pero en las células apoptosicas este se invierte y se expresa en la capa externa de la membrana donde se

reconoce por los macrófagos. Las células que están muriendo secretan factores solubles que atraen a los macrófagos.
2. Algunos cuerpos apoptosicos expresan trombospondina , glucoproteina adhesiva que atrae a los fagocitos y hasta los mismos macrófagos producen proteínas que se ligan a estas células apoptosicas y no a las vivas, y esto marca a las células muertas.
3. Estas células también pueden estar rodeadas de C1q y reconocidos por lo macrófagos.
Estas células desaparecen sin dejar rastro alguno y no existe inflamación aunque tengamos una apoptosis extensa.
CORRELACION CLINICO-PATOLOGICAS
Apoptosis en la salud y la enfermedad
Ejemplos de apoptosis.
Falta de factores de crecimiento. Las células sensibles a hormonas se quedan privadas de la hormona importante, algunos linfocitos y neuronas que no tienen este factor mueren por apoptosis. En todas estas situaciones se estimula por la vía intrínseca mitocondrial y se explica por la reducción de la síntesis de Bcl-2 y Bcl-x y activación de Bim .
Lesión del ADN. La exposición de las células a radioterapia o a quimicoterapicos induce a la apoptosis por un mecanismo de lesión del ADN- estrés Genotoxico, en el que participa el gen supresor de tumores p53, este se acumula en las células, deteniendo el ciclo celular en fase G1, para repararlas pero cuando la lesión es muy grave este p53 activa la apoptosis.
Mal plegamiento de proteínas. Las chaperonas del RE controlan este plegamiento recién sintetizadas, cuando las proteínas mal plegadas se acumulan en el RE por mutaciones hereditarias se activa una serie de respuestas celulares llamada en conjunto Respuesta frente a las proteínas no plegadas, esta activa la vía de transmisión de señales que aumenta la producción de chaperonas potencian la degradación de proteínas y retrasan la traducción de proteínas, y reducen la carga de estas proteínas mal plegadas. Cuando no se da esta respuesta la célula activa a las caspasas y se da la apoptosis.
Apoptosis inducida por la familia del receptor TNF. Activa la transcripción de NF-kB (factor nuclear) que favorece la síntesis de miembros antiapoptosicos de la familia Bcl-2 y activa una serie de respuestas inflamatorias pero también promociona la supervivencia celular.
Apoptosis mediada por linfocitos T citotoxicos. Estos reconocen antígenos extraños presentados sobre la superficie de las células del anfitrión infectadas, cuando se activan excretan perforina que es una molécula formadora de poros transmembrana que induce a la

entrada de las proteasas llamadas Granzimas, que pueden activar diversas caspasas celulares.
Trastornos asociados a una desregulación de la apoptosis
La apoptosis desregulada (excesiva o demasiado escasa) puede ser responsable de algunos aspectos de múltiples enfermedades.
1. Trastornos asociados a una apoptosis defectuosa con aumento de la supervivencia celular. Una frecuencia de apoptosis inadecuadamente baja puede permitir que sobrevivan células anormales, lo que se asocia a diversas consecuencias.Ej. Células portadoras de mutaciones de p53 someten a lesiones en el ADN, estas células no solo se mueren sino que pueden acumular mutaciones ya que la reparación del ADN es defectuosa y puede dar origen a Cáncer.
2. Trastornos asociados a un aumento de la apoptosis con una muerte celular excesiva. Estas enfermedades se caracterizan por la pérdida de sus células e incluyen:
Enfermedades Neurodegenerativas, lesión isquémica, muerte de células infectadas por virus.
AUTOFAGIA
Es el proceso mediante el cual la célula se come su propio contenido. Mecanismo de supervivencia en tiempos de falta de nutrientes, reciclando su contenido digerido. Primero hay un secuestro de orgánulos intracelulares y partes del citosol desde el citoplasma en una Vacuola autofagia que se fusiona con lisosomas y genera un autofagolisosoma.
Esto esta mediado o regulado por un conjunto de Genes de la autofagia llamados Atgs.
Se ha planteado que es un tipo de muerte celular muy distinto a las planteadas, pero que pueden estar relacionadas con enfermedades degenerativas del sistema nervioso o del musculo, ya que aquí las células lesionadas contienen grandes cantidades de vacuolas autofagicas.
ACUMULACIONES INTRACELULARES
Manifestación de trastornos metabólicos, las sustancias acumuladas pueden ser de dos grandes tipos:
1. Sustancia celular normal, como agua, lípidos, proteínas, hidratos de carbono, pero en exceso.

2. Una sustancia anormal, que puede ser exógena, como minerales, productos de agentes infecciosos, o endógena como productos del metabolismo anormal.
Estas sustancias se acumulan de forma permanente o transitoria pueden ser inocuas o muy toxicas para la célula. Se localiza la sustancia en el citoplasma dentro de los fagolisosomas o en el núcleo. Contribuyen a varios tipos de trastornos .
1. Una sustancia endógena normal se produce a una velocidad normal o aumentada, pero la velocidad del metabolismo es inadecuada para su eliminación, ejemplos cambio graso hepático y la reabsorción de gotas de proteínas en los túbulos renales.
2. Una sustancia endógena anormal, típicamente el producto de un gen mutado.
3. Una sustancia endógena normal se acumula por defectos, en general hereditarios.
4. Se deposita una sustancia exógena anormal y se acumula porque la célula no dispone de maquinaria enzimática para degradar ni tiene capacidad para transportarla. Ej., carbón, sílice.
En algunos casos esta acumulación es irreversible, si es de tipo hereditario será progresiva y esta sobrecarga producirá lesiones celulares y culminan con la muerte del tejido o del paciente.
LIPIDOS
Todos los tipos fundamentales de lípidos se pueden acumular en las células: Triglicéridos, colesterol, esteres y fosfolipidos.
Fosfolipidos: Componentes de mielina presentes en las células necróticas.
ESTEATOSIS (Cambio graso)
Este término describe una acumulación anormal de triglicéridos dentro de las células parenquimatosas, frecuente en cambio graso en el hígado por ser el órgano que metaboliza las grasas, aunque también puede ser el corazón, musculo y riñón.
Las causas pueden ser: Toxinas, malnutrición proteica, diabetes mellitus, obesidad, anorexia. En países subdesarrollados las causas frecuentes son alcoholismo y hepatopatía grasa no alcohólica que se asocia con diabetes y obesidad.
La acumulación excesiva de triglicéridos a nivel hepático se puede deber a una entrada excesiva o un metabolismo y exportación defectuosos de lípidos.
La CCL4 y la malnutrición proteica producen cambio graso mediante la reducción de la síntesis de apoproteinas, la hipoxia inhibe la oxidación de

los ácidos grasos y el ayuno aumenta la movilización de los ácidos grasos desde las reservas periféricas.
Cuando la acumulación es leve no afecta la función celular pero al contrario si es un cambio graso grave puede alterar la función y ser preludio de muerte celular.
PROTEINAS
Las acumulaciones intracelulares de proteínas suelen determinar goticulas eosinofilicas redondeadas, vacuolas o agregados citoplasmáticos. Las causas pueden ser:
Gotículas re reabsorción en los tubulos renales proximales.
En algunas nefropatías donde existe proteinuria, se produce un exceso de reabsorción en los túbulos renales quedando adosadas como goticulas hialinas del citoplasma de la célula tubular.
Proteínas acumuladas por el aumento de su producción. Transporte intracelular y secreción de proteínas criticas defectuosos. Acumulación de proteínas del citoesqueleto.
Entre los tipos de proteínas del citoesqueleto existen:
o Micro túbuloso Filamentos de actina delgadoso Filamentos de miosina gruesoso Filamentos intermedios
Filamentos queratina Filamentos de desmina Filamentos de vimentina Filamentos de gliales Neurofilamentos
Las acumulaciones de neurofilamentos y filamentos de queratina se asocian a determinados tipos de lesiones celulares.
Agregación de proteínas anormales
La agregación puede ser de proteínas anormales o plegadas erróneamente acumulándose intracelular, extracelular o de ambos tipos, y los agregados pueden ser de cambios patológicos de forma directa o indirecta.
CAMBIO HIALINO
Alteración dentro de las células o en el espacio extracelular que les da un aspecto homogéneo rosado y vítreo en los cortes rutinarios teñidos con H & E. se debe a alteraciones diversas y no representa un patrón de acumulación especifica.
GLUCÓGENO

En los trastornos de “glucogenosis o enfermedades por depósito de glucógeno”, hay defectos enzimáticos en la síntesis o degradación del glucógeno y determinan su acumulación masiva y producen lesiones y muerte celular. Las masas de glucógeno se reconocen como vacuolas claras en el citoplasma.
PIGMENTOS
Son sustancias coloreadas, algunas son elementos normales de la célula, ej: melanina, mientras que otras son anormales y se acumulan en las células. Pueden ser endógenos (se sintetizan dentro del cuerpo) o exógenos (proceden del exterior).
Pigmentos exógenos
El más común es el carbón. Cuando es inhalado es captado por los macrófagos alveolares y se transporta por los canales linfáticos a los ganglios linfáticos regionales de la región traqueobronquial. La acumulación de este pigmento pone negros los tejidos pulmonares (antracosis) y los ganglios linfáticos afectados.
Pigmentos endógenoso Lipofuscina: pigmento pardoamarillento. Signo certero de
lesiones por radicales libres y peroxidacion lipídica. Se reconoce especialmente en hígado, corazón de pacientes envejecidos o en aquellos con mala nutrición grave y caquexia tumoral.
o Melanina: pigmento negro-parduzco. En pacinetes con alcaptonuria. El pigmento se deposita en la piel, tejido conectivo y cartílago.
o Hemosiderina: pigmentto cristalino o granular, amarillento o pardo. Representa agregados de micelas de ferritina. Cuando se produce exceso de hierro a nivel local o sistémico, la ferritina (que transporta al Fe) forma granulos de hemosiderina.
Calcificación patológica
Es el depósito anormal en los tejidos de sales de calcio, acompañada de cantidades menores de hierro y otras sales minerales.
CALCIFICACION DISTRÓFICA
Sucede cuando el depósito tiene lugar de forma local en tejidos que se están muriendo. Se produce a pesar de las concentraciones normales de calcio en pacientes sin alteraciones del metabolismo del calcio.
CALCIFICACIÓN METASTÁSICA

Sucede cuando el depósito de las sales de calcio se da en tejidos normales. Casi siempre por una hipercalcemia secundaria a algún trastorno del metabolismo del calcio.
Causas:
1. Aumento de la secreción de hormona paratiroidea2. Destrucción del tejido óseo3. Trastornos relacionados con la vitamina D4. Insuficiencia renal
Envejecimiento Celular
Es consecuencia de un deterioro progresiva de la función y viabilidad de las células, causado por alteraciones genéticas y pir la acumulación de lesiones celulares y moleculares por los efectos de la exposición a influencias exógenas.
Los cambios implicados incluyen:
Menor replicación celular (senescencia: las células dejan de dividirse una vez han cumplido su ciclo)
Acumulación de lesiones metabólicas y genéticas
ARTICULOS
DESCUBREN UN MÉTODO LARGAMENTE BUSCADO PARA DESARROLLAR UN EFICIENTE Y COMPLEJO COMPUESTO ANTICANCERÍGENOVIERNES, 02 DE AGOSTO DE 2013 08:35
Investigadores del Instituto de Investigación Scripps (TSRI, en sus siglas en inglés), en La Jolla, California (Estados Unidos), han logrado la primera síntesis química eficaz de ingenol, un compuesto muy complejo, de origen vegetal, que ha sido de interés para los diseñadores de medicamentos por su potencial contra el cáncer. El logro permitirá a los científicos sintetizar una amplia variedad de derivados de ingenol e investigar sus propiedades terapéuticas.
El logro, publicado 'Science Express', la edición temprana digital de la revista 'Science', también sienta las bases para la producción comercial

eficiente de ingenol mebutate, un tratamiento para la queratosis actínica (un precursor común de cáncer de piel no melanoma), que en la actualidad se extrae y refina ineficientemente de las plantas.
Ingenol y sus derivados se encuentran en la ampliamente distribuida Euphorbia, una planta cuya savia lechosa ha sido utilizadoa en la medicina tradicional para el tratamiento de lesiones de la piel.
Ingenol mebutate, extraído de la planta común (Euphorbia peplus), fue aprobada recientemente por la agencia norteamericana del medicamento (FDA, en sus siglas en inglés), la Agencia Europea de Medicamentos, la de Australia y la de Canadá para el tratamiento de la queratosis actínica, un tipo común de lesión precancerosa asociada con la exposición acumulada al sol. Formulado y comercializado como 'Picato', el medicamento también ha demostrado efectos en los modelos y en los primeros ensayos de cáncer de piel no melanoma.
A finales de 2011, el fabricante del medicamento, LEO Pharma, con sede en Dinamarca, colaboró con el laboratorio del profesor Phil S. Baran para encontrar una forma eficaz de sintetizar mebutate ingenol usando la química orgánica, el método normal para la producción de medicamentos modernos. "En ese momento, la única manera de conseguir el producto era un proceso de extracción relativamente largo de la E. Peplus dijo Michael Sierra, director de Descubrimientos en LEO Pharma. Teníamos la esperanza de conseguir una ruta sintética más eficiente para la producción, así como un método que nos permitiera hacer nuevos derivados".
Los estudios han demostrado que ingenol mebutate, que se aplica por vía tópica, puede tratar las células precancerosas de la piel con una rapidez inusual, sin afectar a las células sanas de la piel. El tratamiento tiene un efecto de destrucción directa en las células cancerígenas y que inducen una reacción inflamatoria. Los investigadores sospechan que los derivados de mebutato de ingenol pueden ser útiles en el tratamiento de otros tipos de cáncer, si pueden ser entregados correctamente.
Baran y su equipo comenzaron examinando lo que se conoce acerca de la síntesis natural de ingenol en células vegetales. "Una característica clave de la síntesis natural es que el marco básico de la molécula se construye primero y en una segunda fase se añaden los grupos funcionales oxigenados importantes", explicó Steven J. McKerrall, estudiante graduado en el laboratorio que fue uno de los dos primeros autores del estudio.
Después de que la estrategia básica de imitar la naturaleza, McKerrall, Baran y sus colegas comenzaron a diseñar la síntesis, siendo finalmente capaces de perfeccionar el proceso en 14 pasos, a partir de una sustancia química común y barato, carene, y terminando con el ingenol largamente buscado. "Síntesis de ingenol se han descrito en el pasado, pero todas ellas requieren más de 37 pasos", dijo el coautor principal Lars Jorgensen, becario postdoctoral en el laboratorio de Baran.
La síntesis nueva y concisa resultó que producir cantidades relativamente grandes de ingenol, por lo que es un enfoque eficiente para la producción de mebutato de ingenol y otros derivados de ingenol. El diseño en dos fases también proporciona una cantidad significativa de un compuesto intermedio

clave, lo que permite la preparación eficiente de los diversos derivados de ingenol. "No vamos a tener que pasar por toda la síntesis cada vez que tenemos que hacer un nuevo derivado de ingenol, podemos comenzar a sintetizar a partir de este compuesto intermedio", concluye Jorgensen. Fuente: Europa Press, Salud
ANÁLISIS:Al momento de observar los estadios del cáncer de tipo queratosis actínica se aprecian lesiones cutáneas acumulativas causadas por la exposición repetitiva a la luz ultravioleta de los rayos solares. Con el transcurso del tiempo, el material genético de las células se deteriora irreparablemente. Como consecuencia aparecen este tipo de lesiones, las cuales son precancerosas, es decir, que más tarde pueden tornarse cancerosas.
Dentro de los hallazgos patológicos de esta enfermedad están la notoria transformación del epitelio escamoso de la piel, células cancerígenas son halladas luego de un proceso crónico, en las fases agudas de esta enfermedad se ven placas que tienen aspecto turgente y brillante, dentro de los cortes histológicos de estas anomalías cutáneas se aprecian series de sobrepoblación celular dentro de los estratos espinoso y corneo
del epitelio.Los cambios comienzan con estas escamas amarillentas o de hiperpigmentacion, no obstante los tumores posteriores pueden presentarse en coloraciones gris, rosado, rojo e inclusive de la misma tonalidad que la tez del paciente, estas transformaciones usualmente están asociadas a hiperestesia de la lesión y nocicepcion exacerbada.Las queratosis actínicas se desarrollan más comúnmente en las partes del cuerpo que están más expuestas al sol, como la cara, las orejas, el cuello, las manos, o los antebrazos. Cuando los labios se pelan o se agrietan, especialmente si es el labio inferior, después de estar al sol, también puede ser una señal de queratosis actínica.La gente que tiene riesgo de tener cualquier trastorno de la piel debería de ir a que le vigilen su piel de forma regular. Si se encuentra cualquier placa persistente o macula de color, textura, forma, o tamaño inusual, debe investigarse esta enfermedad como diagnostico diferencial. Otros signos preocupantes son las pústulas que no se curan o cualquier otra pápula o placa que sangre con facilidad. El médico puede realizar una biopsia de la piel extirpando parte o la totalidad de la lesión para determinar si hay células cancerígenas.Dentro del contexto de tratamiento para esta enfermedad están contemplados los procesos de descamación inducida por varios métodos como criogenesis de la lesión, cauterización por calor, remoción de las placas manifestadas por el método quirurjico y tratamiendo tópico con ingenol mebutato.

INGENOL MEBUTATO: ester diterpeno hidrofobico, también conocido como Picato, es empleado para el tratamiendo de queratosis actínica induciendo a las células neoplasicas a entrar en fallo mitocondrial y muerte celular por la via primaria, haciendo inminente su acción y no afectando las células no cancerígenas.
Una vez revisados los conceptos básicos para el correcto entendimiento del articulo presentado, se puede comprender la relevancia del estudio logrado en el laboratorio Baran, este compuesto usualmente destilado de la planta mencionada en el articulo produce costos inmensurables a las compañías farmacéuticas que lo producían hasta la fecha, sabiendo el mecanismo de acción del medicamento, es de suma importancia el aplicar este medicamento beneficioso al paciente con el uso adecuado, pese a que este fármaco no produce efectos adversos, los farmacéuticos recomiendan una posología estandarizada que no eleve la concentración del fármaco en el organismo a niveles mayores de 0,9ng/ml.
La queratosis actínica es una enfermedad que no posee una gran endemia dentro del contexto guatemalteco, no obstante es un problema en los adultos mayores de los países con población aria y aun con mayor proporción a la población que padece de albinismo, estos medicamentos y mas aun el descubrimiento de una manera más rápida y eficaz de su producción es un adelanto para la medicina en cuanto al arsenal de tratamiento a emplear para el correcto abordaje de estos pacientes.
Crean hígado con células madre
08/07/13 - 00:00 Salud
Un grupo de investigadores japoneses logró crear un hígado humano a partir de las células madre pluripotentes inducidas (iPs), extraídas de la piel, lo que abre nuevas perspectivas para pacientes en espera de un trasplante, según un estudio publicado en la revista Nature.

Imagen de hígado funcional creado por científicos japoneses.
POR REDACCIÓN BUENA VIDA SALUD
Los científicos de la Universidad de Yokohama implantaron en un ratón un proyecto de hígado que se fue transformando en un órgano vascular con las propiedades de un hígado humano. El tejido hepático humano utilizado pudo producir proteínas específicas con una función depurativa, lo que permitió mejorar la supervivencia de los ratones con problemas hepáticos.
Todavía es pronto para afirmar que la técnica funcionará en los seres humanos, pero el doctor Takanori Takebe, principal autor del estudio, se muestra optimista.
“De algún modo mostramos la validez de nuestro enfoque”, declaró durante una rueda de prensa telefónica, e indicó que las primeras pruebas clínicas con seres humanos no llegarán antes de 10 años. EFE
Análisis:
Estas células son derivadas artificialmente de una célula diana que inicialmente no era pluripotencial, Las células iPS son capaces de diferenciarse a células de tejidos pertenecientes a las tres capas germinales de un endodermo, mesodermo y ectodermo y de formar teratomas Se ha demostrado que las células iPS son idénticas en muchos aspectos y similares en otros, a las células madre embrionarias Por ejemplo, son iguales en morfología, expresión de ciertos genes y proteínas, patrones de

metilación del ADN, tiempo de duplicación celular y capacidad de diferenciación a células de otros tejidos. Las células iPS se obtuvieron por primera vez en el año 2006 a partir de células de ratones (Takahashi &Yamanaka, 2006), y en 2007 a partir de células humanas (Takahashi, et al., 2007). En 2006, se describió por primera vez este proceso a partir de fibroblastos de ratón utilizando retrovirus que vehiculizaban e inducían la expresión de varios genes exógenos. Recientemente se ha publicado una revisión sobre esta primera metodología (Miller &Schlaeger, 2011) ahora es un gran descubrimiento para la humanidad debido a los transplantes de higados que muchas personas necesitan y están en proceso de espera.
La técnica utilizada por los investigadores de la Universidad de Yokohama se inspira en la llevada a la práctica anteriormente por Shinya Yamanaka, pero con alguna variable. Tres tipos de células troncales Así, la receta del hígado que proponen estos expertos japoneses precisa en realidad no de uno, sino de tres tipos de células troncales: además de las mencionadas iPS, han intervenido en la formación de esta yema hepática células endoteliales y células mesenquimales de cordón umbilical. Ahí radica lo interesante de la propuesta; mientras la mayoría de grupos que investigan en terapia celular con células iPS se concentran en el uso exclusivo de estas líneas celulares, los investigadores de Yokohama proponen una estrategia que se acerca más a lo que ocurre de forma natural en el desarrollo embrionario de los órganos. De esta manera, han partido de células epiteliales humanas para obtener, mediante la reprogramación de Yamanaka, las células iPS, que a su vez han derivado en células endodérmicas hepáticas. aunque este experimento solo se lleve ahorita en ratones es un gran avance que podríamos ver más adelante en humanos para poder salvar la vida de muchos de ellos.
REPORTE
No sé a realizado ningún reporte ya que todavía no hemos asistido a un laboratorio.