PEDRO GÓMEZ DE QUERO MASÍA UCIP …campus.usal.es/~ogyp/Clases teoricas 2013 2014/Licenciatura...
Transcript of PEDRO GÓMEZ DE QUERO MASÍA UCIP …campus.usal.es/~ogyp/Clases teoricas 2013 2014/Licenciatura...
PEDRO GÓMEZ DE QUERO MASÍ[email protected]
DEFINICIÓN
Enfermedad infecciosa producida por Mycobacterium tuberculosis, bacilo
ácido alcohol resistente (BAAR)
Transmisión por vía respiratoria
El niño es poco bacilífero, por lo que la afectación de un menor se
considera un “caso centinela” que indica que cerca habrá un adulto
infectado.
Incidencia en España 15 casos / 100000 habitantes año (niños 0-4 años:
13/100000; 5-14 años: 5/1000000)
Aumento dela incidencia:
VIH
Inmigración (cepas resistentes a isoniacida)
EPIDEMIOLOGÍA
El niño infectado de tuberculosis será el núcleo donde
partirán muchos de los casos de la edad adulta.
Riesgo de diseminación extrapulmonar alto en los lactantes.
El niño infectado desarrolla con frecuencia la enfermedad en
1-2 años:
40-50% de los menores de 1 año
24% de 1-5 años
15% de los adolescentes
PROBLEMAS TBC EN NIÑOS
Mayor probabilidad de progresión, incluyendo formas graves y
extrapulmonares.
Problemas diagnósticos (distinguir infección y enfermedad) y de
aislamiento microbiológico.
Dificultades terapéuticas:
Pocos estudios de fármacos de segunda línea
Escasas formulaciones pediátricas
Difícil cumplimiento terapéutico
ESTADIOS DE ENFERMEDAD EN NIÑOS
Exposición a tuberculosis: contacto reciente y estrecho con adulto
enfermo de TBC pulmonar, Mantoux negativo y asintomático con
radiografía de tórax normal.
Infección tuberculosa latente: niños asintomáticos con Mantoux positivo,
independientemente de la existencia de contacto tuberculoso. Se debe
descartar enfermedad con radiografía de tórax y TC pulmonar (en
menores de 2 años).
Enfermedad tuberculosa: clínica compatible y hallazgos radiológicos,
analíticos, anatomopatológicos y/o microbiológicos sugestivos.
Diagnóstico de certeza cultivo o PCR positiva para MTB. El Mantoux
suele ser positivo, excepto en formas iniciales o diseminadas.
FISIOPATOLOGÍA
Chancro de inoculación
Vía hematógena
Macrófagos alveolares fagocitan bacilos
Los virulentos se multiplican y destruirán MC
Nueva fagocitosis de MC y PMN
Necrosis
Linfocitos T CD4 (Helper 1) y CD8
Vía linfática
Respuesta inmunitaria celular e hipersensibilidad retardada
2-12 semanas
Complejo de Gohn:
• Chancro de inoculación
• Linfangitis local
• Adenopatías regionales
CLÍNICA
Cuanto más pequeño más sutil y menos específica
a) Inespecíficas: astenia, anorexia, pérdida ponderal, artralgias, etc.
b) Síndrome febril prolongado (a veces afebril).
c) Respiratorias: dificultad respiratoria, tos no muy frecuente, hemoptisis (rara), repetición de procesos respiratorios.
d) De hipersensibilidad: eritema nodoso o queratitis flictenular.
CLÍNICA
Formas intratorácicas Tbc parenquimatosa
Tbc ganglionar
Formas mixtas
Formas endobronquiales
Derrame pleural
Tbc miliar
Formas extratorácicas Meningoencefalitis
Adenitis
Osteoarticular
Gastrointestinal
Genitourinaria
Tbc diseminada o linfohematógena
Formas clínicas más frecuentes:
CLÍNICA
Formas intratorácicas:
• Tbc pulmonar: neumonía, caverna, etc.
• Tbc ganglionar: ganglios mediastínicos que pueden
comprimir el bronquio y producir atelectasias
• Formas mixtas (pulmonar y ganglionar)
• Formas endobronquiales
• Derrame pleural
• Tuberculosis miliar
CLÍNICA
Formas intratorácicas:
• Tbc pulmonar: neumonía, caverna, etc.
• Tbc ganglionar: ganglios mediastínicos que pueden
comprimir el bronquio y producir atelectasias
• Formas mixtas (pulmonar y ganglionar)
• Formas endobronquiales
• Derrame pleural
• Tuberculosis miliar
CLÍNICA
Formas intratorácicas:
• Tbc pulmonar: neumonía, caverna, etc.
• Tbc ganglionar: ganglios mediastínicos que pueden
comprimir el bronquio y producir atelectasias
• Formas mixtas (pulmonar y ganglionar)
• Formas endobronquiales
• Derrame pleural
• Tuberculosis miliar
CLÍNICA
Formas intratorácicas:
• Tbc pulmonar: neumonía, caverna, etc.
• Tbc ganglionar: ganglios mediastínicos que pueden
comprimir el bronquio y producir atelectasias
• Formas mixtas (pulmonar y ganglionar)
• Formas endobronquiales
• Derrame pleural
• Tuberculosis miliar
CLÍNICA
Formas extrapulmonares (35%): más frecuente ganglionar cervical y
supraclavicular, sin reacción inflamatoria y posibilidad de fistulización
Forma linfohematógena diseminación bacilos infección primaria
Lactantes y niños
Elevada morbimortalidad
Clínica: fiebre, malestar, adenopatías generalizadas, hepatoesplenomegalia,
clínica respiratoria, 20-40% meningitis, Rx de tórax con “granos de mijo”.
Más de la mitad Mantoux negativo
DIAGNÓSTICO
• Anamnesis: buscar foco de contagio, vacunación BCG, Mantoux previo,
cuadros febriles o respiratorios previos.
•Analítica general:
Inespecífica: anemia, leucocitosis y VSG elevada (importante para seguimiento).
Importante: realizar función hepática antes de iniciar tratamiento.
• Radiografía de tórax: sin patrón característico. Lo más frecuente
afectación ganglionar aislada o asociado a lesión parenquimatosa.
•TC torácico: más sensible para detectar adenopatías.
DIAGNÓSTICO
• Microbiología:
• 3 jugos gástricos días consecutivos (SNG) o esputo inducido.
• Tinción de Ziehl-Nielsen o fluorescencia con Auramina
• Cultivo en medio sólido (Lowenstein) 4 – 6semanas
• Reacción en cadena de la polimerasa (PCR): alta especifidad y
sensibilidad. En líquidos orgánicos o tejidos.
•Anatomía patológica: granulomas caseificantes y necrotizantes con células
gigantes.
•Adenosín deaminasa (ADA): elevación orientativa pero no específica de
TBC. En líquidos orgánicos (LCR normal 1-4 U/L, líquido pleural normal < 40
U/L).
DIAGNÓSTICO: MANTOUX
• Administración intradérmica de componentes antigénicos del
bacilo tuberculoso (PPD o derivado proteico purificado).: 0,1 mL
(2 U PPD-RT23).
• Lectura a las 72 horas.
• Medir transversalmente la induración en milímetros al eje mayor
del brazo.
• Intradermorreacción positiva indica infección.
INTERPRETACIÓN MANTOUX NIÑOS
Induración ≥ 5 mm en: • Niños en contacto con el caso índice o
sospechoso de TBC
• Niños sospechosos de enfermedad
tuberculosa clínica o radiológica
• Niños en inmunodepresión o VIH
• Niños con conversión del Mantoux
previamente negativo
Induración ≥ 10 mm en: Cualquier otro caso: incluido niño inmigrante, viajero y
el cribado de niños sanos, independientemente de
existir antecedente de vacunación con BCG
CUANDO HACER MANTOUX NIÑOS
1. Sospecha clínica
2. Estudio de contactos (íntimo, frecuente, esporádico)
3. Primera valoración de niños inmigrantes o procedentes
de adopción internacional
4. Previa a tratamiento inmunodepresores
NUEVOS MÉTODOS: TIGRA
TIGRA: T cell Interferon-Gamma Release Assays
• Producción de interferón gamma por las células T al entrar en
contacto con antígenos secretados por MTB
• Estos antígenos están presentes on otras micobacterias atípicas
(M kansasii, M marinum, M szulgai, M flavescens)
• No está presente en la cepa atenuada de BCG ni en M avium
• 2 disponibles en España:
T-SPOT TB®
Quantiferon-TB-Gold®
INDICACIONES TIGRA
TIGRA: T cell Interferon-Gamma Release Assays
• Sospecha de falso positivo de Mantoux en niños vacunados de
BCG, que no presentan factores de riesgo de infección
tuberculosa o contacto muy esporádico con enfermo tuberculoso
• En resultados negativos en inmunodeprimidos o con alto riesgo
de infección tuberculosa.
Moreno D, Andrés A, Altet N et al. Diagnóstico de Tuberculosis en la edad
pediátrica. Documento de consenso de la Sociedad Española de Infectología
Pediátrica y la Sociedad Española de Neumología Pediátrica. An Pediatr 2010: 73(3):
143.e1-143.e14
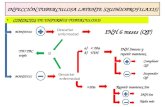
PROFILAXIS
a) Niño en contacto con adulto enfermo
PPD negativo + Rx negativa
Isoniacida 5-10 mg/kg día (máximo 300 mg) 2 meses (si cepa
resistente a isoniacida se utilizará Rifampicina 10 mg/kg día (máximo
600 mg).
Mantoux
Negativo
Suspender quimioprofilaxis
Positivo
Radiografía si normal (infección)
continuar 6-9 meses
b) Niño en contacto con adulto enfermo
PPD positivo y Rx normal
Se considera una infección latente
Isoniacida 5-10 mg/kg día (máximo 300 mg) 6-9 meses (si intolerancia
a ISH o cepa resistente se utilizará Rifampicina 10 mg/kg día (máximo
600 mg).
Si multirresistente no hay consenso: 2 fármacos con sensibilidad
conocida 9-12 meses o vigilancia.
PROFILAXIS
c) Niño en contacto con adulto enfermo
PPD negativo y Rx patológica
Ampliar estudios
d) Niño en contacto con adulto enfermo
PPD positivo y Rx patológica
Enfermedad
PROFILAXIS
TRATAMIENTO
2 fases:
- De inducción o bactericida. Disminución del número de bacilos,
capacidad de contagio y mejoría clínica. 2 meses.
- De mantenimiento: eliminar los bacilos quiescentes. Duración mínima 4
meses.
Dado el aumento de resistencias, se recomienda que la fase de inducción
(si no se conoce sensibilidad del caso índice) sea con cuatro fármacos:
Isoniacida (H), Rifampicina (R), Pirazinamida (Z) y Etambutol (E). Si se
conociera el caso índice y no fuera resistente, se haría la pauta clásica con
tres fármacos (H, R, Z).
Se continuará la fase de mantenimiento 4 meses con H,R.
FÁRMACOS ANTITUBERCULOSOS 1ª LÍNEA
Fármaco Dosificación
(dosis máx)
Régimen
trisemanal
Toxicidad
Isoniacida (H) 5-10 mg/kg, 1 dosis
(300 mg)
20-30 mg/kg
(600-900 mg)
Hepático
Polineuropatía
Convulsiones
Rifampicina (R) 10-15 mg/kg, 1 dosis
(600 mg)
10-20 mg/kg
(600 mg)
Gastrointestinal
Sd gripal
Hepático
Nefritis interticial
Orina naranja
Pirazinamida (Z) 25-30 mg/kg, 1 dosis
(2 g)
50 mg/kg
(2 g)
Hiperuricemia
Hepatitis
Gastrointestinal
Fotosensibilidad
Estreptomicina (S) 20-25 mg/kg 1 dosis
(1 g)
25-30 mg/kg
(1 g)
Ototoxicidad
Nefritis intersticial
Etambutol (E) 15-25 mg/kg, 1 dosis
(2 g)
25-30 mg/kg
(2 g)
Neuritis óptica
Alt percepción colores
TRATAMIENTO: CORTICOIDES
Indicaciones:
Meningitis tuberculosa
Trastornos de la ventilación secundarios a compresión bronquial por
inflamación periadenopática
Granulomas intrabronquiales
Pleuritis
Pericarditis
Dosis: Prednisona 1-2 mg/kg día o Dexametasona 0,3-0,5 mg/kg
día cada 8-12 horas durante 4-6 semanas.
VACUNAS
Vacuna BCG (Bacilo Calmette y Guérin)
Vacuna viva
No impide infección
Limita y retrasa la multiplicación bacilar en el foco primario
Previene la diseminación linfohematógena masiva
Otras con Ag ESAT-6 y Ag85 que buscan respuesta inmunitaria para producir
linfocitos T helper 1 capaces de sintetizar interferón gamma y activar a los
macrófago que destruirían los bacilos. No están en mercado aún.