Miembro inferior II
-
Upload
rosario-roman -
Category
Health & Medicine
-
view
673 -
download
1
Transcript of Miembro inferior II
OBJETIVOS
Al finalizar la clase el estudiante deberá lograr:
• Describir la anatomía de superficie del miembro inferior.
• Clasificar y contrastar las funciones de las venas profundas y superficiales.
• Describir las vías de drenaje linfático del miembro inferior.
• Describir la anatomía de los ganglios linfáticos inguinales.
• Explicar la importancia de los ganglios linfáticos inguinales en el drenaje linfático del miembro inferior.
• Describir el origen, recorrido y distribución de las principales arterias y sus ramas del miembro inferior.
• Explicar la importancia de las anastomosis entre las ramas de las arterias en el la cadera, rodilla y tobillo.
• Explicar el concepto de suficiencia anastomótica.
• Demostrar el sitio para la detección de pulso correspondiente a la arteria femoral.
• Demostrar los sitios para la detección de pulso correspondientes a las arterias poplítea y tibial.
• Las venas glúteas superiores llevan la sangre venosa de la región glútea hacia la vena ilíaca interna atravesando el foramen ciático mayor por encima del músculo piriforme, e ingresan de esta forma en la pelvis. Confluyen formando un tronco que termina en la vena ilíaca interna.
• Las venas glúteas inferiores drenan la sangre de la región glútea hacia la vena ilíaca interna. Ingresan en la pelvis a través del foramen ciático mayor, pasando por debajo del músculo piriforme.
• Las venas obturatrices drenan principalmente la sangre venosa de los músculos aductores. Ingresan en la pelvis luego de atravesar el foramen obturado y generalmente terminan en las venas ilíaca interna o ilíaca común.
• La vena pudenda interna recorre la pared lateral de la fosa isquioanal, acompañada por la arteria homónima, sale hacia la región glútea por el foramen ciático menor e ingresa en la pelvis por el foramen ciático mayor, y termina en la vena ilíaca interna ipsolateral. En su trayecto recibe como afluentes las venas profundas del pene en el hombre, las venas profundas del clítoris en la mujer, las venas rectales medias y las venas rectales inferiores.
• En el dorso del pie se forma el arco venoso dorsal del pie a partir de las venas de los dedos. A partir de este arco se forman la venas dorsales lateral y medial. Esta última se continúa con la vena safena magna.
• En la planta del pie hay numerosas venas que confluyen formando un arco venoso plantar, a partir del cual se originan las venas marginales lateral y medial, que están comunicadas con la red venosa profunda del pie.
• Las venas de la región posterior de la pierna terminan en las venas tibiales posteriores que acompañan a la arteria tibial posterior en su recorrido. Las venas peroneas terminan en las venas tibiales posteriores a nivel del tercio superior de la región posterior de la pierna. Antes de llegar al arco tendinoso del sóleo las venas tibiales posteriores también reciben a las venas tibiales anteriores para formar la vena poplítea. En la región de la rodilla encontramos habitualmente cinco venas geniculares o de la rodilla, que drenan la sangre de esta región.
• La vena poplítea nace a partir de la unión de las venas tibiales anteriores y posteriores a la altura del arco tendinoso del sóleo, y termina a nivel del hiato aductor donde se continúa con la vena femoral. En la fosa poplítea se ubica por detrás y en dirección lateral a la arteria poplítea, situándose entre la arteria y el nervio tibial, y recibe como afluente a la vena safena menor.– Vena safena menor [safena externa]: forma parte de la red venosa superficial del pie y de la pierna. Se origina a nivel del borde
lateral del pie a partir de la vena dorsal lateral y se dirige hacia la cara posterior de la pierna pasando por detrás del maléolo lateral. Asciende hasta el tercio superior de la pierna donde perfora la fascia superficial, ubicándose en el surco que se forma entre las dos cabezas del gastrocnemio, y a nivel de la fosa poplítea perfora la fascia profunda y termina en la vena poplítea.
• La vena femoral es la continuación de la vena poplítea. Se extiende desde el hiato aductor hasta el ligamento inguinal, acompañando a la arteria femoral. En su trayecto recibe las venas tributarias:– Venas pudendas externas
– Vena circunfleja ilíaca superficial
– Venas dorsales superficiales del pene (en el hombre) y del clítoris (en la mujer)
– Venas escrotales (en el hombre) o labiales (en la mujer) anteriores
– Vena safena magna [safena interna]: se origina como continuación de la vena dorsal medial, por delante del maléolo medial. Asciende verticalmente por la cara medial de la pierna y de la rodilla, acompañada por el nervio safeno. A nivel del muslo, se encuentra en la porción superficial del triángulo femoral, forma el arco de la safena magna y finalmente atraviesa la fascia cribosa por el hiato safeno para terminar en la vena femoral.
• Los vasos linfáticos forman una red muy densa a nivel de la planta del pie, pasan por las comisuras interdigitales hacia dorso del pie, hacia donde convergen también los vasos linfáticos de los bordes medial y lateral del pie, y de la región del talón.
• Los vasos linfáticos laterales de la pierna se sitúan alrededor de la vena safena menor, perforan con ella la fascia poplítea y terminan en los nodos linfáticos poplíteos profundos. Los vasos linfáticos mediales acompañan a la vena safena magna y terminan en los nodos linfáticos inguinales superficiales. Ocasionalmente encontramos un nodo linfático tibial anterior, ubicado en el trayecto de la arteria tibial anterior. Los nodos linfáticos tibial posterior y peroneo son otros dos nodos inconstantes que se encuentran a lo largo de los vasos homónimos.
• Los nodos linfáticos poplíteos son aproximadamente cuatro a seis, que se dividen en un grupo superficial y otro profundo. – Los nodos poplíteos superficiales están ubicados sobre el extremo proximal de la vena
safena menor. Reciben la linfa proveniente del borde lateral del pie y de la cara anterior de la pierna. Drenan la linfa hacia los nodos linfáticos inguinales profundos.
– Los nodos poplíteos profundos están ubicados entre la arteria poplítea y la cápsula articular de la rodilla. Reciben la linfa proveniente de la cara posterior de la pierna. Drenan la linfa hacia los nodos linfáticos inguinales profundos.
• Los nodos linfáticos inguinales se dividen en superficiales y profundos, y están ubicados a nivel del triángulo femoral.
• Nodos linfáticos inguinales superficiales: ubicados a nivel del tejido celular subcutáneo del triángulo femoral, sobre la fascia lata, representada a este nivel por la fascia cribosa. Encontramos un promedio de aproximadamente diez a doce nodos. A nivel del arco de la safena magna se trazan dos líneas imaginarias, una vertical y otra horizontal, que dividen estos nodos en tres grupos: – Los nodos linfáticos superomediales, que drenan la linfa de la pared abdominal
anterior, de los genitales externos y de la región perineal superficial (piel y mucosa anal).
– Los nodos linfáticos superolaterales, que reciben la linfa de la región glútea, de la pared abdominal anterior y de los nodos linfáticos inferiores.
– Los nodos linfáticos inferiores se ubican en línea vertical paralelos a la porción proximal de la vena safena magna y reciben los vasos linfáticos superficiales del miembro inferior.
• Nodos linfáticos inguinales profundos: ubicados a la altura del hiato safeno, en profundidad a la fascia cribosa, y generalmente mediales a la vena femoral. El más superior de estos nodos puede ser de gran tamaño y generalmente se lo encuentra a nivel del anillo femoral, el nodo inguinal profundo proximal [ganglio de Cloquet]. Estos nodos reciben los vasos linfáticos profundos del miembro inferior. También reciben la linfa desde los nodos superficiales con los que se comunican. Drenan la linfa hacia los nodos ilíacos externo.
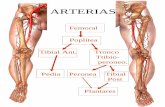
• La arteria femoral es la continuación de la arteria ilíaca externa. Se extiende desde el ligamento inguinal hasta el hiato aductor donde se continúa con la arteria poplítea.
• Ramas colaterales:– Arteria epigástrica superficial
– Arteria circunfleja ilíaca superficial
– Arteria pudenda externa superficial.
– Arteria descendente de la rodilla [anastomótica magna]
– Arteria femoral profunda.
• En su origen, a nivel de la laguna vascular, la arteria femoral está relacionada: adelante con el ramo femoral del nervio genitofemoral y el ligamento inguinal y en dirección medial con la vena femoral. A nivel del triángulo femoral la arteria femoral está relacionada: adelante con la fascia cribosa, arriba con el ligamento inguinal, en dirección lateral con el músculo sartorio, en dirección medial con el músculo aductor largo, y en dirección posterior con los músculos pectíneo e iliopsoas. A continuación, a nivel del conducto aductor, la arteria femoral está relacionada: en dirección medial con el músculo aductor mayor y el tabique intermuscular anteromedial, en dirección lateral con el músculo vasto medial, atrás con la vena femoral y el tendón del aductor mayor, y en dirección anterior con el músculo sartorio.
• Arteria femoral profunda: rama colateral, que se origina a nivel del triángulo femoral y se dirige hacia abajo y atrás, pasando por detrás de la arteria femoral para llegar a la región de los aductores. Es la principal arteria nutricia del muslo y en su trayecto emite ramas colaterales (las arterias circunflejas femorales medial y lateral) y ramas terminales (las arterias perforantes)
• Arteria glútea superior: es una de las ramas extrapélvicas de la arteria ilíaca interna. Después de su nacimiento se dirige hacia el foramen ciático mayor al que atraviesa pasando por encima del músculo piriforme, para ingresar así en la región glútea.
• Arteria glútea inferior: se origina de la arteria ilíaca interna y se dirige al foramen ciático mayor al
• que atraviesa pasando por debajo del músculo piriforme, para ingresar así en la región glútea. Allí emite sus ramas por debajo del músculo glúteo mayor.
• Arteria obturatriz: otra rama de la arteria ilíaca interna. Desde su origen recorre la pared lateral de la pelvis hasta llegar al foramen obturado al que atraviesa para terminar irrigando los músculos aductores.
• Arteria pudenda interna: se origina de la arteria ilíaca interna, atraviesa el foramen ciático mayor por debajo del músculo piriforme, ingresando en la región glútea donde rodea a la espina ciática para volver a ingresar en la pelvis a través del foramen ciático menor. Después de atravesar este foramen se ubica en la pared lateral de la fosa isquioanal.
• La arteria poplítea es la continuación de la arteria femoral. Se extiende desde el hiato aductor hasta su división a nivel del borde inferior del músculo poplíteo (arterias tibiales).
• La arteria está apoyada sobre la superficie poplítea del fémur. En dirección posterior y lateral está relacionada con la vena poplítea, y en dirección lateral y superficial con el nervio tibial. La arteria es el elemento más profundo y medial de estas estructuras. La vena poplítea cruza la cara posterior de la arteria pasando de lateral a medial y el nervio tibial se ubica por detrás de la arteria. En su trayecto emite las ramas colaterales:
– Arteria superior lateral de la rodilla
– Arteria superior medial de la rodilla
– Arteria media de la rodilla
– Arterias surales
– Arteria inferior lateral de la rodilla
– Arteria inferior medial de la rodilla
• Red articular de la rodilla: las arterias superiores medial y lateral y las arterias inferiores medial y lateral forman una red anastomóticaprincipalmente a nivel de la cara anterior de la articulación de la rodilla. Esta red está formada por un círculo superior perifemoral y un círculo inferior peritibial con anastomosis longitudinales perirrotuli nas. El círculo peritibial se anastomosa con las arterias recurrentes, las arterias tibiales y una arteria peronea.
• La arteria tibial anterior se origina a nivel del arco tendinoso del sóleo a partir de la división de la arteria poplítea en las arterias tibial anterior y posterior. Desciende por la región posterior de la pierna, cubierta por la cabeza lateral del gastrocnemio, y pasa por encima de la membrana interósea de la pierna para ingresar así en la región anterior de la pierna. Desciende por la cara anterior de la pierna ubicándose por delante de la membrana interósea. La arteria está acom- pañada en su recorrido por sus dos venas homónimas y por el nervio peroneo profundo, que la cruza en forma de X, conformando así el eje vasculonervioso anterior de la pierna. La arteria tibial anterior termina luego de pasar por el borde inferior del retináculo inferior de los extensores donde se continúa con su rama terminal, la arteria dorsal del pie. En su trayecto emite de proximal a distal las ramas colaterales:– Arteria recurrente tibial posterior
– Arteria recurrente tibial anterior.
– Arteria maleolar anterior lateral
– Arteria maleolar anterior medial
– Red maleolar lateral: plexo arterial que se encuentra alrededor del maléolo lateral.
• La arteria dorsal del pie [pedia] es la continuación de la arteria tibial anterior. Nace a nivel del borde inferior del retináculo inferior de los extensores y se ubica en dirección lateral al tendón del extensor largo del dedo gordo, que se toma como referencia para palpar su pulso. Termina a nivel perforando el primer espacio intermetatarsiano donde se anastomosa con la arteria plantar lateral. La arteria dorsal del pie está acompaña- da por dos venas y por el ramo terminal del nervio peroneo profundo. En su trayecto emite las ramas:– Arteria lateral del tarso
– Arterias mediales del tarso
– Arteria arqueada
– Arterias metatarsianas dorsales
– Arteria plantar profunda [perforante del 1er espacio]: rama terminal de la arteria dorsal del pie y se anastomosa a nivel de la base del primer espacio intermetatarsiano con la arteria plantar lateral para completar el arco plantar profundo.
• La arteria tibial posterior se origina por debajo del arco tendinoso del sóleo donde la arteria poplítea da sus ramas terminales: las arterias tibiales anterior y posterior. Esta arteria desciende, ubicándose entre los músculos flexores superficiales de la región posterior de la pierna y el músculo tibial posterior, y se dirige hacia la región retromaleolar medial. En su trayecto está acompañada por dos venas y por el nervio tibial, y da las ramas colaterales:– Rama circunfleja peronea
– Ramas maleolares mediales
– Red maleolar medial: plexo arterial que encon- tramos alrededor del maléolo medial.
– Ramas calcáneas
• La arteria peronea nace de la arteria tibial posterior, en su tercio superior, y desciende verticalmente por la porción lateral de la pierna hasta la región del hueso calcáneo, cubierta en casi todo su trayecto por el músculo flexor largo del dedo gordo y ubicada por detrás de la membrana interósea de la pierna. En su trayecto está acompañada por dos venas y emite las ramas:– colaterales para los músculos sóleo, tibial posterior, flexor largo del dedo gordo y peroneos largo y corto, y
la arteria nutricia peronea.
– terminales:
• rama perforante [peronea anterior], que atraviesa la membrana interósea por encima del maléolo, anastomosándose con la arteria maleolar anterior lateral.
• ramas maleolares laterales [peronea posterior] siguen la dirección descendente de la arteria peronea y llegan a la región del maléolo lateral, donde da ramas calcáneas que irrigan principalmente la cara lateral del calcáneo. En la cara posterior del calcáneo se forma una red arterial, red calcánea, conformada por las anastomosis calcáneas.
• La arteria tibial posterior luego de pasar por la región retromaleolar medial se divide en sus dos ramas terminales: las arterias plantares medial y lateral.– Arteria plantar medial: Luego de su nacimiento se dirige hacia delante, por debajo del músculo abductor del
dedo gordo, acompañada por dos venas y por el nervio plantar medial. Pasa por debajo de los tendones de los músculos flexor largo de los dedos y flexor largo del dedo gordo, y termina a nivel de la cabeza del primer metatarsiano donde da una rama profunda, que generalmente se anastomosa con el arco plantar profundo, y una rama superficial que corre superficial al músculo abductor del dedo gordo para finalmente irrigar el dedo gordo (digital plantar medial y lateral del dedo gordo).
– Arteria plantar lateral: es más voluminosa que la arteria plantar medial. Adopta un trayecto oblicuo en dirección inferior y lateral, ubicándose entre los músculos cuadrado plantar y flexor corto de los dedos, y a la altura de la base del quinto metatarsiano se acoda aplicándose contra la superficie ósea hasta llegar al primer espacio interóseo en el cual se anastomosa por inosculación con la arteria pla tar profunda, rama terminal de la arteria dorsal del pie.
• Arco plantar profundo El arco plantar profundo es la continuación distal convexa de la arteria plantar lateral. En su trayecto el arco plantar profundo emite las arterias metatarsianas plantares, cuatro troncos arteriales que se originan a nivel de los espacios intermetatarsianos. Las arterias metatarsianas plantares dan origen a las arterias digitales plantares comunes, que recorren las caras medial y lateral de cada dedo del pie.
• Las ramas perforantes habitualmente son dos vasos ubicados entre los huesos metatarsianos y que pasan hacia el dorso del pie, anastomosándose con las metatarsianas dorsales. La perforante del primer espacio es la rama terminal del arco plantar.
• Arco plantar superficial Este arco es inconstante. Corresponde a la anastomosis superficial entre las arterias plantares medial y lateral.
BIBLIOGRAFÍA
• GILROY, Anne; MACPHERSON, Brian; ROSS, Lawrence; SCHUNKE, Michael; SCHULTE, Erik; SCHUMACHER, Udo. Prometheus. Atlas de Anatomía. Editorial Médica Panamericana, Buenos Aires, 2008.
• LATARJET, Michel; RUIZ LIARD, Alfredo. Anatomía Humana. 4ª ed. Editorial Médica Panamericana, Buenos Aires, 2009.
• MOORE, Keith; DALLEY, Arthur; AGUR, Anne. Anatomía con Orientación Clínica. 4ª ed. Editorial Médica Panamericana, Buenos Aires 2002.
• NETTER, Frank. Atlas de Anatomía humana. 3ª ed. Editorial Masson, Barcelona, 2003.
• TESTUT, Léo; JACOB, Octave. Anatomía Topográfica con aplicaciones medicoquirúrgicas. 8ª ed. Editorial Salvat, Barcelona, 1956.
• PRO, Eduardo Adrián. Anatomía clínica. 1º ed. Editorial Médica Panamericana, Buenos Aires 2012.