La Placenta
description
Transcript of La Placenta

LA PLACENTA
I.- ASPECTO GENERAL
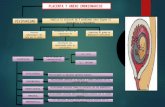
La placenta es un órgano discoide que sirve para el intercambio de sustancias entre la
circulaciones fetal y maternal durante el embrazo. Se desarrolla principalmente a partir de tejido
embrionario (corion fondoso). Un lado de la placenta está incluido en la pared uterina a la altura de la
placa basal. El otro lado mira hacia la cavidad amniótica que contiene el feto. Después del parto la
placenta se separa de la pared del útero y se elimina junto con las membranas contiguas de la
cavidad amniótica.
En condiciones normales es de forma discoidea y al término de la gestación, es de unos 15 a 20
cm de diámetro 2 a 3 cm de espesor y 500g de peso, o sea, 1/6 del peso fetal.
II.- FUNCIONES DE LA PLACENTA
Se destacan las funciones más relevantes de la placenta:
Permitir el intercambio de gases y nutrientes entre madre y feto.
Elaborar hormonas: Gonadotrofina coriónica (mantiene el cuerpo lúteo funcional),
progesterona (mantiene la gestación), Lactógeno placentario (promueve el desarrollo de la
glándula mamaria).
Proteger al feto de la respuesta inmune materna impidiendo que éste, sea rechazado como
cuerpo extraño.
2.1 Función de intercambio. La placenta está destinada al intercambio fisiológico entre la madre
y el feto, siendo el intercambio gaseoso la función primordial de este órgano, seguida por la
absorción de nutrientes y la excreción de productos de desecho. Los diferentes componentes de este
intercambio son transportados por difusión simple (O2 y CO2), difusión facilitada y mediante
transporte activo altamente selectivo. Existe en la placenta una intensa actividad de intercambio y de
síntesis, pasando de la madre al feto sustancias nutritivas, tales como oxígeno, agua, glucosa,
lactato, aminoácidos, ácidos grasos libres, vitaminas, electrolitos, hormonas, anticuerpos, algunos
medicamentos y algunos patógenos tales como virus (VIH). Del feto a la madre, en cambio, pasan
productos finales del metabolismo, tales como urea, anhídrido carbónico.
2.2 Función endocrina. La placenta es una estructura carente de inervación por lo cual la
comunicación entre madre y feto se establecerse mediante sustancias que viajen vía sanguínea,
estas pueden ejercer una acción local actuando en la misma placenta o bien a distancia a nivel
uterino o en el mismo feto. Estas hormonas juegan un rol importante orientadas principalmente a
causar un efecto en la madre y en menor proporción al feto. Las podemos clasificar en dos tipos:
peptídicas y esteroidales.

a.) Hormonas esteroidales.
a.1 Progesterona . Es secretada por el cuerpo lúteo y a partir del segundo mes comienza a ser
secretada por la placenta y su producción se ve aumentada durante el transcurso del embarazo. Se
sintetiza en la placenta a partir del colesterol; la mayor parte de la progesterona producida pasa a la
circulación materna; parte de esta es captada por el feto y se utiliza como sustrato para la síntesis de
corticoides fetales. En el útero participan en la formación de las células deciduales, vitales en la
nutrición del embrión recién formado.
a.2 Estrógenos Tienen efecto proliferativo en tejidos maternos, como por ejemplo aumento de
tamaño del útero, mamas y genitales externos; cambios orientados a un normal desarrollo del
embarazo.
b.) Hormonas peptídicas.
b.1 Lactógeno placentario: Es producido por el sincitiotrofoblasto, estimula el desarrollo y
secreción de la glándula mamaria, y el crecimiento de órganos fetales y el peso de la placenta.
b.2 Gonadotrofina coriónica (hCG): Es sintetizada tempranamente por el sincitiotrofoblasto. Esta
hormona posee una acción a nivel materno semejante al de la hormona luteinizante (LH)
hipofisiaria y su función es mantener el cuerpo lúteo funcional; este producirá progesterona,
andrógenos y estrógenos entre otras.
2.3 Función inmune. Es importante destacar que el embrión es un verdadero injerto para la
madre (Aloinjerto tolerado), posee gran cantidad de proteínas extrañas para el sistema inmune
materno las cuales son sintetizadas a partir de los genes aportados por el padre, existe por lo tanto,
un mecanismo compatibilizador que impide el rechazo, dado principalmente por la producción por
parte de la placenta de factores inmunosupresores e inmunomoduladores en estadios tempranos
(trofoblasto), además una adaptación en la respuesta inmune materna frente a los antígenos de
histocompatibilidad fetal.
III.- FORMACIÓN DE LA PLACENTA
Luego de la fecundación del ovocito en el tercio distal de la trompa, el cigoto llega a la cavidad
uterina a los cuatro días en estadio de mórula y a los seis días se ha transformado en blastocisto y es
cuando ocurre la implantación en la decidua basal del endometrio, la cual para recibirlo ha
experimentado una serie de modificaciones que son conocidas con el nombre de reacción decidual.
En el momento de la implantación comienza el desarrollo del órgano más importante de la vida fetal:
la placenta.

El crecimiento y desarrollo del ser humano depende de un funcionamiento eficiente del órgano
placentario y cualquier alteración de éste puede conducir a serios trastornos fetales pudiendo llegar
inclusive hasta la muerte.
Se distinguen dos períodos en el desarrollo de la placenta:
Prevellositario (6to al 13 d)
Vellositario (a partir del 13avo día)
El período prevellositario a su vez se divide en dos etapas:
Prelacunar (6to al 9no día)
Lacunar (9no al 13avo día)
El período Vellositario se divide:
Vellosidades inmaduras (6ta sem a las 16 sem)
Vellosidades en vías de maduración: (16-36sem)
Vellosidades maduras: (36-40 sem)
En el momento de la implantación el cigoto está constituido por una masa celular externa
denominada trofoblasto y un cúmulo celular interno llamado embrioblasto.
Al 7mo día el trofoblasto se diferencia en:
Sincitiotrofoblasto primitivo caracterizado por ser una masa citoplasmática sin límites
intercelulares, polinucleada y con capacidad de emitir brotes, con actividad citolítica.
Citotrofoblasto que va a rodear la cavidad del blastocisto constituyendo una capa incompleta
y fina de células poliédricas con citoplasma claro y abundantes imágenes mitóticas.
Al 9no día, comienza la etapa lacunar y en el sincitiotrofoblasto aparecen numerosas vacuolas
separadas incompletamente por tabiques.
Estas vacuolas se van fusionando hasta formar lagunas.
El poder citolítico del sincitio horada los vasos sinusoides maternos con lo que la sangre de éstos
pasa a las lagunas trofoblasticas (12avo día) denominándose la nutrición embrionaria en esta época
hemotrofica.
A los 13 días aparecen los troncos vellositarios sincitio-citotrofoblásticos (SCTB) constituidos por
Sincitiotrofoblasto y citotrofoblasto.
Estos troncos sustituyen a los brotes sincitiales y son la primera manifestación de las vellosidades
que se hacen presentes a los 10 días.
A los 18-19 días los troncos de SCTB son invadidos por mesodermo y a los 21 días hacen su
aparición los capilares vellosos con lo que se consolida la estructura vellositaria definitiva.
En la etapa que aparecen los capilares vellosos es cuando son perforadas las arterias espirales del
endometrio y son las que se encargan de llevar la sangre a los espacios intervellosos (EIV).
Los capilares de la vellosidades definitivas, se ponen en contacto con los capilares que se
desarrollan en el mesodermo de la placa criónica, con los vasos del pedículo de fijación (futuro
cordón umbilical) y con el sistema circulatorio intraembrionario; en consecuencia cuando el corazón
fetal comienza a latir (28 días) el sistema velloso está preparado para proporcionar y facilitar los
mecanismos de intercambio maternofetales.

A los 56 días las vellosidades coriales han proliferado en forma abundante alrededor del saco
embrionario, observándose todas las etapas del desarrollo vellositario dándole un aspecto de bola de
felpa.
Las vellosidades que se localizan en el polo embrionario experimentan un desarrollo más acelerado y
dan origen al corion frondoso.
Mientras que las que se desarrollan en el polo anembrionado, degeneran formando el corión leve.
El corion frondoso junto con la desidua basal dará origen a la placenta, mientras que la desidua
capsular se une al corion leve.
Desde el comienzo del 5to mes hasta el final del embarazo la placenta conserva la misma estructura,
distinguiéndose:
Placa basal o decidual: constituida por restos de stb y ctb, además por la capa fibrinoide de
nitabuch.
Placa corial: constituida por epitelio amniótico, y una membrana conjuntiva formada por el eje
de los troncos vellositarios de primer orden.
Espacio intervellosos: ubicado entre las dos placas y contiene en su interior las vellosidades
coriales. Las paredes del EIV están constituidas en un principio por tejido trofoblastico.
Sistema tambor de wilkins:
Es la disposición de los troncos de 2do y 3er orden.
Tenemos troncos de primer orden, de segundo orden y de tercer orden.
Los troncos de tercer orden asientan en círculos concéntricos sobre la lámina basal.
Cada sistema tambor está delimitado por tabiques que parten de la placa basal definiendo cada
unidad, separándolas de las otras formando un cotiledón.
Las vellosidades coriales sufren un proceso evolutivo de maduración que permite clasificarlos. Así
tenemos:
Vellosidades coriales inmaduras: son largos tallos que se dividen y subdividen. Son flexuosos.
Tiene espesor variable. Su superficie tienen aspecto atigrado por la transparencia del sincitio
que permite visualizar la capa de células de langhans con sus límites claros. El sincitio rodea
a las vellosidades y en el se asientan numerosos brotes los cuales a su vez son invadidos por
mesodermo y vasos capilares para formar nuevas vellosidades.
Vellosidades coriales en vías de maduración:
Se caracterizan por la multiplicación y adelgazamiento de las vellosidades. Hay disminución
del espesor del sincitio y del número de vacuolas. Los capilares vellositarios aumentan su
capacidad, son más tortuosos y disminuye el tejido conjuntivo intravelloso.
Vellosidades coriales maduras: la arborización ha alcanzado el máximo. Las vellosidades
definitivas de los troncos de 3er orden se dividen y subdividen. El espesor de esta membrana
es de 5 a 10 micras y a través de ella se realiza el intercambio materno fetal.

IV.- ALTERACIONES DE LA PLACENTA
Alteraciones del tamaño.
Existen una serie de procesos patológicos que se acompañan de placenta grande como son:
eritroblastosis fetal, sífilis, diabetes y ciertas nefropatías aunque, en ocasiones, se consiguen
placentas grandes sin haber un proceso patológico que lo explique. La placenta grande que
acompaña al feto voluminoso o a los múltiples, no se puede considerar como tal, mientras se
conserve la relación 1/6 del tamaño del ó de los fetos. La placenta pequeña se ve casi
exclusivamente en la insuficiencia placentaria; sin embargo, algunos no lo consideran como
tal porque, si se acompaña de desnutrición fetal intrauterina, el peso fetal es menor y se
conserva igualmente la relación 1/6 del peso fetal.
Bi o multilobulada.
En ocasiones, con un embarazo simple, la placenta puede estar dividida por uno o más
tabiques carnosos, en uno o más lóbulos, generalmente con conexiones vasculares entre los
mismos. Dependiendo del número de lóbulos puede ser bilobulada o multilobulada
(trilobulada, tetralobulada, etc.).
Succenturiada.
Es una anomalía en la que uno o más lóbulos placentarios se encuentran separados del
disco placentario principal, aunque siempre con conexiones vasculares entre ellos.
Espuria.
Es similar a la anterior pero sin conexiones vasculares entre los lóbulos placentarios.
Circunvalada.
La placenta presenta en la porción periférica del corion un engrosamiento blanquecino
situado a una distancia variable del margen de la placenta. Las membranas fetales se
encuentran adheridas al borde del anillo y reposan sobre la porción periférica del mismo.
Clínicamente se manifiesta como una placenta previa.
Otras.
Existen muchas otras anomalías morfológicas y sólo enumeramos algunas: placenta anular,
en herradura, fenestrada, membranácea, etc.

Anomalías funcionales
La placenta es un órgano con gran capacidad de reserva funcional, de manera tal que en la
placenta a término son frecuentes los infartos, las calcificaciones, la degeneración fibrinoide,
etc., sin que haya compromiso de su función. Sin embargo, cuando estas lesiones ocupan
una gran extensión del disco placentario se puede producir una insuficiencia placentaria
como sucede en casos de diabetes, toxemia y en el embarazo prolongado. Según el grado
de lesión, puede ocurrir restricción del crecimiento y muerte fetal intrauterina o bien el feto
puede que llegue al momento del parto con disminución de la reserva de oxígeno y no tolere
la hipoxia fisiológica que ocurre en el pico de la contracción durante el trabajo de parto.
Adherencia placentaria anormal
Durante el proceso de placentación, las vellosidades co-riales pueden penetrar en forma
anormal en la pared uterina. Dependiendo del grado de penetración puede ser:
Áccreta. Es aquella placentación anormal donde las vellosidades coriales están en
contacto con la capa muscular. Esto es debido a una alteración de la formación de la decidua
con ausencia total o parcial de la decidua basal, especialmente, en su capa esponjosa.
Íncreta. En este caso las vellosidades coriales invaden parte del miometrio sin llegar a la
serosa.
Pércreta. Es cuando las vellosidades coriales han invadido todo el espesor del músculo
uterino, han llegado hasta la serosa y pueden, en algunos casos, atravesar esta capa y llegar
a la cavidad peritoneal. En casos poco frecuentes se puede producir invasión de estructuras
abdominales.
Estos grados de adherencia placentaria pueden ser totales o parciales, cuando toda la
placenta o parte de ella invade la pared del útero. Es una complicación rara del parto y se
manifiesta por falla en el mecanismo de desprendimiento placentario. Cuando la adherencia
es total no hay sangrado pero, en los casos parciales, puede haber hemorragia importante,
sobre todo cuando fallan los intentos de remover manualmente la placenta. También puede
ocurrir una rotura uterina durante el intento de remover una placenta fuertemente adherida. El
tratamiento de elección es la histerectomía (ver cap.45), aunque algunos han señalado la
posibilidad de un tratamiento conservador, sobre todo en primíparas, dejando la placenta en
el útero para que desaparezca espontáneamente por reabsorción, como ocurre en los casos

de embarazo intrabdominal. El problema principal es la posibilidad de infección y, si se
presenta, se debe practicar una histerectomía.
V.- MOLA HIDATIFORME
En medicina, una mola es una degeneración placentaria que causa una gestación anómala. La
mola hidatiforme o embarazo molar es un término que se utiliza para referirse concretamente a un
trastorno del embarazo caracterizado por la presencia de un crecimiento anormal que contiene un
embrión no viable implantado y proliferante en el útero. En algunos casos el útero contiene un
embrión normal adicional a una mola hidatiforme. La conducta es terminar el embarazo molar tan
pronto se haya hecho el diagnóstico por razón al alto riesgo que le acompaña una aparición de una
forma de cáncer llamado coriocarcinoma.
El término hidatiforme viene del griego que asemeja un racimo de uvas, refiriéndose a la forma
del crecimiento intrauterino; y mola es del latín piedra de molino.
TIPOS DE MOLA HIDATIFORME:
Una mola hidatiforme puede presentarse en dos formas básicas: completa en el que el tejido
embrionario anormal deriva solo del padre o solo de la madre y parcial en el que el tejido anormal
proviene de ambos padres pero con incorrecta dotación genética.
1. Mola hidatiforme completa:
Es la variedad de mola hidatiforme más fácilmente identificable. En una mola completa, no se
desarrolla el feto (por lo que en el examen del embarazo no se observan signos de la presencia de
tejido fetal) o incluso, directamente, no lo hace la placenta. Las vellosidades coriónicas están
aumentadas de tamaño.
Esto puede ocurrir por dos causas:
Androgénesis o diandria: es el proceso por el que se forma un cigoto con dotación cromosómica
completa (diploide porque tiene dos copias de cada cromosoma), pero procedente solo del padre,
debido a que los cromosomas derivan solo del espermatozoide sin la participación del huevo
materno. Usualmente ocurre cuando un huevo vacío es fertilizado por un espermatozoide que luego,
por fallo en la disyunción de la primera mitosis, duplica su ADN. Un 90% de los productos de este
tipo de concepción son femeninos (cariotipo XX) y 10% masculinos (XY), por razón de que el
genotipo masculino requiere que dos espermatozoides contribuyan dos cromosomas X y dos Y.
Dado que el genoma materno es necesario para el desarrollo del feto, esta causa explica la aparición
de placentas sin feto.
Ginogénesis o diginia: es el proceso por el que se forma un huevo con dotación genética completa
procedente exclusicamente de la madre. Este tipo de óvulo puede ser causado por un tumor benigno
llamado teratoma ovárico. Requiere, no obstante, fecundación por parte de un espermatozoide que
actúe como señal de estimulación del huevo, pero cuyo genoma no se incorpore. Dado que el
genoma del padre es necesario para la formación de estructuras extraembrionarias, esto explica las
molas en las que no se llega a desarrollar ni siquiera la placenta.

2. Mola hidatiforme parcial:
En una mola parcial pueden presentarse restos de placenta e incluso un pequeño feto atrófico.
Las partes fetales normalmente se pueden presenciar en el examen general. La causa es una
herencia biparental con poliploidía. El ADN es de origen tanto paterno como materno, pero con
mayor dotación genética de lo normal. Pueden ser triploides (69, XXX ; 69 XXY o 69 XYY, en vez de
los normales 46 XX o 46 XY) o pueden incluso ser tetraploides. En todos casos resulta en un
desarrollo anormal, pero éste varía si la dotación extra procede del padre (por fecundación de dos
espermatozoides de un óvulo normal, o por duplicación del genoma del espermatozoide) o de la
madre (por duplicación del genoma del óvulo). En el primer caso aparecerá un abundante trofoblasto
y escaso desarrollo embrionario, y en el segundo caso un grave retraso en el desarrollo embrionario
con una placenta pequeña y fibrosa.
La mola parcial no suele asociarse ni con hiperémesis gravídica ni con hipertiroidismo, aunque si la
gestación alcanza el segundo trimestre, puede asociarse a preeclampsia.
VI.- DIAGNIOSTICO DE ENFEMEDADES PLACENTARIAS
La presentación clínica clásica de la placenta previa es hemorragia sin dolor (llamado sangrado
silente) a final del segundo trimestre o inicio del tercero; sin embargo, algunas pacientes se
presentan con hemorragia dolorosa, posiblemente a consecuencia de las contracciones uterinas o
separación de la placenta. Aunque poco frecuente, algunas mujeres no experimentan hemorragia en
ninguna etapa del embarazo.
Una postura fetal anormal o la falta de una parte fetal que se aboque hacia el estrecho superior de la
pelvis materna son condiciones en las que el clínico debe sospechar la posibilidad de que exista PP.
Otro dato de sospecha es la presencia de sangrado transvaginal después del coito.
La hematuria macroscópica puede ser un signo importante en placenta previa percreta, aunque es
rara su presencia.
Evaluar con espejo estéril ante cualquier hemorragia transvaginal para descartar que provenga del
cérvix.
La exploración digital vaginal (tacto) debe evitarse hasta haber realizado una ecografía
Si se realiza una cistoscopia durante el embarazo, y se observan vasos dilatados sobre la pared
vesical o incluso excrecencias en la pared posterior del trígono o una erosión, por ningún motivo
debe someterse a biopsia el tejido observado, dado el alto riesgo existente de hemorragia masiva.
Ante la sospecha clínica de placenta previa, iniciar el abordaje diagnóstico con especuloscopia
vaginal y posteriormente ecografía transvaginal.
Se deberá evitar toda exploración vaginal manual debido a una alta posibilidad de que se presente
sangrado tras realizar esta acción.