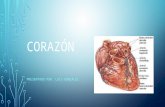
Enfermedades Del Corazon
-
Upload
vicente-vicho-contreeras -
Category
Documents
-
view
23 -
download
0
Transcript of Enfermedades Del Corazon

• ENFERMEDADES DEL CORAZON
• Efectos del envejecimiento del corazón
• Las transformaciones asociadas al envejecimiento pueden afectar a:
• Pericardio
• Cavidades cardíacas
• Válvulas
• Arterias coronarias
• Sistema de conducción
• Miocardio
• Aorta
• Con los años aumenta la cantidad de grasa epicárdica sobre todo en la cara anterior del ventrículo derecho y en el tabique interauricular
• La cavidad ventricular izquierda pierde tamaño sobre todo en su eje base-punta
• Esto puede empeorar con la hipertensión sistémica, a veces al abombarse el tabique ventricular hacia el tracto de salida del ventrículo izquierdo (tabique sigmoideo)
• Estas modificaciones pueden producir obstrucción funcional del flujo eferente
• Los cambios valvulares consisten en la calcificación del anillo mitral y la válvula aórtica lo que a menudo conduce a la estenosis aórtica.
• Además las válvulas pueden presentar un engrosamiento fibroso y las válvulas mitrales tienden a doblarse hacia a la aurícula izquierda durante el sístole ventricular
• El miocardio presenta menos miocitos, más colágeno y a veces depósito amiloide
• También puede haber conglomerados de lipofucsina y degeneración basofila que es una acumulación de un subproducto gris azulado del metabolismo del glucógeno en el interior de los miocardiocitos
•

• Cardiopatías
Generalidades fisiopatológicas
• La disfunción cardiovascular deriva de algunos de los 6 mecanismos principales siguientes
• Fracaso de la bomba:
• En las condiciones más habituales la contracción del músculo cardíaco es débil y las cavidades no pueden vaciarse correctamente
• En algunas circunstancias en músculo tampoco consigue relajarse lo suficiente para permitir el llenado ventricular
• Obstrucción del flujo
• Las lesiones pueden entorpecer la circulación de la sangre a través de un vaso u obstaculizar la apertura de una válvula o provocar un aumento de la presión intraventricular
• En el caso de una oclusión valvular, el aumento de la presión, sobrecarga la cavidad que bombea en contra de ese estrechamiento
• Flujo retrógrado
• Al menos una parte del caudal correspondiente a cada contracción circula hacia atrás lo que añade una sobrecarga de volumen a las cavidades correspondientes
• Cortocircuito del flujo
• La sangre puede desviarse de una parte del corazón a otra por ejemplo del ventrículo izquierdo hacia en derecho, a través de defectos congénitos o adquirido
• La comunicación del flujo también puede producirse entre los vasos sanguíneos
• Trastornos de la conducción cardíaca
• Los defectos de la conducción, o las arritmias debidas a una descoordinación en la generación de los impulsos, dan lugar a contracciones desiguales de las paredes musculares que no son eficientes
• Rotura del corazón o de un vaso grande
• Que produce una gran hemorragia hacia las cavidades corporales o hacia el exterior
• La mayor parte de las enfermedades cardiovasculares se deben a una compleja interacción entre factores genéticos y ambientales

• Esta interacción perturba las redes de genes y vías de señalización encargadas de controlar la morfogenia, la supervivencia de los miocitos y su respuesta a lesiones, la reacción a la sobrecarga biomecánica, la contractibilidad o la conducción eléctrica
• Insuficiencia cardíaca
• También llamada insuficiencia cardíaca congestiva ICC
• Es una afección frecuente de carácter progresivo y de mal pronóstico
• Se produce cuando el corazón es incapaz de bombear la sangre a una velocidad suficiente para satisfacer las demandas metabólicas de los tejidos o sólo consigue hacerlo a unas presiones de llenado elevadas
• Puede aparecer en las fases finales de muchas formas de cardiopatías crónicas
• Lo más habitual es que progrese lentamente debido a los efectos acumulados que ejerce la sobrecarga prolongada de trabajo (valvulopatías o la hipertensión) o la cardiopatía isquémica (después de un infarto)
• Los esfuerzos hemodinámicos bruscos, como la llegada de una cantidad excesiva de líquido, una disfunción valvular aguda o un gran infarto de miocardio, pueden provocar una ICC de comienzo súbito
• Cuando el funcionamiento del corazón está alterado o tiene que manejar una cantidad de trabajo mayor, varios mecanismos fisiológicos mantienen la presión arterial y la perfusión hacia los órganos
• Los más importantes son los siguientes:
• Mecanismo de Frank-Starling, por el que un aumento de los volúmenes de llenado dilata el corazón y así multiplica la formación de puentes funcionales en los sarcomeros, lo que favorece la contracción
• Adaptaciones del miocardio, entre ellas la hipertrofia con dilatación de las cavidades cardíacas o no
• El conjunto de cambios moleculares, celulares y estructurales que ocurren como reacción a una lesión o las modificaciones en las condiciones de carga se denominan remodelación ventricular
• Esta remodelación muchas veces es adaptativa, sobre todo en las primera etapas, pueden culminar con un deterioro del funcionamiento cardíaco
• Activación de los sistemas neurohumorales sobre todo en los aspectos siguientes:

1. Liberación de noradrenalina por parte de los nervios cardíacos adrenérgicos del SNA, que aceleran la frecuencia cardíaca y potencian la contractilidad del miocardio y la resistencia vascular
2. Activación del sistema renina, angiotensina y aldosterona
3. Salida del péptido natriuréico auricular
• Estos mecanismos de adaptación pueden bastar para conservar un gasto cardíaco normal, pero su capacidad puede verse superada en algún momento
• Los cambios anatomopatológicos superpuestos como la apoptosis de los miocitos, alteraciones del citoesqueleto y el depósito de matriz extracelular pueden ocasionar mayores trastornos estructurales y funcionales
• Lo más habitual es que la IC proceda de un deterioro progresivo en la actividad contráctil del miocardio (disfunción sistólica) atribuible a un problema isquémico, sobrecarga de presión o de volumen por valvulopatía o HTA
• A veces deriva de una incapacidad de las cavidades cardíacas para ensancharse y llenarse lo suficiente durante la diástole (disfunción diastólica) relacionada con las grandes hipertrofias ventriculares izquierdas, fibrosis miocárdica, pericarditis constrictiva.
FISIOPATOLOGIA DE LA HIPERTROFIA CARDIACA
• El aumento de trabajo mecánico debido a la sobrecarga de presión o de volumen o las señales tróficas hacen que los miocitos aumenten de tamaño
• Su efecto acumulativo produce un incremento en el tamaño y el peso del corazón
• La hipertrofia depende de la mayor síntesis de proteínas que permite el ensamblaje de nuevos sarcómeros
• Los miocitos hipertróficos también contienen una cantidad mayor de mitocondrias y núcleos más grandes
• El patrón de la hipertrofia manifiesta la naturaleza del estímulo
• Como respuesta al aumento de la presión, los ventrículos adquieren una hipertrofia por sobrecarga de presión que genera un agrandamiento concéntrico del espesor de la pared y predomina una incorporación paralela de nuevos sarcómeros
• La hipertrofia por sobrecarga de volumen se caracteriza por una dilatación ventricular
• Esto se debe a la incorporación de nuevos sarcómeros al eje mayor de las células por lo tanto en la dilatación por sobrecarga de volumen el grosor de la pared puede ser mayor, normal o menor que lo habitual

• El peso del corazón y no la anchura de las paredes es la mejor medida de la hipertrofia por sobrecarga de volumen
• En la hipertrofia cardíaca se producen transformaciones importantes a escala tisular y celular
• El aumento del tamaño de los miocitos no se acompaña de un incremento proporcional en el número de los capilares por lo tanto el aporte de oxígeno y nutrientes al corazón hipertrofiado es más débil
• Al mismo tiempo, el consumo es mayor debido al grado de trabajo más intenso
• Muchas veces la hipertrofia va acompañada por el depósito de tejido fibroso
• Funcionalmente, la hipertrofia cardíaca va asociada a una elevación de las necesidades metabólicas debido a la tensión ejercida sobre la pared, la frecuencia cardíaca y la contractibilidad que aumentan el consumo de oxígeno por el tejido
• Debido a estos cambios, el corazón hipertrofiado está expuesto a una descompensación, que puede evolucionar a una IC y con el tiempo llevar a la muerte
• Las modificaciones moleculares y celulares de los corazones hipertrofiados que en un primer momento sirven para mejorar su funcionamiento, a su vez pueden favorecer la aparición de la IC
• Insuficiencia ventricular izquierda
• Las causas más frecuentes son:
1. Cardiopatía isquémica
2. Hipertensión
3. Valvulopatía aórtica y mitral
4. Miocardiopatías
• Los efectos estructurales y clínicos de una ICC izquierda principalmente derivan de la congestión producida en la circulación pulmonar, el estancamiento de la sangre en las cavidades izquierdas y la hipoperfusión de los tejidos que provoca una disfunción en los órganos
• La tos y la disnea vinculadas al ejercicio y más tarde en reposo, son los dos aspectos más tempranos
• A medida que avanza la insuficiencia, el agravamiento del edema pulmonar puede originar ortopnea que mejora al estar de pie o la disnea paroxística nocturna

• El estancamiento aumenta el riesgo de trombosis e ictus tromboembólico
• Se presenta fibrilación auricular, arritmia caracterizada por la contracción desordenada y descoordinada de la aurícula.
• La insuficiencia ventricular izquierda puede dividirse en sistólica y diastólica.
• La insuficiencia sistólica se caracteriza por un gasto cardíaco deficiente (fallo de la bomba)
• La insuficiencia diastólica se caracteriza por un gasto cardíaco relativamente conservado en reposo, pero el ventrículo es anormalmente fuerte o se presenta restringido para relajarse durante la diástole
• Insuficiencia ventricular derecha
• Lo más frecuente es que la insuficiencia ventricular derecha esté ocasionada por una insuficiencia ventricular izquierda debido al alza de presión en la circulación pulmonar asociada a la insuficiencia izquierda sobrecarga el lado derecho
• La insuficiencia ventricular derecha pura es infrecuente y suele aparecer en pacientes con cualquier trastorno que afectan a los pulmones como la hipertensión pulmonar primaria o la tromboembolia pulmonar
• Cardiopatía isquémica
• Es la causa principal de muerte a escala mundial tanto en hombres como en mujeres
• Es la designación genérica que recibe un grupo de síndromes relacionados por su fisiopatología y asociados a isquemia miocárdica
• La isquemia no sólo conlleva una falta de la cantidad suficiente de oxígeno, sino que también reduce la disponibilidad de nutrientes y la retirada de metabolitos
• El corazón la tolera peor que la hipoxia pura (anemia aguda, cardiopatía cianótica o neumopatía avanzada)
• En más del 90% de los casos, la causa de la isquemia miocárdica es la disminución del flujo sanguíneo debido a lesiones ateroescleróticas obstructivas de las arterias coronarias
• En la mayoría de las veces hay un largo período de evolución lenta y asintomática de las lesiones coronarias antes de que aparezcan los síntomas
• La cardiopatía coronaria suele revelarse como alguno o varios síndromes clínicos como:
• Infarto de Miocardio (IM), la forma más importante de CI, en el que la isquemia produce destrucción del músculo cardíaco

• Angina de pecho, en la que la isquemia no tiene la intensidad suficiente para causar un infarto pero puede ser precursor del mismo
• Cardiopatía isquémica con insuficiencia cardíaca
• Muerte súbita cardíaca
• Patogenia
• Si bien existen numerosas patologías coronarias capaces de producir trastornos de la circulación coronaria, la más frecuente es la ateroesclerosis
• La lesión ateroesclerótica característica es la placa de ateroma
• Los fenómenos que dan inicio a la placa no están completamente establecidos, pero se relacionan con la penetración y acumulación subendotelial de colesterol, lo que estaría facilitado por daño de la íntima arterial, producido por factores como la hipertensión arterial, la diabetes, el tabaquismo, el estrés, etc.
• La placa ateroesclerótica disminuye las propiedades antitrombogénicas y vasodilatadoras del endotelio y produce estenosis luminales, con disminución de la reserva coronaria
INFARTO DE MIOCARDIO
• Consiste en la destrucción del músculo cardíaco debido a una isquemia grave y prolongada
• Afecta principalmente a hombres a partir de los 45 años y a las mujeres a partir de los 60 años.
• Patogenia
• Su causa más frecuente es una trombosis coronaria, secundaria a un accidente de placa ateromatosa.
• Menos frecuentemente, puede ser producido por embolia coronaria, espasmo coronario sostenido, disección coronaria
• Habitualmente la necrosis es transmural y más raramente es no transmural (sub-endocárdica), como consecuencia de una disminución no total del flujo coronario en la zona infartada.
• En la mayor parte de los casos, el IAM es sintomático, sin embargo no son infrecuentes los casos oligosintomáticos o aquellos que se presentan como muerte súbita
• En los casos típicos, el síntoma más importante es el dolor, intenso, opresivo y angustiante, ubicado o irradiado a región anterior del pecho, epigastrio, dorso, cuello y

mandíbulas, de varias horas de duración, acompañado de sudoración y síntomas vagotónicos
• También se manifiesta como síntoma secundario a una arritmia o a falla ventricular izquierda aguda: síncope, disnea, edema pulmonar agudo, etc
• El paciente está quieto, angustiado, comprometido, pálido y sudoroso.
• En algunos predomina la taquicardia y en otros la bradicardia.
• Inicialmente el examen cardíaco presenta pocas alteraciones y más adelante puede aparecer latido anómalo de ventrículo izquierdo, 3º y 4º ruido, galope, frotes pericárdicos o manifestaciones de alguna complicación del infarto.
• La necrosis produce alteraciones inespecíficas, como leucocitosis y aumento de la VHS.
• Más específico es la elevación plasmática de la fracción miocárdica de ciertas enzimas
• Las más utilizadas son la creatinfosfokinasa (CK) y su isoenzima miocárdica la CK-MB y la Troponina T
• Ambas se elevan en forma precoz, dentro de las primeras 8 hrs, con un nivel máximo a las 24 hrs
• La Troponina T permanece más tiempo alterada y se acepta como positivo la elevación sobre 2 veces el límite superior de los valores normales
• El nivel enzimático guarda relación con el tamaño del infarto.
• El ECG es de alto rendimiento en el diagnóstico del IAM trasmural y la secuencia de cambios es altamente específica.
• Sin embargo no es 100% sensible ni específico, en particular en las primeras horas de evolución, por lo que siempre debe interpretarse prudentemente
• El ECG presenta una serie de alteraciones, que se correlacionan razonablemente bien con el tiempo de evolución del infarto
• El diagnóstico de un IAM se realiza fundamentalmente por el cuadro clínico, las alteraciones enzimáticas y los hallazgos electrocardiográficos característicos.
• Evolución clínica
• La mayor parte de los pacientes que llegan a un Hospital con un Infarto Agudo del Miocardio evolucionan sin complicaciones mayores.
• Sin embargo alrededor de un 10-15% fallece en la fase aguda y otro 5-10% fallece durante el primer año de evolución.

• La evolución y pronóstico del infarto del miocardio se relaciona con la presencia de arritmias, con la magnitud de la masa miocárdica necrosada, con la existencia de isquemia residual o de daño estructural.
Complicaciones agudas del infarto del miocardio
• Las arritmias pueden presentarse desde las primeras horas del infarto y son la principal causa de muerte de quienes fallecen antes de llegar a un Hospital
• El pronóstico de los pacientes con arritmias en la fase precoz es en general mejor que en los pacientes con arritmias ventriculares más tardías, quienes habitualmente tienen mayor compromiso de la función ventricular izquierda.
• Durante la evolución de un IAM se pueden presentar todo tipo de arritmias, que tienen origen en diferentes mecanismos fisiopatológicos:
• Reentrada ventricular o alteraciones del automatismo en zonas isquémicas
• Bloqueos A-V o del sistema His-Purkinje por isquemia
• Necrosis del tejido de excito-conducción
• Pericarditis, dilatación auricular aguda, etc..
• Se pueden presentar:
• Arritmias ventriculares: Extrasistolia, Taquicardia y Fibrilación Ventricular
• Arritmias supraventriculares: Flutter y Fibrilación Auricula
• Bloqueos de Rama y Bloqueos aurículo-ventriculares
• Insuficiencia Cardíaca
• La magnitud de la masa necrosada condiciona la aparición de insuficiencia cardíaca y es el principal factor de riesgo de mortalidad a corto y largo plazo
• Como consecuencia de la necrosis y de la isquemia miocárdica, se desencadena una serie alteraciones fisiopatológicas que pueden llevar finalmente a diferentes grados de Insuficiencia cardíaca
• Dadas estas características, si la necrosis es muy extensa el daño tiende a ser progresivo, llegándose a un estado de shock irreversible
• Isquemia residual

• En un número importante de pacientes se puede observar manifestaciones de isquemia residual, es decir, que además de la zona necrosada existen otros territorios en riesgo de isquemia
• Los mecanismos por los cuales se puede explicar este fenómeno son:
• Oclusión subtotal de una arteria coronaria
• Oclusión total de una arteria que recibe circulación colateral no suficiente de otra coronaria
• Ambas situaciones pueden producir un infarto no transmural, con un alto porcentaje de isquemia residual.
• Coexistencia de lesiones críticas en otras arterias coronarias, que pueden hacerse sintomáticas como consecuencia de los trastornos fisiopatológicos del infarto.
• El diagnóstico de la isquemia residual se hace por la aparición de angina post-infarto
• Los pacientes con isquemia residual, tienen mayor riesgo de presentar un nuevo infarto y de fallecer de causa cardíaca.
• Daños estructurales
• En un bajo porcentaje de pacientes se presenta ruptura de estructuras cardíacas: insuficiencia mitral, por ruptura de aparato subvalvular, comunicación interventricular, por perforación septal o ruptura de pared libre.
• La Insuficiencia Mitral aguda se presenta como un cuadro de congestión pulmonar grave, con aparición de un soplo sistólico de regurgitación
• La comunicación interventricular se caracteriza por distintos grados de insuficiencia cardíaca y un soplo sistólico mesocárdico y la ruptura de pared libre, se presenta como un cuadro de disociación electromecánica, frecuentemente precedido de un dolor isquémico.
• Pericarditis
• Un número importante de pacientes presentan cierto grado de inflamación pericárdica, que se traduce en dolor y frotes pericárdicos, pero rara vez se acompaña derrames de significación hemodinámica.
• Complicaciones tardías del Infarto del miocardio
• Las complicaciones más importantes en la evolución alejada son las arritmias y la Insuficiencia cardíaca

• El pronóstico se relaciona principalmente con el grado de deterioro de la función ventricular, medida por la fracción de eyección
• Otra complicación alejada es la aparición de signos clínicos de isquemia: angina o nuevo infarto, como consecuencia de la progresión de la enfermedad
• CARDIOPATIA HIPERTENSIVA
• Proviene del aumento de las necesidades que ejerce la hipertensión sobre el corazón, al ocasionar una sobrecarga de presión y una hipertrofia ventricular
• Aunque se observa más a menudo en el lado izquierdo como consecuencia de una hipertensión sistémica, la hipertensión pulmonar puede provocar un cardiopatía hipertensiva derecha o corazón pulmonar
• Cardiopatía hipertensiva sistémica (izquierda)
• En la hipertensión, la hipertrofia del corazón es una respuesta adaptativa frente a la sobrecarga de presión que puede ocasionar disfunción miocárdica, dilatación del corazón y/o muerte súbita
• La cardiopatía hipertensiva sistémica puede ser asintomática y no producir más que signos electrocardiográficos o ecocardiográficos de crecimiento ventricular izquierdo
• Según la intensidad, la duración y las lesiones subyacentes a la hipertensión, y a la eficacia de su control terapéutico, el paciente puede:
1. Vivir largo tiempo y morir de otra causa
2. Desarrolla una cardiopatía isquémica a raíz de los efectos potenciadores de la hipertensión sobre la ateroesclerosis coronaria
3. Sufrir una alteración renal o un ictus cerebrovascular como consecuencia directa de la hipertensión
4. Experimentar una insuficiencia cardíaca progresiva
• Cardiopatía hipertensiva pulmonar (derecha o corazón pulmonar)
• En condiciones normales, como el sistema vascular pulmonar constituye el lado de baja presión en la circulación, el ventrículo derecho tiene una pared más delgada y distensible que el izquierdo
• El corazón pulmonar es una consecuencia de una sobrecarga de presión sobre el ventrículo derecho y se caracteriza por una hipertrofia ventricular derecha, dilatación y una posible insuficiencia secundaria a la hipertensión pulmonar

• Sus causas más frecuentes son los trastornos de los pulmones, en especial las enfermedades respiratorias crónicas (enfisema, hipertensión pulmonar primaria)
• El corazón pulmonar puede ser agudo o crónico
• El agudo se produce tras una embolia pulmonar masiva
• El crónico deriva de una hipertrofia y dilatación ventricular derecha secundaria a una prolongada carga de presión como en las neumopatías crónicas
• CARDIOPATIA VALVULAR
• El corazón bombea cientos de litros de sangre cada hora
• Cada vez que late, la sangre se introduce en el corazón, circula por su interior y luego sale.
El corazón bombea la sangre en una sola dirección
• Las válvulas cardiacas cumplen un rol esencial al abrirse y cerrarse con cada latido en el momento debido.
• El corazón tiene cuatro válvulas: tricúspide, mitral, pulmonar y aórtica
• La sangre ya desprovista de oxígeno regresa y penetra en la cavidad superior derecha del corazón, llamada también aurícula derecha.
• Dos tipos de problemas pueden alterar el flujo de sangre por las válvulas:
• Regurgitación
• También se denomina insuficiencia o incompetencia.
• Se produce cuando una válvula no cierra bien y permite que se produzca un reflujo de sangre
• El corazón trata de compensar realizando un mayor esfuerzo lo que con el tiempo hace que el órgano se agrande y disminuya su capacidad de bombear sangre al cuerpo
• Estenosis
• Ocurre cuando las valvas no se abren lo suficiente y sólo puede pasar una pequeña cantidad de sangre por la válvula y debido al estrechamiento, el corazón debe esforzarse más para bombear sangre al organismo

• Antes de que comenzaran a usarse los antibióticos, la fiebre reumática era la principal causa de enfermedad valvular
• Hoy en día, es más probable que la enfermedad valvular esté vinculada a uno de los siguientes factores:
1. Un debilitamiento del tejido de la válvula ocasionado por cambios energéticos en el organismo
• Esto se denomina degeneración mixomatosa.
• Se produce con mayor frecuencia en las personas de edad avanzada y comúnmente afecta a la válvula mitral.
1. Una acumulación de calcio en las válvulas aórtica o mitral, que produce un engrosamiento de las válvulas Esto se denomina degeneración cálcica
2. Una válvula aórtica de forma irregular o una válvula mitral estrechada. Éstos son típicamente defectos congénitos
3. El uso de algunos medicamentos
4. Una infección del endocardio llamada endocarditis infecciosa
5. Una enfermedad coronaria
6. Un ataque cardiaco o infarto
• Los síntomas dependen del paciente y del tipo de enfermedad valvular y su gravedad
• Algunos pacientes no tienen síntoma alguno
• En otros casos, la enfermedad valvular puede afectar a la persona después de muchos años
• Con el tiempo, los pacientes pueden padecer una insuficiencia cardiaca congestiva
• Además, la enfermedad valvular puede producir una enfermedad del músculo cardiaco (cardiomiopatía), latidos cardiacos irregulares (arritmia) y coágulos sanguíneos.
• MIOCARDIOPATIAS
• El término Miocardiopatía se refiere al compromiso miocárdico, habitualmente difuso, de origen primario o secundario a causas no cardiovasculares (inflamatorias, tóxicas, degenerativas, etc.)

• Esta definición excluye, por lo tanto, el compromiso miocárdico isquémico o por sobrecarga ventricular, que acompaña a la enfermedad coronaria, valvulopatías, cardiopatías congénitas, hipertensión arterial, etc.
• De acuerdo a sus características patológicas y funcionales se las divide en:
A. Dilatadas,
B. Restrictivas e
C. Hipertróficas.
• MIOCARDIOPATIA DILATADA
• El fenómeno fundamental de las miocardiopatías dilatadas es la disminución de la capacidad contráctil del miocardio, lo que lleva a una progresiva dilatación y pérdida de la geometría ventricular.
• Normalmente afecta a ambos ventrículos, pero puede predominar en uno de ellos.
• Esta forma de miocardiopatía probablemente es un estado terminal común a diferentes procesos patológicos, causados por una gran variedad de causas:
• Tóxicas (alcohol, drogas anticancerosas)
• Infecciosas (infecciones virales)
• Metabólicas (hipotiroidismo)
• Parecen actuar no sólo sobre los miocitos, sino también sobre el tejido intersticial.
• En la mayoría de los pacientes con miocardiopatía dilatada no se logra identificar su etiología, postulándose las infecciones virales como el factor etiológico subyacente en muchos de estos pacientes.
• Histológicamente hay:
• Pérdida de la estructura normal de las miofibrillas, con lisis miofibrilar
• Extensas zonas de fibrosis intersticial y perivascular
• Escasos signos de necrosis e inflamación
• Habitualmente existe hiperactividad simpática, mediada por los niveles de noradrelanina circulante, pero con una marcada reducción del número de receptores y de la respuesta a la estimulación β-adrenérgica en el miocardio.
• Manifestaciones clínicas

• Habitualmente se presenta como una Insuficiencia Cardíaca Global, en general de instalación rápida, precedida de un período asintomático que puede ser de varios años de duración, en donde la cardiomegalia radiológica puede ser la única manifestación de la enfermedad.
• Las manifestaciones corresponden a los síntomas clásicos de la insuficiencia cardíaca global: disnea de esfuerzos, ortopnea y disnea nocturna, fatigabilidad, edema de extremidades, etc.
• También pueden presentar lipotimias o síncopes asociados a arritmias ventriculares complejas, situación que es de extrema gravedad y conlleva un muy mal pronóstico
• En el examen físico se aprecia un corazón dilatado, con galope por 3R y frecuentemente un soplo de insuficiencia mitral y tricúspide y los hallazgos congestivos pulmonares y viscerales propios de la insuficiencia cardíaca
• Evolución
• La mayoría de los pacientes tienen un período asintomático de duración variable.
• Una vez iniciados los síntomas de insuficiencia cardíaca congestiva, su evolución es habitualmente progresiva, con una mortalidad de entre 30 y 50% a los 2 años.
• La mortalidad puede ser por insuficiencia cardíaca refractaria o por arritmias ventriculares complejas, las que también pueden provocar muerte súbita en el período asintomático
• MIOCARDIOPATIA HIPERTROFICA
• Se caracteriza por la existencia de una hipertrofia ventricular, sin dilatación de la cavidad, en ausencia de una sobrecarga mecánica
• Habitualmente se presenta como una hipertrofia asimétrica, es decir con un grosor de la pared ventricular no homogéneo, típicamente mayor en el septum interventricular.
• No se conoce la etiología, pero un 50% de los casos son de tipo familiar
• En un 30-40% de los casos existe una obstrucción al vaciamiento del ventrículo izquierdo, que genera un gradiente de presión VI-Ao.
• En esta obstrucción participan varios factores:
1. Hipertrofia septal
2. Movimiento anterior del velo mitral anterior durante el sístole, que se contacta con el septum
3. Aumento de la contractilidad miocárdica con disminución de los volúmenes ventriculares.

• Los dos últimos factores no son fijos, por lo que el grado de obstrucción puede ser variable en el tiempo.
• Este fenómeno explica el nombre de "Miocardiopatía hipertrófica obstructiva" con que también se la conoce.
• Como consecuencia de la hipertrofia se observa una disminución de la distensibilidad, aumento de la presión diastólica ventricular y daño miocárdico isquémico, por la pérdida de la relación entre masa miocárdica y circulación coronaria.
• Manifestaciones Clínicas
• La mayoría de los pacientes tienen un largo período asintomático, siendo la muerte súbita (habitualmente en relación con esfuerzos) la primera manifestación de la enfermedad en un alto porcentaje de los pacientes más jóvenes, con antecedentes familiares positivos
• Los síntomas pueden ser muy variados, dependiendo del factor fisiopatológico predominante:
• Disnea y signos congestivos pulmonares, por hipertensión de auricular izquierda
• Angina, por insuficiencia coronaria secundaria a la hipertrofia
• Fatigabilidad y síncopes, que pueden explicarse por un mecanismo similar al de las estenosis aórticas o por arritmias, las que pueden ser ventriculares o supraventriculares.
• En el examen físico, lo más característico es el hallazgo de una hipertrofia de ventrículo izquierdo de tipo concéntrico, con otros hallazgos que permiten plantear su diagnóstico:
• Pulso carotídeo de ascenso rápido
• Doble latido apexiano
• 4º ruido
• Soplo sistólico de eyección
• Soplo sistólico de regurgitación mitral, ocasional.
• Típicamente, el soplo de eyección aumenta de intensidad con los aumentos del gradiente VI-Ao, tanto por aumento de la contractilidad (ejercicio, β-agonistas) como por disminución del volumen del ventrículo izquierdo
• MIOCARDIOPATIA RESTRICTIVA
• La miocardiopatía restrictiva es una enfermedad poco frecuente, en que predomina la disfunción diastólica, que se caracteriza por disminución de la distensibilidad y dificultad del llene ventricular.

• Como consecuencia de lo anterior se observa un aumento de la presión diastólica ventricular y de la presión auricular media, con disminución del volumen sistólico de eyección y eventualmente del Gasto Cardíaco.
• También existe cierto grado de pérdida de la contractilidad miocárdica
• El ejemplo más típico de este tipo de miocardiopatía es la infiltración miocárdica por amiloide.
• Manifestaciones clínicas
• El cuadro clínico es el de una Insuficiencia cardíaca rápidamente progresiva, rebelde al tratamiento.
• Destaca la mala respuesta al uso de diuréticos, debido a que al disminuir la presión de llenado ventricular se produce una baja importante del volumen de eyección y del gasto cardíaco.
• SINDROME DE WOLFF PARKINSON WHITE
• El síndrome de Wolff Parkinson White (WPW) es una anormalidad cardiaca congénita que consiste en la presencia de un haz anómalo (haz de Kent) que salva el sistema normal de conducción uniendo directamente aurículas y ventrículos.
• Se trata de un síndrome de preexcitación, es decir, de un trastorno en el que los ventrículos se activan, por el nodo auriculoventricular (AV) y además por la vía anómala que conduce con mayor rapidez que el sistema de conducción cardiaco específico.
• Este hecho puede dar lugar a fenómenos de reentradas aurículo-ventriculares y a otras arritmias como fibrilación o flutter auricular, que en algunos casos pueden comprometer la vida del paciente
• El diagnóstico de los pacientes con esta alteración y la identificación de aquéllos con alto riesgo de muerte súbita son importantes
• En estos últimos está indicado el tratamiento definitivo por ablación de la vía accesoria con radiofrecuencia, con excelentes resultados, aunque no exenta de riesgos
• PATOGENIA
• El síndrome de WPW es un problema congénito producido por vías accesorias que conectan aurículas y ventrículos a través del anillo fibroso, y son capaces de preexcitar el miocardio ventricular.
• El tejido que constituye esta vía anómala es habitualmente miocardio normal, ya que embriológicamente la existencia de dicha vía se corresponde con un defecto en el anillo

fibroso que separa la aurícula del ventrículo, permitiendo así una continuidad sin obstáculos
• Cuando el haz anómalo, llamado también haz de Kent, conduce de forma anterógrada, el ventrículo se despolariza a través de la vía y el nodo AV, produciéndose las características alteraciones electrocardiográficas del WPW
• Cuando el haz de Kent no conduce en sentido anterógrado se denomina vía oculta
• Ambos tipos de vías pueden ser causa de taquicardias supraventriculares paroxísticas cuando se establece una reentrada utilizando en un sentido el nodo aurículoventricular y en el contrario la vía anómala
• CLÍNICA
• El síndrome de Wolff-Parkinson-White designa a pacientes que presentan la anormalidad electrocardiográfica característica junto con episodios de taquicardia
• En un estudio poblacional se encontró que aproximadamente un 50% de los sujetos con el diagnóstico electrocardiográfico de WPW habían estado asintomáticos hasta el momento de realizarse el electrocardiograma
• De ellos un 30% presentarán taquicardias en los 10 años siguientes
• La taquicardia más frecuentemente encontrada en pacientes con el síndrome de WPW es la taquicardia paroxística supraventricular.
• Su presentación clínica habitual es la de un episodio de palpitaciones rápidas, de inicio súbito y en general sin relación con el esfuerzo ni otros desencadenantes
• Su duración es variable, de unos minutos a horas
• El mecanismo que más frecuentemente la provoca en estos pacientes es la reentrada ortodrómica
• Se produce un circuito de reentrada en la cual el impulso se conduce de las aurículas a los ventrículos exclusivamente por el nodo AV y sube de los ventrículos a las aurículas por la vía accesoria
• Por este motivo la taquicardia es de QRS estrecho y sin datos de preexcitación y se presenta en el 60% de los casos
• Mucho menos frecuente (1 a 11%) es la reentrada antidrómica
• En este caso el impulso baja por la vía accesoria en este caso y sube de los ventrículos a las aurículas por el nodo AV

• Por ello el electrocardiograma en taquicardia mostrará un QRS ancho, con preexcitación máxima
• La segunda taquicardia en cuanto a frecuencia de presentación es la fibrilación auricular (FA) que se presenta entre un 12 y 35% de los pacientes
• Las vías accesorias y más aún si son múltiples favorecen la fibrilación auricular
• Esta arritmia se puede presentar como una taquicardia de QRS estrecho o de QRS ancho, bien sea por preexcitación (conducción por la vía accesoria) o bien por aberrancia o bloqueo de rama en el haz de His
• La FA conducida a los ventrículos a través de una vía accesoria puede desencadenar, si la respuesta ventricular es rápida, síncope e incluso fibrilación ventricular y muerte súbita
• Un porcentaje no despreciable de pacientes con síndrome de WPW presentan síncope
• Además el síncope puede estar o no en relación con un episodio de taquicardia (por tratarse con frecuencia de pacientes jóvenes, población con una relativamente alta incidencia de síncope vaso-vagal)
• La muerte súbita puede ser también una forma de debut de la enfermedad aunque el riesgo de muerte súbita en pacientes asintomáticos es menor 1/1000
• Se considera que la mayor parte de episodios de muerte súbita en pacientes con WPW está en relación con episodios de FA con conducción al ventrículo por la vía accesoria y posterior degeneración a fibrilación ventricular
• También es mayor el riesgo en pacientes con antecedentes familiares de muerte súbita y con múltiples vías accesorias
• Además estos pacientes tienden a debutar a edades tempranas y con frecuencia presentan síncope o presíncope en su evolución