Clase 10 Lupus Eritematoso Sistemico
-
Upload
renato-soares-de-melo -
Category
Education
-
view
905 -
download
4
Transcript of Clase 10 Lupus Eritematoso Sistemico

LUPUS ERITEMATOSO SISTÉMICO
Dr. Edson Ocampo ClavijoServicio de Reumatología
CNS – Policlínico Irala

• Enfermedad inflamatoria crónica.
• Etiología desconocida. Multifactorial.
• Multisistémica.
• Patogenia autoinmunitaria.
• Evolución con brotes y remisiones.
Lupus Eritematoso Sistémico

• Actividad de la enfermedad.
• Infección.
• Infección + Actividad.
• Toxicidad por drogas.
• Cronicidad.
• Enfermedades inmunológicas asociadas.
Lupus Eritematoso SistémicoMotivos de consulta

e
• Exacerbaciones o flares.
• Actividad crónica constante.
• Enfermedad quiescente.
• Expresión serológica exclusiva.
• Morbilidad por daño orgánico residual.
• Morbilidad por infección / ateroesclerosis.
LES: Enfermedad impredecibleCurso variable

• Afecta a mujeres (90% de los casos) con una relación mujer-hombre: 10-1.
• La edad promedio de diagnóstico se encuentra entre 37 a 50 años de edad, enfatizando que el LES no es necesariamente una enfermedad de mujeres jóvenes.
• El 8 a 15% se manifiesta antes de los 15 o después de los 55 años.
Epidemiología

» Autoinmune
» Genéticos
» Virales
» Ambientales
» Hormonales
Etiopatogenia del LESMultifactorial

• Factores ambientales1. Agentes químicos y fármacos
• Sustancias químicas (hidracinas, aminas aromáticas, silice, molbideno). Sustancias de la dieta (alfalfa, psoralenos, fenilalanina). Fármacos
2. Agentes físicos• Rayos Ultravioleta A y B en la patogenia de las lesiones dermatológicas
y sistémicas del LES.
• Factores infecciosos– Se sugiere que los virus más que las bacterias podrían participar
del algún modo en la patogenia del LES.
• Factores hormonales– Muchas observaciones sugieren que los estrógenos juegan un
rol en la iniciación o perpetaución de la enfermedad.– Aumento de los brotes durante el embarazo y/o luego del
tratamiento con ACO.
Factores etiológicos y genéticos

• En los modelos murinos de lupus, los factores genéticostienen una gran importancia en la predisposición a padecer la enfermedad
• Un estudio genético exhaustivo de familias con variosmiembros afectados con LES, sugiere la existencia de un genprimario autoinmune que se hereda con caracter autosómicorecesivo.
• El riesgo en gemelos monocigotos es de 24 a 58%*
• La asociación más fuerte es con los antígenos de clase II, especialmente con los HLA DRB1.
• Otros genes candidatos con un fuerte enlace a LES: STAT4, ITGAM (población mejicana), IRF5
Factores genéticos
*Borchers AT, et al. Autoimmunuty Reviews 2010;9:277-287

Factores genéticos
• Varios estudios genéticos han encontrado asociación de alelos de HLA clase II con un riesgo incrementado de LES:
– HLA-DRB1*0301: Caucasians, Northern and Western Europeans, Colombians
– HLA-DRB1*1501: Caucasians and Eastern Asians, LatinAmericans
– HLA-DRB1*1503: African Americans– HLA-DRB1*08: Mexican-Americans
Borchers AT, et al. Autoimmunuty Reviews 2010;9:277-287Castaño Rodriguez N, et al. Autoimmunity Reviews 2008;7:322-30Reveille JD, et al. Arthritis & Rheumatism 1998;41:1161-72

Por lo tanto…
– En personas genéticamente predispuestas, paraque ocurra auto-reactividad se requiere unaexposición medioambiental o un cambio en el ambiente interior.
– Eventos infecciosos, exposición a toxinasambientales como el silice o trastornoshormonales; parecerían ser los más reconocidospara el desarrollo de LES.
Etiopatogenia

• Se sugiere entonces los siguientes factores en la patogenia del LES:
1. Una predisposición genética a la exesiva activaciónde los linfocitos B (anormalidad primaria o pordeficiente control de los linfocitos T)
2. Hipergamaglobulinemia con producción de autoanticuerpos, inmunocomplejos y desarrollode la enfermedad.
Hipótesis de patogenia del LES

1. Rash malar2. Rash discoide3. Fotosensibilidad4. Úlceras orales5. Artritis6. Serositis (pleuritis / pericarditis)7. Compromiso renal
Proteinuria > 0,5 gr/24 hs. Cilindros. Eritrocitos dismórficos
8. Compromiso neurológico Psicosis / convulsiones.
9. Compromiso hematológico Anemia / Leucopenia + linfopenia / Trombocitopenia
10. Compromiso inmunológico Anti DNA, Anti Sm, AFL (ACL, IL) VDRL (+)
11. FAN (+)
La presencia de 4 ó más criterios es necesaria para clasificar a un paciente como L.E.S.
Criterios de clasificación del LES

Primera regla
Los criterios de clasificación son útiles para poblaciones de pacientes, y no para el diagnóstico de L.E.S. en el paciente individual

• Aproximadamente 99% de los pacientes con LES tienen un FAN +
• Se observa en 50% de pacientes que presentan otras colagenopatíasdiferentes al LES
• En dadores sanos se observa entre 1 a 25% a los 20 años (titulo de 1/40 o más) y 5 a 45% a partir de los 50 años (titulo de 1/80 o más).
• En pacientes hospitalizados por condiciones no lúpicasestas cifras se duplican.
FAN y LES

Causas de FAN (+)
Enfermedades reumáticas
Lupus Eritematoso
Sistémico.
Artritis Reumatoidea.
Sindrome de Sjogren.
Esclerodactilia.
Vasculitis.
Polimiositis.
Neoplasias
Linfoma.
Leucemia.
Melanoma.
Tumores sólidos.
(Ovario, mama, riñón,
pulmón, etc.).
Misceláneas
Enfermedades
inducidas por drogas.
Infecciones crónicas.
Diabetes tipo 1.
Esclerosis múltiple.
Insuficiencia renal
crónica.
Enfermedades pulmonares
Fibrosis pulmonar
idiopática.
Fibrosis inducida por
asbesto.
Hipertensión pulmonar.
Desórdenes hematológicos
Púrpura trombocitopénica
idiopática.
Anemia hemolítica
autoinmune.
Enfermedades hepáticas
Hepatitis crónica
activa.
Cirrosis biliar
primaria.

Segunda regla
• Todos los pacientes con F.A.N. positivo notienen LES

• Anticuerpos contra el ADN nativo (ácido desoxirribonucleico)– Observados en el 60% de pacientes con lupus
eritematoso sistémico– Altamente específicos para lupus eritematoso
sistémico• Es raro en otras colagenopatías diferentes al LES.• Un solo test tiene baja sensibilidad (20%).• En general se correlaciona con la actividad,
particularmente con Nefritis activa y consumo de complemento.
Anti DNA y LES

Tercera regla
• En un paciente con una sospecha clínica de LES, los anticuerpos ayudan a confirmar el diagnóstico.
• Sin embargo no son útiles para “cazar pacientes”, si la sospecha clínica es baja.

• La anorexia, adelgazamiento, astenia y fiebre son manifestaciones frecuentes de actividad del LES.
• Fiebre, presente en la mitad de los pacientes con LES durante su curso clínico.
• En la exacerbación del LES, fiebre diaria sin escalofríos.
• A veces es el único Sx del LES, debiendo considerarse como causa de FOD.
• En un pte. febril con lupus, sólo debe considerarse que la fiebre es debida al LES, cuando se haya descartado Infección (evaluación clínica cuidadosa, además: análisis de rutina, Rx Tx, HC, Uro).
LESSíntomas constitucionales

• Específicas:– Lupus cutáneo crónico
• Lupus discoide• Lupus profundo
– Lupus cutáneo subagudo• Anular policíclico• Pápulo escamoso
– Lupus cutáneo agudo• Erupción nasomalar en alas de mariposa
• Inespecíficas:– Fotosensibilidad – Alopecía – Raynaud – Livedo reticularis - Vasculitis
cutánea – Lesiones bullosas – Lesiones ungueales – Úlceras mucosas.
LESLesiones cutáneomucosas

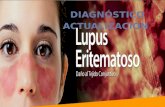
RASH MALAR

ÚLCERAS MUCOSAS (criterio diagnóstico)
• Las más ftes son las úlceras orales localizadas en paladar duro.
• Son superficiales de fondo eritematoso.
• Suelen ser asintomáticas y aparecer durante los brotes de actividad
LES: Lesiones No específicas

• Artromialgias
• Artritis No erosiva
• Artropatía crónica de Jaccoud
• Tenosinovitis
• Rotura Tendinosa
• Osteonecrosis
• Miositis
• Fibromialgia
• Nódulos Subcutáneos
LES
Compromiso musculoesquelético

Artropatía de Jaccoud

• Pericarditis
• Miocarditis
• Endocarditis de Libman Sacks
• Prolapso mitral
• Arritmias con bloqueo A-V
• Vasculitis
• HTA – Arterioesclerosis coronaria – toxicidadfarmacológica
LES
Compromiso cardiovascular

• Pleuritis / Derrame pleural (15 a 50%)
• Neumonitis lúpica aguda (1 a 4%)
• Hemorragia alveolar (raro)
• Neumonitis lúpica crónica (10 a 20%)
• Hipertensión pulmonar (5 a 15%)
LES
Manifestaciones pleuropulmonares

– Complicación poco frecuente, de elevada mortalidad.– Aparece en ptes con manifestaciones lúpicas extrapulmonares activas
y altos títulos de anticuerpos anti DNA nativo.– Clínica: fiebre, tos, disnea y espectoración hemoptoica.– Progresa rápidamente con: taquipnea, hipoxemia, taquicardia, distréss
respiratorio y hemoptisis con descenso brusco del hematocrito.– Rx: Infiltrados pulmonares bilaterales, a veces alveolares y basales.– BAL: macrofagos cargados de hemosiderina orientan al Dx.– Dx: Cuadro clínico, anemia aguda y alteración en la DLCO.– Puede tener una elevada mortalidad, por lo que el tto debe ser precoz
y agresivo.
Hemorragia alveolar

• El compromiso renal es una de la principales causas de morbimortalidad del LES.
• Se observa entre el 25 y 50% de los pacientes, y hasta un 70 a 80% de los niños con LES.
• El daño glomerular es el más significativo, aunque pueden afectarse todas las estructuras.
• No siempre hay correlación entre las alteraciones del sedimento urinario y el grado de lesión renal.
• La confirmación de un Dx de NL en pacientes con un cuadro renal no claro es por biopsia renal.
LES
Manifestaciones renales

• Tipo 1: GNF. Cambios Mínimos
• Tipo 2: GNF. Mesangial“a” y “b”
• Tipo 3: GNF. ProliferativaFocal
• Tipo 4: GNF. ProliferativaDifusa
• Tipo 5: GNF. Membranosa
• Tipo 6: GNF. Esclerosante (¿existe?)
Clasificación histopatológica de la NL

• ACTIVIDAD: CRONICIDAD:• Glomérulos:• Hipercelularidad Glomeruloesclerosis• Necrosis fibrinoide/cariorrexis ** Semilunas fibrosas• Semilunas epiteliales ** Fibrosis Intersticial• Trombos hialinos Atrofia tubular• Asas de alambre• Infiltrados leucocitarios
• Túbulos - Intersiticio• Infiltrado de cel. MN
Puntuación: 0 - 3 en cada apartado Máxima ACTIVIDAD: 24**: Duplican el valor Máxima CRONICIDAD: 12
NL

NL: Tratamiento
• La tipo 1 NO SE TRATA.
• La tipo 2 SOLO CON ENALAPRIL, LOSARTÁN O ENALAPRIL + LOSARTÁN
• Las tipo 3,4 SE TRATAN FEROZMENTE
• La tipo 5 SE TRATA SEGÚN EL SUBTIPO
• La tipo 6... Se llegó muy tarde.

• Convulsiones
• Manifestaciones difusas• Disfunción cognitiva
• Sidrome orgánico cerebral
• Psicosis / Neurosis
• Manifestaciones focales• ACV – Mielitis transversa
• Pares craneales
• Movimientos anormales
• Neuropatías periféricas
LES
Manifestaciones Neuropsiquiátricas

• ANEMIA – Manifestación más común de la enfermedad (80%) – Generalmente estos pacientes presenta test de Coombs (+) sin evidencia
clínica de hemólisis.– La A. Hemolítica es una seria complicación del LES (10%), con reticulocitosis,
Coombs D (+), ↑ LDH, ↓ haptoglobina.
• LEUCOPENIA– Ocurre en casi la mitad de los ptes con LES. (< 4000).– Gralmente moderada. No tiene trascendencia clínica.– En ptes con GB <1000, pensar en toxicidad por drogas.– La leucocitosis en el LES = Infección o ↑ dosis de GC.– La Linfopenia se observa también en periodos de actividad del LES (<1500)
• TROMBOCITOPENIA– Se observa hasta un 25-30% de los ptes.– Coincide con una exacerbación de la enfermedad.– Puede ser la 1ra manif de la enfermedad, incluso anteceder por años a otras
manifestaciones.– La mayoría de los pacientes tienen un Sindrome de Evans.
LES
Manifestaciones hematológicas

Confirmados• Procainamida• Hidralazina• Isoniacida• Alfametildopa• clorpropamida
Probables• Beta bloqueantes• D-penicilamina• Hidantoinas• Quinidina• Leflunomida• Etanercept• Inflximab• Propiltiuracilo• Carbamazepina• Trimatadiona
LUPUS Inducido por drgas

• Infertilidad (drogas)
• Abortos
• Muertes fetales
• Prematuridad
• Exacervación posible del LES
• Alteraciones placentarias
LES y Embarazo

• Marcadores de actividad• Sedimento urinario
• Anticuerpos anti DNA dc / C3 y C4
• Marcadores predictivos• Anticuerpos anti Ro
• AFL: IL / ACL IgG, IgM
Paciente lúpica que desee embarazarseo embarazada solicitar:

• No deben indicarse los anticonceptivos orales y Si los de metodos de barrera
• Se desaconseja la gestación durante el periodo activo de la enfermedad : PLANIFICAR EL EMBARAZO!
• Si LES + SAF : AAS 100mg/dia• Si LES + SAF con antecedente de trombosis, se
suspenderá la anticoagulacion oral y se pasara a heparina• Corticoide de elección: prednisona (no pasa al feto en
forma activa)• Dexa y betametasona son útiles para la miocarditis fetal y
para acelerar la maduración fetal.• Contraindicado: ciclofosfamida (muy teratogenica!!!),
azatiprina
LES y Embarazo


Tratamiento del Lupus EritematosoSistémico

• AINES
• Antimaláricos
• Corticoides
• Drogas inmunosupresoras: azatioprina, ciclofosfamida, metotrexato, ciclosporina, micofenolato mofetil
• Dapsona, talidomida, retinoides
• Plasmaferesis
• Inmunoglobulina endovenosa
Tratamiento: Medicación

En la decisión terapéutica es necesario distinguir varias formas clínicas de la enfermedad:
1. Formas leves o mínimas
2. Formas severas (comprometen la vida)
3. Estadío final de la Nefropatía Lúpica
LES: Tratamiento

• Fiebre.
• Fatiga.
• Artritis.
• Pleuritis o derrame pleural mínimo.
• Pericarditis leve.
• Rash cutáneo.
• Fenómeno de Raynaud.
Manifestaciones menores

Tratamiento conservador:
• AINEs.
• Antipalúdicos: Cloroquina o Hidroxicloroquina
• Eventualmente corticoides a bajas dosis (<10mg/dia)
↓
NUNCA SUPRIMA LA ENFERMEDAD LEVE CON GRANDES DOSIS DE CORTICOIDES
Tratamiento de las formas mínimas

• Anemia Hemolítica Coombs positiva.
• Purpura Trombocitopénica Autoinmune.
• Compromiso pleural o pericárdico masivo.
• Daño renal significativo.
• Compromiso del SNC.
• Miocarditis.
• Compromiso pulmonar.
• Vasculitis sistémica.
Manifestaciones mayores(amenazan la vida)

• Tratamiento vigoroso: corticoides a dosis altas
(1 a 2mg/kg/día) por periodos prolongados.
• Si compromete órganos vitales se plantea la terapia corticoidea en pulsos endovenosos(metilprednisolona 1gr/día por 3 días)
• Inmunosupresores: azatioprina y ciclofosfamida.
• La ciclofosfamida puede administrarse en pulsos
endovenosos.
Tratamiento de las formas severas

• Compromiso renal: GNF proliferativa activa / GNF rápidamente progresiva
• Compromiso del SNC: convulsiones / psicosis o coma• Compromiso seroso severo pleural o pericardico• Miocarditis• Vasculitis sistémica• Compromiso pulmonar: infiltrados parequimatosos• Púrpura trombocitopenica• Anemia hemolítica• Síntomas sistémicos o fiebre no controlable
LESCondiciones clínicas en las que esta indicada el uso de
corticoides y/o inmunosupresores en pulsos EV

• IRC• Pocos sintomas multisistemicos• Anormalidades serológicas disminuidas o ausentes• Hipertensión arterial severa• Insuficiencia cardiaca congestiva• Biopsia renal: hialinización glomerular, patología
vascular, necrosis fibrinoide, inflamación intersticial
Estadío final de Nefropatía Lúpica

La terapia tradicional es inefectiva y lleva a un incremento de la iatrogénia Reducción de corticoides e inmunosupresores
Hemodialisis
Nefrectomía bilateral
Trasplante renal
LESTratamiento del estadío final de la Nefropatía Lúpica

Caso clínico
• Se observa a una mujer de 36 años con artritis que lleva 6
meses de duración. También dice tener cierta fatiga y
erupción cutánea fotosensitiva.
• La revisión de los sistemas señala:
– Pérdida irregular del cabello hace 4 meses que volvió a crecer.
– Úlceras en la boca cada 4 a 6 semanas.
– Raynaud.
– Dolor con sinovitis leve sobre las MCF e IFP.

Caso clínico
• Erupción en la cara, piernas y tronco.
• Ulceras bucales.
• Hgb = 12.1; velocidad de sedimentación eritrocitaria = 33
• Urea y Creatinina sérica: normal.
• Análisis de orina = cilindros eritrocitarios++.
• FAN = titulación 1:640
• Anti ADN = 1:1280
• C3 y C4 = bajos

Caso final: Integración
• ¿Diagnóstico?
• ¿Enfermedad Activa?
• ¿Tipo de manifestaciones?
• ¿Tratamiento?

Caso final: Integración
• Con esta historia clínica, ¿qué es lo más
importante que debe hacer ahora?
A. Comenzar a administrar un AINE para el dolor de las
articulaciones.
B. Comenzar a administrar hidroxicloroquina para tratar
la erupción y prevenir la pleuresía recurrente.
C. Evaluar a fondo su estado renal e iniciar la terapia
adecuada.
D. Comenzar a administrar prednisona a una dosis de 80
mg/día.

Caso final: Integración
• Con esta historia clínica, ¿qué es lo más
importante que debe hacer ahora?
A. Comenzar a administrar un AINE para el dolor de las
articulaciones.
B. Comenzar a administrar hidroxicloroquina para tratar
la erupción y prevenir la pleuresía recurrente.
C. Evaluar a fondo su estado renal e iniciar la terapia
adecuada.
D. Comenzar a administrar prednisona a una dosis de 80
mg/día.

Gracias!!