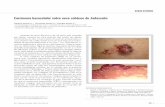
Tratamiento con HeberFERON® del carcinoma basocelular en ...
Carcinoma Basocelular y Carcinoma Epidermoide
-
Upload
analu-velasco-n -
Category
Documents
-
view
208 -
download
9
Transcript of Carcinoma Basocelular y Carcinoma Epidermoide

CARCINOMA BASOCELULAR Y CARCINOMA EPIDERMOIDE
Herrera Rubio Johanna

CARCINOMA BASOCELULAR: DEFINICIÓN
Tumor maligno de invasión local y crecimiento lento, que rara vez produce metástasis cuyo origen son las células epidérmicas de los folículos
pilosos o las células basales de la epidermis.

CARCINOMA BASOCELULAR: EPIDEMIOLOGÍA
Tumor maligno de piel más frecuente. 70% de CCNM
25% de todos los tumores en EEUU
Sexo masculino 2:1 (motivos ocupacionales)
Edad media de afectación: 60 – 70 años
Sin embargo: <40 años (más agresivo)
Raza: BLANCA
Ubicación geográfica cercana al Ecuador.
Localización típica: áreas expuestas a la luz solar.
Cara (región nasal (20%), surcos nasogenianos, frontal, periorbitaria y auricular, nuca) y cuello: 80%
Hombros, pecho, espalda: 15 %
ABERRANTES: CBC que aparecen en sitios poco frecuentes:
Escroto Vulva Periné Pezones Axilas Periungueales
Tres veces más riesgo de melanoma.

CARCINOMA BASOCELULAR: FISIOPATOLOGÍA: FACTORES PREDISPONENTES
Raza blanca, cabello rubio o rojo, ojos azules o verdes.
Fototipos I - II
Exposición solar excesiva en forma crónica (INTENSIDAD/ duración) o en la infancia y adolescencia.
Sexo masculino
Exposición a radiaciones ionizantes ( rayos X, radio)
Radioterapia para acné 20 – 30 años
CBC Exposición a arsénico
inorgánico
Genodermatosis: Xeroderma Pigmentoso, Síndrome Basocelular
Nevoide (de Gorlin Goltz)
Síndrome de Bazex Nevus Sebáceo de
Jadassohn Nevus Organoide Albinismo
Lesiones previas: Cicatrices por
quemaduras Cicatrices de varicela Zonas de vacunación Tatuajes Herida por arma de
fuego
Manchas en vino de oporto
Pólipos fibroepiteliales Lentigos solares Siringomas
Lesiones solares desde la infancia:
Efélide Nevus melanocítico Léntigos actínicos
Historia personal o familiar de cáncer de piel.
Inmunosupresión: Trasplante renal: riesgo
10 veces mayor SIDA Ciclosporina
Cigarrillos ¿?

CARCINOMA BASOCELULAR: FISIOPATOLOGÍA
INICIADOR TUMORAL EN
MATERIAL GENÓMICO
INACTIVACIÓN DE GENES DE SUPRESIÓN
TUMORAL: PTCH1 Y P53
ACTIVACIÓN DE PROTO
ONCOGENES DE LA FAMILIA DE ras.
INMUNOSUPRESIÓN: IL-4, IL -10,
ERO’s
MENOR ELIMINACIÓN DE
CÉLULAS TUMORALES

FORMAS CLÍNICAS DE CBC: Basaliomas
planos: Superficial
eritematoide Pagetoide Esclerodermiforme
Basaliomas perlados: 95% Simples
Ulcerados Cicatrizales Ulcerovegetantes Infiltrantes.
Tumor fibroepitelial de Pinkus
CBC pigmentados*

BASALIOMAS PLANOS
• Carece de irregularidades en su superficie (excepto: mínimas elevaciones del contorno, algunas escamas, erosiones o costras)
• Aspecto eritematoso y aterciopelado.
Superficial eritematoide:
• Tonalidad grisácea y posee erosiones y abundantes escamo – costras.Pagetoide:
• Pequeña placa casi nunca ulcerada, de aspecto y consistencia esclerosa, dura y de color blanco - amarillento.
Esclerodermiforme o
morfeiforme:

BASALIOMAS PERLADOS
Simples:
Elevaciones neoplásicas translúcidas o congestivas,
surcadas por telangiectasias. (perlas).
Pueden confluir.
Asintomáticos
Ulcerados: A medida que crece la lesión:
Necrobiosis ulceración
Cubierto de una costra
serohemática de
sangramiento fácil
Borde de aspecto
enrollado .
ULCUS RODENS
Cuando la ulceración es masiva y precoz.
Úlcera de Jacobi
Úlcera serpiginosa y penetrante,
Poco frecuente
Extraordinariamente agresivo y peligroso (sobretodo en cantus
interno)
Crecimiento lento
Alcanza gran tamaño
Infiltra y erosiona haciéndose mutilante.
Generalmente resulta de un CBC no tratado.

BASALIOMAS PERLADOS
Cicatrizales:
Mecanismos defensivos del estroma: los CB tienden a cicatrizar.
Predominio de úlcera/cicatriz: úlcero – cicatrizales
Predominio cicatriz/úlcera: cicatrizales.
Ulcerovegetantes Aspecto papilomatoso, rojizo, sangrante, al menor roce acaban ulcerándose.
Infiltrantes o terebrantes:
El peor pronóstico.
Localizados en planos de soldadura embrionaria donde penetran con mayor facilidad alrededor de los
vasos y los nervios.

FIBROEPITELIOMA DE PINKUS
Uno o varios tumores planos o sobreelevados del color de la piel ( a veces eritematosos) y duros.
Rpta. Considerable del tejido conectivo fibroblástico alrededor del parénquima del CBC. Pronóstico mucho más favorable que en otras formas de CBC.
Puede aparecer en unión a CBC superficial.
Se ubica en la parte inferior del tronco (hipogastrio), región lumbosacra, ingles y cara interna de los muslos.
Algunos autores: planta de los pies.

CBC PIGMENTADO
Pigmentación marrón o negra, generalmente moteada (melanina)
Frecuentes en personas asiáticas o latinoamericanas
Pigmentación puede estar presente en formas planas y perladas simples.
Dx. diferencial: melanoma.

SÍNDROME DE CARCINOMA BASOCELULAR NEVOIDE DE GORLIN Rara.Herencia
autosómica dominante. Mutación en brazo largo de cromosoma 9.
Diminutas tumoraciones, muy numerosas, precoces, rosadas o amarillo parduzcas, distribuidas sin orden. Sobre todo: Cara y tronco.
Otras
manifestaciones cutáneas:
Depresiones puntiformes palmoplantares.
Fibromas Quistes Lipomas Nevus
melanocíticos.
Sistémicas: Fibromas ováricos Alteraciones
neuropsíquicas (calcificaciones de la duramadre, retraso mental)
Alteraciones óseas (quistes maxilares, odontogénicos, malformaciones
costales, espina bífida, cifoescoliosis)
Facies: Protrusión
frontoparietal Pliegues
supraorbitarios muy acentuados
Hipertelorismo Raíz nasal ancha y
deprimida.
Tríada: Desarrollo en edades
tempranas de múltiples CBC.
Presencia de “pits” o “pozitos” a nivel palmoplantar.
Queratoquistes maxilares odontogénicos.

CLASIFICACIÓN HISTOLÓGICA:• Variante más frecuente. • Islotes sólidos de células basalioides con agrupamiento periférico y
disposición al azar de las células centrales.
CB sólido o nodular:
• Similar a sólido, menor tamaño de los nidos celulares.CB micronodular:
• Degeneración celular de las células centrales: espacios quísticos.CB quístico:
• Múltiples pequeños islotes de células basalioides unidas a la porición inferior de la superfcie de la epidermis, confinadas a la dermis papilar.
CB multifocal o superficial:
• Contiene melanina.CB pigmentado:
• Bandas finas de células basalioides en un patrón reticular, con abundante mucina estromal.CB adenoide:
• Cordones o nidos alargados de células basalioides entre las bandas de colágeno dérmico.CB infiltrativo:
• Bandas elongadas y estrechas y pequeños islotes de células neoplásicas embebidas en un estroma fibroso denso.
CB morfeiforme o esclerosante:
• Difrenciación escamosa y queratinización de los centros de los islotes.CB queratósico:
• Diferenciación folicular.CB folicular:
• Nidos y bandas de células que maduran dando células más grandes y pálidas.CB metatípico:

CARCINOMA BASOCELULAR: PRONÓSTICO: RECIDIVAS
Regiones anatómicas según el riesgo de recidiva:
H: Regiones
temporales Pirámide nasal Áreas paranasales Regiones
perioculares Región peribucal Regiones pre y
retroauriculares
M: Regiones
genianas y frontal de cara,
Cuello Cuero cabelludo
L: Tronco
Extremidades
Primeros 3 años tras el tratamiento. (… 10 años)
1. Cirugía de Mohs.2. Cirugía convencional3. Radioterapia4. Electrocoagulación.
Factores que incrementan el riesgo de recidiva:
Localización: Cuero cabelludo Pabellón auricular Ojos Nariz Boca Vestíbulo nasal Recto
Factores histológicos.
Subtipo: Morfeiforme, Infiltrativo,
Micronodular. Pleomorfismo
nuclear Ausencia de una
empalizada periférica bien definida
Diferenciación escamosa
Tamaño: > 2 cm Profundidad de la lesión
Grasa Músculo Hueso
Invasión perineural
Tratamientos previos inadecuados o insuficientes
Edad del paciente: < 35 años
Sexo: Masculino Albinismo

CARCINOMA BASOCELULAR: PRONÓSTICO: METÁSTASIS
MUY RARA
Tiempo tumor primario – metástasis: 9 – 11 años.
Tumores primarios tratados con radioterapia.
45 y 59 años de edad
Hombre:mujer: 2:1 - 12:1.
Vías de diseminación: hematógena y la linfática.
Primeros lugares de metástasis:
ganglios linfáticos (70%)
pulmón (30%) huesos (20%) hígado (18%)
Más propensión: Gran tamaño Larga duración Ulcerado Cara, región auricular
(85%)
Tiempo de supervivencia: 8 – 10 meses.

CARCINOMA BASOCELULAR: TRATAMIENTO
• Técnica estándar• Permite estudiar en su totalidad la pieza operatoria (identificación del tumor,
valoración del pronóstico)• Cierre: directo por planos, colgajos, injertos de piel.• Márgenes: 2 – 5 mm primarios , 5 – 10 mm recurrentes• Recidiva: Margen lateral: 17 % , Margen profundo: 33%
Cirugía convencional
• Permite la visualización inmediata de los bordes tumorales y, la extirpación completa de la lesión.
• Fases:• Extirpación de la lesión con delimitación directa visual de los bordes.• Estudio inmediato de la pieza: técnicas de congelación, con el fin de observar si los
bordes se encuentran libres o no.• Con la seguridad de que hay “bordes libres”, se procede a la reconstrucción del
defecto resultante, mediante cierre directo, plastias o colgajos locales.• Máxima seguridad oncológica con mínima deformidad funcional y estética.
Cirugía de Mohs o Microcirugía de Mohs
• Bajo anestesia local. • Cureta esférica + bisturí eléctrico: tejido tumoral más friable que el tejido normal.• Electrocoagulación: hemostasia y eliminación de tejido tumoral más profundo o
períférico• Debe realizarse al menos 3 veces consecutivas.• Resulta exitoso en el caso de CBC pequeños y en localizaciones de bajo riesgo• Ventajas: fácil, rápida, económica• Desventajas: Cicatrices inestéticas, hipopigmentadas o hipertróficas (en zonas
queloideas); no se puede estudiar el tumor post tratamiento (biopsia previa); no se pueden evaluar márgenes de seguridad periféricos y profundos.
Curetaje y electrocirugía

CARCINOMA BASOCELULAR: TRATAMIENTO
• Primera elección, alternativa o adyuvante de otros tratamientos. • Congelar aplicando nitrógeno líquido a – 195°C ( T T - 40 – -60°C) tanto el tumor
como la piel que lo rodea.• No hay límite de edad: pacientes ancianos y debilitados. • Ventajas: se puede realizar en un consultorio, fácil, rápida, económica. Generalmente
el resultado cosmético es muy aceptable.• Desventajas: Debe ser utilizada por dermatólogos expertos, es dolorosa, produce
intenso edema y ampollas. A veces: cicatrices inestéticas, hipopigmentadas o hipertróficas.
Criocirugía
• Primera opción o adyuvante.• Pacientes ancianos, debilitados, con anticoagulación, que reciben múltiple medicación.• Lesiones pequeñas o medianas en labios, párpados, orejas, nariz.• Grandes tumores infiltrantes, con invasión perineural, resección incompleta (márgenes
postquirúrgicos positivos) y en tumores recurrentes. • Contraindicado en: tumores esclerodermiformes e infiltrantes. (los márgenes son
difíciles de delimitar).• Riesgo de: radiodermitis agudas radiodermitis crónicas neoplasias malignas
nuevas.• Riesgo de necrosis ósea o cartilaginosa al tratar tumores en nariz, pabellón auricular,
cuero cabelludo.
Radioterapia
• Fácil acceso directo del agente quimioterápico a las células neoplásicas. • Falta de penetración a niveles profundos: CBC superficiales.• Eliminación de la barrera epidérmica con curetaje, o criocirugía mejora resultados.• Inyección intralesional.• Puede producir grandes quemaduras, dolorosas.
Quimioterapia tópica: 5- flurouracilo

CARCINOMA BASOCELULAR: TRATAMIENTO
• CBC de gran tamaño o múltiples CBC de bajo riesgo • CBC superficiales.• Limitada profundidad:: cicatriz estética, no se eliminan lesiones más profundas.
Sobre todo en zonas pilosas.
Láser de dióxido de carbono
• Administración de una sustancia fotosensibilizante por vía tópica o sistémica, que se absorbe selectivamente por las células tumorales: 5 – delta – ALA al 20% , Aminolevulinato de metilo.
• 3 -4 horas después: Exposición a una luz de 585 – 720 mn y oxígeno durante 9 – 15 min producción de ERO’S destrucción de células neoplásicas respetando las normales.
• Indicado en CB superficiales y múltiples.• Indicado en CB nodulares en áreas de bajo riesgo.
Terapia fotodinámica
• Actúa como inmunomodulador, estimulando en el lugar de la aplicación la producción de IFN alfa, TNF alfa e IL -12 .
• 1 aplicación diaria, 5 días a la semana, 6 semanas.• CBC superficiales y nodulares pequeños, menores de 2 cm, en áreas de bajo
riesgo y en adultos inmunocompetentes.
Modificadores de la respuesta biológica: Imiquimod: imidazoquinolina.

CARCINOMA BASOCELULAR: TRATAMIENTO
CB de bajo riesgo• < 2 cm• Primitivo• Mínima invasión• Bien diferenciado• Bien circunscrito• Sin invasión
perineural.
CB de alto riesgo:• > 2 cm• Centrofacial y p.
auricular• Poco circunscrito• Invasión profunda• Inmunosupresión• Sobre cicatriz
• Cirugía convencional:
• E/C• Crioterapia• Rx. • Quimioterapia tópica
Infiltrativo recurrente
• Cirugía convencional:• Mohs• Rx.
Mohs
Invasión perineural
Mohs o escisión +Rx.

CARCINOMA EPIDERMOIDE: DEFINICIÓN
Tumor cutáneo maligno originado de los queratinocitos de la capa
espinosa que afecta a la piel y a las mucosas de zonas, generalmente
fotoexpuestas, en personas mayores de 50 años con
antecedentes de exposición solar crónica.

CARCINOMA EPIDERMOIDE: EPIDEMIOLOGÍA Últimos 30 años: incremento en la incidencia de CE a
nivel mundial.
Segundo tumor cutáneo más frecuente.
Hombre mujer: 2:1
Raza blanca.
Factores geográficos: mayor prevalencia en países cercanos al Ecuador. Por cada 10° de disminución de latitud, la incidencia se duplica.
Exposición solar excesiva en forma crónica (DURACIÓN/ intensidad) : UVB.

CARCINOMA EPIDERMOIDE: FISIOPATOLOGÍA
Radiación UVB
Mutación en gen supresor de P53
Incapacidad para reparar
ADN y replicarse
adecuadamente.
Acumulación de daño: transformación
neoplásica.
Disminución del
número de células de Langerhan
s en la piel.
Modificación de capacidad de presentación antigénica.
Facilitación de colonización por
VPH
Acción de proteínas E6 y
E7: inactivación del control de la fase G1 del ciclo
celular.
Mutaciones en RAS
Supervivencia celular
alteradaDetención
de apoptosis en células neoplásica
s o dañadas.
Cicatrices, úlceras crónicas, fístulas crónicas,
osteomielitis, tuberculosis
cutánea
Factores de crecimiento y
reparación celular
diferenciación celular
alterada.

CARCINOMA EPIDERMOIDE: CUADRO CLÍNICO
Tumoración indurada e hiperqueratósica sobre una piel con: signos de fotoenvejecimiento Múltiples queratosis actínicas
Localización más frecuente: Cabeza y cuello

CARCINOMA EPIDERMOIDE: CUADRO CLÍNICO
Intraepidérmicos Eritroplasia de Queyrat Eritroplasia de Bowen
Invasivos localizados: Cuerno cutáneo Cupuliforme Verrugoso Ulcerado Ulcerovegetante
Penetrantes y destructivos

CE INTRAEPIDÉRMICO: ENFERMEDAD DE BOWEN
Lesiones maculopapulosas rojizas o parduzcas, que confluyen, formando una placa bien delimitada, de borde irregular, con superficie descamativa, a veces con escamocostra blancoamarillenta muy evidente.
Adultos ancianos Áreas fotoexpuestas, piernas, tronco,
palmas y plantas, margen de párpados y uñas.
3 – 8 %: CE invasor tras muchos años de evolución.

CE INTRAEPIDÉRMICO: ERITROPLASIA DE QUEYRAT
CE localizado en mucosas, generalmente, área genital.
CE in situ , aparece como una mácula de color rojo intenso, brillante y bien delimitada.
Varones 30 – 70 años. Glande, surco
balanoprepucial o cara interna del prepucio.
Asintomático. Factores etiológicos:
VPH 16, 18, 31, 33 Mala higiene Herpes genital Traumatismos Calor
Fricción
Dx. Diferencial: Balanitis de Zoom Psoriasis Enfermedad de Paget
extramamaria Liquen Plano Exantema fijo

CE INVASIVO LOCALIZADO: CUERNO CUTÁNEO Tumoración con caparazón queratósico muy evidente, que al retirarlo deja una
superficie ulcerada, papilomatosa, sangrante. Cara, pabellón auricular, dorso de las manos, antebrazos y labio inferior.

CE INVASIVO LOCALIZADO: CUPULIFORMETumor redondeado, rojizo, ulcerado, muchas veces con costra serohemática en su superficie.

CE INVASIVO LOCALIZADO: ULCERADO Ulceración crateriforme, con bordes gruesos, bien
delimitados, dura, rojiza y con base infiltrada.

CE INVASIVO LOCALIZADO: ULCEROVEGETANTE Lesiones exofíticas, carnosas, sangrantes y frecuentemente
sobreinfectadas, que dejadas a su evolución natural llegan a alcanzar grandes tamaños.
Sobre cicatrices, quemaduras, úlceras crónicas.

CE INVASIVO: VERRUCOSO CE de aspecto exofítico, verrucoso. Varones de edad mediana. Carcinoma cuniculatum:
Planta del pie o entre los dedos Numerosos orificios a modo de túneles:
semejante a madriguera.
Dx. diferencial: Verrugas vulgares gigantes Pioderma vegetante Papilomatosis linfocítica cutánea

CE INVASIVO: VERRUCOSO Carcinoma verrucoso
anogenital o condilomatosis gigante de Buschkloewenstein: Glande, prepucio de varones no
circuncidados, escroto, recto,
glúteos, zona perianal, vulva, vagina.
Verrucosas, papilomatosas que llegan a alcanzar gran tamaño.
Recidivan con frecuencia.

CE INVASIVO: VERRUCOSO Carcinoma verrucoso oral o
papilomatosis oral florida: Mucosa gingival, lengua,
paladar o labios. Laringe, esófago y fosas nasales.
Elevaciones vegetantes, rosadas o blancoamarillentas.
Ancianos.

CE PENETRANTE Y DESTRUCTOR
Resultado de la evolución natural de cualquiera de los CE anteriormente descritos.
Destrucción local importante que se extiende a zonas vecinas al tumor, en profundidad hasta llegar a: Músculo Cartílago Hueso
Posibilidad de dar metástasis ganglionares. (CE de mucosas)

HISTOLOGÍA DEL CE Los queratinocitos se diferencian hacia la queratinización con la
aparición de: Globos córneos Disqueratosis celular

CLASIFICACIÓN DE BRODERS: SEGÚN SU DIFERENCIACIÓN
I: Cuando las células diferenciadas > 75%II: Cuando las células diferenciadas > 50%III: Cuando las células diferenciadas > 25%IV: Cuando las células diferenciadas < 25%
II – IV: ALTO RIESGO

CARCINOMA EPIDERMOIDE: PRONÓSTICO Presentan gran
capacidad infiltrante.
La metástasis NO ES RARA: vía linfática, vía hemática. (MENOS FAVORABLE QUE CBC)
Factores de mal pronóstico: Tamaño > 2 cm Localización cefálica
(labio inferior y zona auricular)
Existencia de recidivas previas
Inmunosupresión CE sobre úlceras o
cicatrices, radiodermitis o procesos inflamatorios crónicos.
Factores histológicos: Grado de diferenciación Profundidad de invasión Progresión perineural Invasión vascular y
linfática.

MÉTODOS CON CONTROL HISTOLÓGICO DE LOS MÁRGENES: Cirugía convencional
Técnica de elección en la mayoría de casos de CE: ENFERMEDAD DE BOWEN, CARCINOMA CUNICULATUM
Resección incompleta de CC: aceleración del crecimiento del tumor residual.
Permite la extirpación de la totalidad del tumor.
Posibilita el estudio histológico.
CE invasivos: hasta hipodermis, margen lateral al menos a 6 mm
Metástasis ganglionares:
Tratamiento precoz con cirugía radical y radioterapia.
Reconstrucción del defecto quirúrigco: Cierre primario, injerto, colgajo (mayor riesgo)
Cirugía micrográfica de Mohs:
CE recidivantes (1ª elección)
CE localizados en áreas que precisan conservar el tejido sano (párpados, nariz, labios, pabellones auriculares y genitales, dedos)
CE > 2 cm y profundos
Inmunnodeprimidos
CE sobre cicatrices, úlceras y osteomielitis
CE con invasión perineural
CE verrucosos plantares y genitales.
Desventajas: altos costos el consumo de
tiempo equipos
especializados (unidad de cirugía micrográfica de Mohs)
personal entrenado técnica quirúrgica y en la lectura de histopatología.
CARCINOMA EPIDERMOIDE: TRATAMIENTO

CARCINOMA EPIDERMOIDE: TRATAMIENTOMÉTODOS SIN CONTROL HISTOLÓGICO DE LOS MÁRGENES: Láser CO2:
Eritroplasia de Queyrat. Enfermedad de Bowen CE intraepitelial vulvar.
Radioterapia: Contraindicación:
NUNCA COMO MONOTERAPIA METÁSTASIS LINFÁTICAS Y TRANSFORMACIÓN ANAPLÁSICA. (Fund. CE verrucosos y xeroderma pigmentoso)
CEC que comprometen hueso, en principio no se deben irradiar, porque la posibilidad de curación es mínima y la posibilidad de osteonecrosis es alta.
Indicación terapéutica: Tumores avanzados en los cuales la morbilidad quirúrgica es
inaceptable. Invasión a parótida Compromiso ganglionar metastásico Casos de bordes comprometidos en los cuales no es posible reintervenir
al paciente.

CARCINOMA EPIDERMOIDE: TRATAMIENTO
Electrocirugía: Lesiones de pequeño tamaño
(menos de 1 cm) y superficiales. Contraindicada: zonas pilosas
extensión en profundidad a las zonas foliculares resección incompleta.
Crioterapia: Ancianos de alto riesgo quirúrgico
(marcapasos)y anticoagulados. Carcinomas in situ. Contraindicado en :
Cuero cabelludo: Muy vascularizado, (dificilmente < 50°C)
Miembros inferiores: mala cicatrización.
Modificadores de la respuesta biológica: Interferón intralesional carcinomas
in situ. Imiquimod: carcinomas in situ.
Quimioterapia tópica: 5 – fluorouracilo carcinoma in situ y superficiales.
Retinoides orales: CE avanzado / Prevención en xeroderma pigmentosum
Quimioterapia sistémica: metástasis inoperables.
Terapia fotodinámica: Impide estudio histológico Posibilidad de fototoxicidad por
retención de fotosensibilizantes. Indicaciones:
Cuando cirugía o radioterapia están contraindicadas
Queratosis solares (actínicas) CE superficiales de pequeño
tamaño (< 1 cm, < 2 mm de espesor)
Previo curetaje de la lesión.