monicuxa.files.wordpress.com€¦ · Web viewLos pares Raquídeos: son cada uno de los 31 pares...
Transcript of monicuxa.files.wordpress.com€¦ · Web viewLos pares Raquídeos: son cada uno de los 31 pares...
1. Introducción general al tema.
· Incidencia: 2 x 1.000 niños nacidos vivos. El porcentaje está aumentando.
· Se le conoce como la “Enfermedad de Little”.
· El PCI se da por una lesión del SNC que se ha producido antes de los tres años de edad, no es evolutiva, y produce principalmente trastornos motóricos.
· Aquellos casos en lo que lo más llamativo es la Deficiencia Mental, no se incluirán en PCI sino en DM con parálisis.
· Se presenta cuando el Sistema Nervioso está en plena maduración anatómica y funcional.
· Son trastornos esencialmente motores, acompañados de otros según la lesión.
· El 50-80% de los PCI presentan disartria: alteración específica de la articulación en que las bases del lenguaje están intactas. (Dificultad para hablar aunque las bases están bien). En el PCI pueden aparecer todos los grados de alteración del lenguaje pero ninguno le es propio, los hay desde los que no pronuncian un fonema asilado a los que no hablan (anartria).
· Anatomopatología (¿cómo son las lesiones?):
· Las lesiones son muy variadas: generalmente difusas, afectan a un hemisferio o a los dos. Podemos ver lesiones por anoxia, por trombos, por infartos, o por lesiones de hemorragias. Lo más frecuente es que no haya relación entre el cuadro y la extensión de la lesión.
· La mayoría de las lesiones que provocan PCI suceden en la fase perinatal, solo un 10% son posteriores.
· En cuanto al lenguaje, no se observan diferencias si la lesión está en el lado derecho o en el izquierdo.
· Fisiopatología (¿por qué enferma el SNC?):
La sensación llega por medio de los nervios sensitivos hasta la corteza cerebral, cuando este estímulo llega, se organiza y manda una respuesta motórica adecuada a través del nervio motor. Esta vía motora puede dar dos tipos de respuesta:
· Movimientos voluntarios: van por la vía piramidal mediante las motoneuronas, se dividen en dos partes:
· Hombros y cabeza: haz corticobulbar ( desde la corteza hasta el bulbo cerebral. Está formado por axones de neuronas corticales de las áreas motoras. Terminan en los núcleos motores de los pares craneales situados en el bulbo.
· Tronco, brazos, piernas: haz corticoespinal ( axones de neuronas corticales de las áreas motoras van hasta la sustancia gris de la médula espinal.
· Movimientos reflejos o automáticos:
· No llegan hasta la vía cortical, llega a nivel de médula espinal y ahí organiza una respuesta formando el reflejo, el movimiento.
· Éstos van por la vía extrapiramidal.
· Coordina la regularidad, la dirección, la amplitud y la velocidad de los movimientos.
Entre las dos vías y la organización de los movimientos está el cerebelo que es el que se encarga de la coordinación.
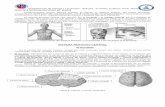
La inervación de la cabeza, cuello y parte del tronco corre a cargo de los pares craneales: se originan en los núcleos motores de los pares craneales que estaban en el bulbo, y se dirigen hasta el músculo específico.
Hay doce pares craneales:
I. OLFATORIO: se encarga del olfato
II. NERVIO ÓPTICO: se encarga de ver.
III. MOTOR-OCULAR COMÚN: mover los ojos
IV. PATÉTICO: mueve ojos
V. TRIGÉMINO: masticación, sensibilidad de la cara, reflejo corneal.
VI. MOTOR-OCULAR EXTERNO: mueve los ojos hacia fuera.
VII. FACIAL: párpados, orejas, nariz, boca.
VIII. AUDITIVO: audición y equilibrio
IX. ROSOFARINGEO: lengua y faringe
X. VAGO: controla el paladar, la faringe y la laringe (voz)
XI. ESPINAL: rota la cabeza, eleva hombros
XII. HIPOGLOSO: controla la lengua y cuello.
Los pares Raquídeos: son cada uno de los 31 pares de nervios vertebrales que nacen en la médula, salen por los agujeros de conjunción vertebral y llegan a los músculos.
2. Etiología de la Parálisis Cerebral Infantil.
· Causas Prenatales
· Menor crecimiento intrauterino (niño pequeño para la edad de gestación).
· Teratógenos (inocuos en condiciones normales, provocan anomalías en fetos): Vitamina A (roacután), Talidomida
· Hemorragias repetidas en el embarazo (pérdidas)
· Hiperémesis gravídica: vómitos abundantes (en exceso) durante la gestación.
· P.C. hereditaria
· Infección materna: rubéola (virus), toxoplasma (carne cruda)
· Enfermedades metabólicas de la madre (Frecuente: enfermedad de tiroides)
· Incompatibilidad del Rh
· Inseminación artificial: aumenta mucho la posibilidad porque aumenta la gestación múltiple.
Cuando son gemelos, el índice aumenta hasta un 8,7/1000; y en trillizos 16,8/1000.
· Causas Perinatales
· Prematuridad (mayor posibilidad)
· Bajo peso al nacer (Cuanto menos peso, más PCI. Niño menor 1000gr raro que no tenga nada)
· Anoxia (frecuente)
· Hemorragias intracraneales
· Fórceps
· Distocia: el bebé se presenta mal (mal presentado al nacer se le espachurra la cabeza)
· Depresión del centro respiratorio por la aplicación de la madre de analgésicos y anestesia (la epidural no cuenta)
· Cesáreas: cambios bruscos de presión.
· Hipermadurez: arrugados, con uñas, “te miran”...
· Infección de la madre (ej: sífilis). Infecciones del SNC en el canal del parto.
· Causas Postnatales
· Traumatismos craneocefálico
· Meningitis y encefalitis
· Embolias, hemorragia
· Anoxia por intoxicación de CO
· Tumores
· Ictericia del recién nacido
· Convulsiones no controlables (epilepsias de mal pronóstico)
· Deshidratación grave
3. Clasificación y diagnóstico.
La sintomatología está muy mezclada, no se tiene solo una cosa.
· Clasificación según las extremidades afectadas:
· Paraplejia: dos extremidades inferiores
· Hemiplejia: extremidad superior e inferior del mismo lado
· Triplejia: tres extremidades, generalmente: dos inferiores y una superior
· Tetraplejia: las cuatro extremidades.
· Clasificación según localización de la lesión y síntoma dominante:
· Síndromes Periféricos:
· Miopatías: la lesión principal es en un músculo
· Neuropatías: pueden ser sensitivas (“anestesia local”) o motoras, generalmente son mixtas.
- Parálisis de la extremidad: pérdida de potencia muscular. Se pierde el movimiento.
· Hipotonía: flacidez de un músculo.
· Atrofia muscular: disminución de masa muscular.
· Fasciculaciones: contracciones aisladas de un grupo de fibras sensoriales.
· Fibrilaciones: igual que las fasciculaciones pero de un grupo menor de fibras.
· Síndromes centrales:
1) Alteración del tono muscular:
· Hipertonía: aumento del tono muscular
· Espasticidad: músculo gomoso (características elásticas)
· Rigidez: aumento permanente del tono, el músculo no vuelve a su posición. No influyen las emociones
· Tensión: hipertonía variable que aparece y desaparece según las emociones.
· Hipotonía: disminución anormal del tono muscular permanente. Disminución de la resistencia al estiramiento y mayor elasticidad.
· Distonías y espasmos: aparece hipertonía o hipotonía de forma brusca y sin saber cuando y el por qué.
· Actividad tónico-postural anormal: no son capaces de mantener una postura vertical en equilibrio (boca abierta, babeo).
· Dismimia: alteración de los gestos faciales.
2) Alteración del movimiento
a) Movimientos anormales o involuntarios:
· Movimiento coréico: movimiento amplio, brusco, breve, irregular, desordenado, sin ningún ritmo. Aparece en extremidades, en la cabeza e interfiere en el movimiento voluntario. Aumenta cuando la persona está nerviosa.
· Movimiento atetósico: lentos, repetitivos, y serpenteantes (vermicular). Afecta a la cabeza, los brazos, los dedos, a la lengua, al cuello. Aparece al intentar mantener una postura.
· Temblor: movimientos involuntarios y alternantes, de amplitud limitada y ritmo constante, aumenta con las emociones (parkinson).
b) Paresias y parálisis:
· Paresia: disminución de la fuerza muscular
· Parálisis: desaparición de la fuerza muscular. Es una fuerza voluntaria. Pueden tener fuerza normal para movimientos involuntarios, pero son incapaces de contraer un músculo ante una orden. Es diferente en las parálisis periféricas en las que el músculo es incapaz de moverse en todo momento.
c) Sincinesias: aparición de un movimiento involuntario que acompaña al voluntario de otra zona.
d) Ataxia: trastorno en la coordinación del movimiento sin que haya debilidad motora, hay una fuerza normal y un conocimiento bueno del movimiento que queremos hacer, se altera la amplitud y la dirección del movimiento, pero se consigue hacer.
Cuando afecta al habla se dice que es la palabra escándida.
e) Dispraxia: no se puede realizar el movimiento cuando se le pide porque no se es capaz de organizarlo. Aunque lo podemos hacer, no hay alteración motórica ni sensitiva y el sujeto comprende lo que queremos que haga. (Se comienza un movimiento pero no se acaba).
f) Apraxia: falta total de organización bajo orden
3. Alteración de la maduración psicomotriz:
Los niños con lesión cerebral iniciada durante la primera infancia, van a presentar un retraso o una imposibilidad para adquirir el lenguaje y un retraso en la maduración motriz.
El primer sonido que sale en cualquier niño es el llanto y todas las praxias fonéticas van ligadas a la actividad oral del niño. Hay una clara relación entre las funciones de succión y devolución, y los primeros sonidos que hacen los niños.
· La succión entrena la lengua y los labios lo que va a facilitarle la pronunciación de los fonemas “s”, “ch”, “ll”.
· El estar boca arriba al tener la lengua hacia atrás facilita los guturales (gaga)
· La succión entrena los fonemas “b”, “p” y “t”.
Los niños con lesión encefálica van a presentar una sintomatología, alteraciones en este desarrollo.
· Desde el principio, el llanto va desde un débil quejido a chillidos desagradables, o cada vez que lloran tienen un espasmo y se ponen azules.
· Tiene perdido el reflejo de succión.
· Tienen alteraciones en la deglución (al tragar), presentan sinergia de movimientos deglutorios. Es frecuente que se atraganten provocando crisis de asfixia y que se rompa el proceso de maduración.
Consecuencias: la adquisición de los fonemas no realiza un desarrollo evolutivo normal, con lo cual cuando llegan a la etapa de imitar y repetir sílabas (etapa palifémica) los sonidos, sus órganos son incapaces de imitarlo porque no tienen las praxias fonéticas fundamentales.
4. Sintomatología de la PCI:
Van a depender de la localización de la lesión. Tenemos los cuadros por lesión periférica en que los síntomas van a ser más puros, mientras que en los cuadros secundarios en lesión central, la sintomatología es más variable y menos pura.
a) Lesiones de la segunda motoneurona o de la neurona inferior:
Las alteraciones se limitan al músculo afectado. Aparece precozmente, en el segmento afectado, atrofia muscular, pérdida de reflejos y disminución del tono muscular, degeneración y fibrilaciones y fasciculaciones, que son síntomas irritativos musculares.
b) Lesiones de la primera motoneurona o de la neurona superior:
Son lesiones corticovulvares o corticoespinales. Se afectan amplios grupos musculares, no hay atrofia inicial del músculo paralizado, puede haber hiperflexia (aumento de los reflejos), músculos contracturados, hipertonía muscular en hoja de navaja.
Es fundamental hacer un diagnóstico precoz de un niño con PCI porque nos va a permitir una estimulación y una rehabilitación mejor. El control motórico consistirá en la adquisición del equilibrio, para adquirir el movimiento el SNC tiene que estar íntegro y además sigue un orden muy tipificado. Para que esto se produzca tienen que desaparecer los reflejos primarios y desarrollar el tono muscular.
En los niños con PCI, esta maduración va a ser muy desordenada y lenta, van a persistir los movimientos primarios y van a aparecer movimientos anormales.
Es difícil identificar un niño PCI antes de los 12 meses de edad ya que los grandes trastornos motóricos aparecen después de esta época. Del mismo modo, no nos aparecerá un síntoma clave o determinado sino que será una mezcla de los mismos.
La sintomatología aumenta conforme va cumpliendo edad.
· Datos a tener alerta:
· Antecedente en el embarazo o parto sospechoso.
· Si el reciñen nacido presenta un cuadro agudo (hemorragia intracraneal), convulsiones...
· Pérdida mayor de un 10% en prematuros.
· Alteración en alguna de las exploraciones neurológicas como la ausencia del reflejo de succión.
· Persistencia del reflejo de moro tras los 3 meses de vida.
· Si presenta aumentado el todo flexor.
· Emisión de ruidos raros/extraños.
· No hay una evolución motriz normal, sobre todo en los 3 primeros meses de vida. Si a la vez que el psiquismo evoluciona bien hay trastornos a la hora de sujetar la cabeza, la columna...
Evolución Motriz
Condiciones Normales
PCI
1er Mes
Decúbito Prono
NO
2º Mes
Verticalmente, sujeta la cabeza
-Persistencia de los reflejos del recién nacido
-Alteraciones del tono
3-4 meses
-Sostiene la cabeza en cualquier postura.
-Decúbito Prono: levanta la cabeza y parte superior del tronco, apoyándose en los codos.
-Juega con sus manos (las observa, las entrelaza e inicia la prensión)
-Actitudes posturales anómalas: manos cerradas con pulgares incluidos.
8-9 meses
-Permanece sentado estable
-Repta
-Sentado inestable
-No repta
10-11 meses
-Gatea
-De pie con piernas separadas
-Repta con E.E. en extensión.
1 año
-Anda cogido de la mano
-Pinza fina
-No se mantiene erguido
-Marcha automática
-Prensión con toda la mano
Tras el primer año de vida, aparece una doble sintomatología:
· Falta de maduración motriz correcta.
· La propia sintomatología de la lesión: espasticidad, distonías...
· Sintomatología según aparatos:
· Audición:
- Hipoacusia: 25%: Lesión directa del SNC; Otitis de repetición por la mala movilidad de la trompa de Eustaquio. Si reciben ET pasan de hipoacusia profunda a media o ligera.
- Agnosia auditiva: perciben mal los estímulos auditivos. Es muy importante hacer un diagnóstico a todos los PCI pero repetidos pues la respuesta no es fiable hasta que no se ven varias veces debido a la multitud de trastornos en el aparato motor, la lentitud en la percepción y por la alteración de la capacidad de percibir.
· Aparato respiratorio: 75% presenta alguna alteración respiratoria
· Alteración del músculo diafragma (bloqueos: el intercambio del aire entre la entrada y la salida está reducido. Falta de buena movilidad del aire: aumento de neumonías).
· Alteración de los músculos intercostales: deformidades de la caja torácica, falta de tono muscular.
· Neumonías: tórax poco móvil => la capacidad del pulmón es menor.
· Espasmos de los músculos respiratorios.
· La voz:
· Espasmos laríngeos.
· No hay coordinación entre los músculos laríngeos y el diafragma. Es muy difícil que canten por la disfonía que presentan y la dificultad que tienen de mantener la prosodia (melodía) debido a su intensidad y/o volumen.
· En situaciones de susto en las que ha de gritar para un tiempo mayor entre el estímulo y su respuesta.
· El habla:
· El habla es el resultado de la respiración de los pulmones (respiración). El aire pasa por la laringe (fonación), se produce un sonido, y en las cavidades de resonancia es articulado (articulación) y acaba saliendo.
· El 75% presentan disartria en diferentes grados: desde la anartria hasta alteraciones articulatorias muy discretas. Son más frecuentes en los tetrapléjicos.
Se produce por la respiración,
la espasticidad de la lengua, los labios, los músculos
laríngeos...
la falta de coordinación entre los músculos respiratorios, la
laringe y las articulaciones y
el deficiente control auditivo que impide autorregular su
habla.
· Es muy frecuente la deglución infantil: la lengua se interpone entre los dientes y las arcadas dentarias que hacen que se queden muy separadas y abiertas. Para adquirir un buen habla es muy importante una buena maduración de la deglución.
· Son muy frecuentes las sinestesias. Es necesario mover muchos músculos de forma coordinada, rápida y fina. Es muy complicado para ellos, es un habla muy distorsionada.
· El desarrollo del habla va a depender del desarrollo motor y la capacidad intelectual.
· NO HAY UN LENGUAJE PARALÍTICO CARACTERÍSTICO.
· Lenguaje:
· Lenguaje retrasado: hay niños que por temor a las burlas prefieren comunicarse con gestos, y además los padres, que son sobreprotectores, cubren las necesidades del niño antes de que lo pida, haciendo permanecer un lenguaje infantil que solo entienden ellos.
· Es frecuente que presenten sialorrea, es decir, un exceso de salivación por la dificultad que tienen para tragársela, la falta de tono muscular y por tener la lengua entre los. También hay que decir que suelen presentar macroglosia.
· Trastornos posturales:
· Dificultades para mantener la cabeza erguida, el tronco
· Lectura:
· Aparecen con frecuencia dificultades de aprendizaje: dislexia.
· Aparato cardio-circulatorio:
· Presentan problemas cardiacos porque les aumenta la frecuencia con mucha constancia, son muy asustadizos y nerviosos.
5. Intervención terapéutica:
· Multidisciplinar y prolongado.
· Precoz: cuanto más precoz sea, menos deformidades, menos alteraciones secundarias.
· Intentar conseguir un sistema válido de comunicación.
· Plantear el cómo enseñarle a alimentarse.
· Buscar alternativas de movilidad y comunicación sin son necesarios.
· A veces es necesario un tratamiento médico: vitamina B6, relajantes musculares, antiepilépticos, a veces cirugía para liberar algunos músculos muy contracturados.....
· Adaptaciones ortopédicas para disminuir la tendencia a las deformidades, aumentar su estabilidad y facilitar su movilidad.
· Lo ideal es comenzar sobre los 3 primeros meses de vida para evitar deformidades e intentar una mejor maduración motriz.
· Facilitar estimulación que faciliten su evolución psicomotriz “normal” y evitar aquellos movimientos o reflejos que provocan respuestas motrices anómalas.
· Educar a las madres/padres para conocer las posturas de colocación para no desencadenar movimientos reflejos. Tienen que aprender a jugar para favorecer su desarrollo y estimulación psicomotriz y a darles de comer.
· Tratamiento del lenguaje y habla:
· Intentaremos que el niño esté sometido a un baño de palabras. Trataremos de verbalizar todo lo que hacemos, aunque sean cosas obvias.
· Ante la mínima manifestación del habla, exageraremos la ilusión y alegría por nuestra parte para que lo vuelva a repetir.
· Hay que ampliarle el horizonte al niño moviéndole por toda la casa, no hay que tenerle en un único sitio.
· Tenemos que usar muchos libros de imágenes y no colmarle las necesidades antes de que se las presente, es decir, tenemos que hacer que el niño nos pida las cosas y que las pueda elegir.
· Debido a que se fatigan mucho, le seguiremos hablando sin que nos tenga que contestar.
· Se debe favorecer su contacto con otros niños.
· En regiones bilingües se debe optar por una única lengua.
· Ejercicios de relajación general:
· Si el niño está relajado, obtendremos mejores resultados.
· Cuando el niño empiece a hablar, el niño comenzará a desencadenar mucha tensión y movimientos parásitos, por eso debemos situar al niño en diferentes posturas que inhiben los reflejos anormales. Son las posturas de BOBATH:
· 1ª postura: con el niño boca arriba con una almohadilla de arena debajo de la espalda, flexionamos las piernas sobre el abdomen y apretamos, a la vez estiramos de la barbilla hacia atrás.
· 2ª postura: boca abajo con los brazos extendidos, el culo en pompa, y las piernas flexionadas, le empujamos en la mitad de la espalda y las caderas, también sobre los hombros para estirar mejor los brazos.
· 3ª postura: de cara a la pared con los brazos levantados, colocamos un saquito en los tobillos, otro encima de las rodillas y empujamos con las rodillas la espalda.
· Respecto a la relajación de los músculos respiratorios, le golpeamos suavemente en el tórax, los hombros y en el cuello. Pasivamente le rotamos la cabeza con movimientos suaves. Le enseñaremos a bostezar y a cerrar los ojos.
· Rehabilitación de la masticación.
· Chupar: Untaremos los labios con azúcar, con lo cual él sacará y levantará la lengua, caramelos de palo delante de la boca para que saquen la lengua para chuparlos. Así también intentamos que controle el babeo.
· 2º Masticar y tragar: le colocamos la mano en su cuello (usar siempre guantes).
Conseguiremos un taco de goma dura para que no nos muerda. Se le coge una bola con una cuerda y se le mete en la boca para que la mueva.
Con los dedos se le dan masajes en las mejillas de arriba abajo.
También iremos poniendo botones de diferentes tamaños entre los labios y los dientes. Iremos tirando para que evite que salga. De esta manera va cogiendo fuerza en los labios.
Para enseñar a tragando utilizaremos vasos poco profundos y anchos, jeringas por las que iremos pasando distintas consistencias de líquido a néctar y posteriormente a pudding. También iremos pasando de cucharas más pequeñas a más grandes.
Cuando le vamos enseñando a tragar líquido, le colocamos con la cabeza recta y el líquido en la parte anterior de la boca.
Posteriormente pasaremos a alimentos triturados, en un principio colocándoselo dentro de la boca y posteriormente con una cucharita que vaya cogiendo.
Iremos haciendo purés con trozos de carne o fruta triturada.
Tendremos que buscar cosas que les gusten para facilitar los ejercicios.
Luego pondremos los alimentos a los dos lados de la boca para que con la lengua lo coloque en el centro de la boca y pueda tragar.
Cuando ya mastica y deglute, empezamos los ejercicios de succión. Debe aprender a apretar el tubo. Si tenemos un instrumento musical, nos servirá de ayuda (flauta). Luego utilizaremos un tubo gordito, lo llenaremos de néctar y meteremos un extremo en la boca y el otro mirando hacia arriba (por encima del nivel de su boca) y poco a poco los iremos bajando (hasta por debajo del nivel de su boca) para que succione, enseñar sin que mueva la mandíbula.
Haremos ejercicios para reforzar los labios, por ejemplo: colocar tapones de corcho con diferentes diámetros, colocamos en botón con hilo en la boca y tiramos de él para que lo retenga con los labios. Si conseguimos un bueno tono de los músculos de los labios vamos a evitar una sialorrea cuando comen ellos solos. Habrá que recordarle que cierre los labios al comer y limpiar cuando ensucien siempre, para que no se acostumbren a la suciedad al comer y aprendan a comer bien.
En la deglución, el mentón tiene que ir hacia el tórax para que al tragar evitemos las aspiraciones, pues taponamos la vía respiratoria.
· Rehabilitación de la Audición
· Colocar prótesis auditiva en cuanto sepamos que un niño PCI presenta hipoacusia.
· Niños con deficiencia auditiva ligera: ejercicios de discriminación.
· Se les hablará despacio y articulando claramente
· Hipoacusia profunda => labiolectura
· Ejercicios de discriminación auditiva y secuenciación sonora (clavo/ calvo)
· Emplearemos a personas distintas para que no se acostumbren al mismo tono de voz y entiendan a una sola persona.
· Rehabilitación de la respiración
· Controlar el soplo para que su habla no sea tan entrecortada.
· Oler perfumes para enseñar la inspiración.
· Soplar velas cada vez a una distancia mayor de la boca. Después bailar la llama.
· Soplar de todo (molinillos, silvatos, pelotitas de pinpón...).
· Adquirido esto => hinchar globos
· Ejercicios de jadear (hinchar mejillas, pompitas de jabón...)
· Diferenciar la inspiración de la espiración.
· Intentar que los tiempos de respiración cada vez sean mayores.
· En la postura nº 1 cuando le flexionamos sobre el tórax le enseñamos a soplar y cuando se le estiramos hacemos que lo coja.
· Lenguaje
· Estimularle para que produzca sonidos (brazos cruzados, piernas flexionadas, boca arriba, rulo debajo de la nuca).
· Conseguiremos que vaya reproduciendo sonidos, que lo oiga y lo repita; alargar todo lo posible un sonido.
· Imitaremos ruidos de trenes, de motos, de animales, etc., si no conseguimos sonido.
· Intentaremos aumentar la intensidad de los sonidos que conseguimos. Utilizaremos canciones infantiles.
· Les enseñaremos fonemas aislados; mejor si tienen sentido (pan, sol...)
· Para facilitar el cierre del paladar (si no lo cierra pronunciará mal las letras m, n, ñ y b) en el habla, daremos masajes en el velo del paladar con los dedos, que haga bostezos (el paladar se estira), que cierre la boca y sople por la nariz y luego hacerle que sople por la boca. (caja de cerillas)
· Hacerle decir palabras alternando nasales con vocales (pana, tanta, ana).
· Para ejercitarle el cierre de la glotis le provocamos estornudos.
· Para relajar los músculos de la cara haremos ejercicios de rumiar, exagerando los movimientos de masticación
· Haremos ejercicios de soplo con dos cajas de cerillas grandes. Les pondremos unas cortinillas y las pegaremos una encima de otra. De esta forma situaremos las cajas en la nariz y en la boca para que el niño diferencie el aire que sale de la nariz y de la boca.
· Si flexionamos el cuello vamos a levantar la lengua y lo extendemos la lengua caerá por lo que será más fácil pronunciar ca, que, ca...
· Estimulación con imágenes, historias, cuentos, para que conozca cosas diferentes y tenga algo de que hablar. Los cuentos se exageran, se gesticula y se cambian las voces según los personajes. Comentar todo lo que ve.
· Fomentar el tacto, el gusto y el olfato.
· Su nivel de comprensión lingüística es superior al expresivo. Si no conseguimos que hable, tendremos que recurrir a otros métodos de comunicación (artificios) como sintetizadores de voz.
· Tenemos que rechazar los criterios basados en las imposibilidades, tenemos que sacar todo lo posible del niño.
· El pronóstico puede ser muy variable dependiendo del grado de afectación y con la precocidad de la rehabilitación. Presentará menos deformidades y un grado madurativo mejor que niños no estimulado.
· El principal impedimento para los PCI en la integración laboral es la presencia de crisis de epilepsia que es más frecuente en ellos.
II. PARÁLISIS CEREBRAL INFANTIL.
DISARTRIAS.
PAGE
- 14 -