Tunga penetrans: manifestaciones clínicas, dermatoscópicas e histopatológicas
Transcript of Tunga penetrans: manifestaciones clínicas, dermatoscópicas e histopatológicas

La piel en la practica diaria
Tunga penetrans: manifestaciones clınicas, dermatoscopicase histopatologicas
Tunga penetrans: Clinical, dermatoscopic and histopathologicalmanifestations
Enrique Uraga a,b,*, Marıa V. Uraga a, Sofıa Garces a, Andrea Lubkov a y Juan C. Garces b,c
aCentro Privado de Piel «Enrique Uraga Pena», Guayaquil, EcuadorbDepartamento de Dermatologıa, Hospital Luis Vernaza, Guayaquil, EcuadorcDepartamento de Dermatopatlogıa, Hospital Luis Vernaza, Guayaquil, Ecuador
p i e l ( b a r c ) . 2 0 1 4 ; 2 9 ( 4 ) : 2 3 4 – 2 3 7
PIELFORMACION CONTINUADA EN DERMATOLOGIA
www.elsevier.es/piel
Introduccion
La tungiasis es una ectoparasitosis cutanea causada por la
Tunga penetrans (T. penetrans), conocida comu nmente como
«pulga de arena», «bicho do pe», «bicho porco», «chique»,
«nigua», «pique», «chica», «pico» o «suthi pique»1,2. Es una
pulga hematofaga de aproximadamente 1 mm, localizada en
varios tipos de suelo, preferentemente en arena o en tierras
secas, por lo que es comu n encontrarla en playas y granjas3. Se
considera endemica en paıses de America Latina, El Caribe y
Africa subsahariana, relacionandose con niveles economicos
bajos2,4,5.
Ciclo de vida
El ser humano es un huesped accidental de la pulga. La
hembra se introduce en el estrato corneo de la piel de su
huesped causando una reaccion inflamatoria llamada «neo-
soma»3. Se localiza frecuentemente en el lecho ungueal de los
pies y en los talones, aunque puede presentarse en localiza-
ciones ectopicas como manos, tronco y region inguinal4.
Despues de copular, la hembra penetra en la piel liberando
querato-enzimas y empieza a producir hasta 200 huevos
mientras su abdomen se hipertrofia, alcanzando hasta 1 cm de
diametro. El orificio genital de la pulga sobresale por el poro de
* Autor para correspondencia.Correo electronico: [email protected] (E. Uraga).
0213-9251/$ – see front matter # 2013 Elsevier Espana, S.L. Todos loshttp://dx.doi.org/10.1016/j.piel.2014.01.003
la superficie cutanea del huesped, a traves del cual respira y
expulsa sus heces y huevos1,6.
El ciclo de vida de la T. penetrans esta dividido en 5 estadios
segu n la clasificacion de Fortaleza1. El estadio I es la fase de
penetracion en la que la hembra se introduce a traves de la piel
causando un leve eritema alrededor del orificio de entrada,
usualmente demorandose entre 3 y 7 h. El estadio II empieza 1
o 2 dıas despues de la penetracion, cuando el abdomen de la T.
penetrans empieza a hipertrofiarse, causando la aparicion de
un halo eritematoso y pruriginoso, y un punto central pardo o
negruzco correspondiente a la zona anogenital de la pulga. El
estadio III se inicia a las 72 h de la penetracion. La hipertrofia
abdominal es maxima, permitiendo la visualizacion macro-
scopica de la pulga. Se forma un halo blanquecino alrededor de
la zona anogenital, de consistencia firme, similar al vidrio de
un reloj. Se produce la expulsion de los huevos y material fecal.
Usualmente la lesion se describe como sensacion de cuerpo
extrano, muy dolorosa, eritematosa y se acompana de
descamacion e hiperqueratosis del tejido circundante. El
estadio IV es la fase de involucion y es cuando se expulsan
todos los huevos y la pulga muere. La piel se torna arrugada y
de color cafe parduzco. Este proceso se inicia en la tercera
semana de infestacion y culmina en la quinta semana.
Finalmente, en el estadio V que aparece a las 5 o 6 semanas,
se forma una cicatriz en el estrato corneo1,2.
La T. penetrans presenta morfologicamente una cabeza
triangular con pelos cortos en la region frontal y ojos negros.
derechos reservados.

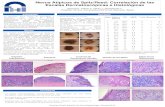
Figura 1 – (a) Imagen dermatoscopia que muestra el abdomen posterior de la pulga (flecha azul). En el centro un anillo pardo
(flecha verde) que corresponde a la quitina pigmentada que rodea la apertura caudal del exoesqueleto de la pulga (flecha
roja). (b) Lesion ubicada en el quinto dedo del pie izquierdo, hemisferica y blanquecina con centro oscuro.
p i e l ( b a r c ) . 2 0 1 4 ; 2 9 ( 4 ) : 2 3 4 – 2 3 7 235
Posee 2 mandıbulas rudimentarias, palpos tetra-articulados,
labio superior, mandıbulas largas y dentadas y epifaringe. El
torax se divide en 3 segmentos, mientras que el abdomen lo
hace en 7, adquiriendo forma ovalada en las hembras y
puntiaguda en los machos1.
Diagnostico
El diagnostico se basa en la visualizacion de las lesiones (fig. 1).
En su diagnostico diferencial se incluyen varias infecciones
Figura 2 – (a) Corte histopatologico que muestra al parasito incr
excretor rodeado de quitina pigmentada (tincion hematoxilina-
cutıcula. En el recuadro se reconocen las espinas del exoesquel
capa cornea (tincion hematoxilina-eosina). (d) Tejido granulator
en contacto con el extremo cefalico del parasito (tincion hemato
parasitarias como miasis, sarna, mordedura de pulgas, larva
migrans y cuerpo extrano, entre otras4,7. No es necesario
tomar biopsia de la lesion, aunque en muchos casos se realiza
para obtener un diagnostico confirmatorio.
Caracterısticas microscopicas
En los cortes histologicos se muestra al parasito incrustado en
la epidermis y dermis superficial con hiperqueratosis reactiva.
Hacia el poro excretor, el exoesqueleto contiene una quitina
parcialmente pigmentada que se corresponde con el anillo
ustado en la epidermis y en la dermis superficial. (b) Poro
eosina). (c) Capa hipodermica revistiendo internamente la
eto que se correlacionan con pequenas depresiones en la
io e infiltrado inflamatorio mixto en la dermis superficial,
xilina-eosina).

Figura 3 – Organos internos: traquea (t), intestino (i),
musculo esqueletico (m) y huevos (h) en diferentes
estadios de evolucion (recuadro).
p i e l ( b a r c ) . 2 0 1 4 ; 2 9 ( 4 ) : 2 3 4 – 2 3 7236
pardusco visto en el examen dermatoscopico. El exoesqueleto
esta compuesto por una gruesa cutıcula con minu sculas
espinas que calzan perfectamente con las correspondientes
depresiones en la capa cornea, y por dentro de la cutıcula una
capa hipodermica. El extremo cefalico esta en contacto con la
dermis superficial, la cual muestra desarrollo de tejido
granulomatoso e infiltrado inflamatorio mixto (fig. 2). Los
organos internos estan representados por abundantes estruc-
turas ovales correspondientes a los huevos en distintos
estadios del desarrollo, que pensamos corresponden a las
estructuras algodonosas vistas dermatoscopicamente. Otros
organos internos importantes lo constituyen la traquea, el
intestino y el mu sculo estriado (fig. 3).
Caracterısticas dermatoscopicas
Se han reportado casos de tungiasis mediante dermatoscopia
(fig. 4), en la cual se describe un anillo o punto marron central
Figura 4 – (a) Dermatoscopia que muestra el abdomen posterior
(flecha naranja) que corresponde a la quitina, que a su vez rode
verde). (b) Imagen que correlaciona los hallazgos dermatoscopic
mismo significado (tincion hematoxilina-eosina).
que se corresponde con el exoesqueleto de la pulga, un area de
velo negro-azulado que se ha relacionado con los huevos en
formacion y la hematina en el tracto digestivo de la pulga y
estructuras blanquecinas ovaladas en cadena, correspon-
diente a los huevos. Estas estructuras se correlacionan con la
histopatologıa especialmente con el anillo oscuro que corres-
ponde a la quitina, y la apertura que corresponde al orificio
posterior del exoesqueleto5–9.
La dermatoscopia se ha empleado con exito como ayuda
diagnostica en otras parasitosis como la escabiosis, y en el
caso de la tungiasis podemos anotar que a pesar de que el
diagnostico es eminentemente clınico, en casos dudosos, la
dermatoscopia permite observar un patron muy caracterıstico
que muestra una zona periferica mas clara, con imagenes en
copos de algodon rodeando un anillo pigmentado que a su vez
abraza otra zona clara redondeada, que corresponden en el
mismo orden a diversas zonas anatomicas del parasito como
el abdomen posterior y el area de quitina que rodea a la
apertura posterior del exoesqueleto del parasito. En nuestro
caso no hemos podido observar el signo de la corona radial
descrito por Marazza y Campanelli10.
Tratamiento
El tratamiento consiste en la extirpacion quiru rgica del parasito
y su saco de huevos. La eliminacion incompleta o manipulacion
no esteril de la lesion puede presentar complicaciones como
formacion de pu stulas, supuracion y u lceras. Se debe tener
cuidado de no romper la pulga en el proceso ya que
ocasionarıamos un cuadro inflamatorio severo11,12.
La T. penetrans se asocia a infecciones por Streptococcus
pyogenes, Estreptococo hemolıtico no grupo A, Klebsiella aero-
genes, Enterobacter agglomerans, Staphylococcus aureus, Escheri-
chia coli y Bacillus sp. Las lesiones pueden ser la puerta de
entrada para microorganismos como el Clostridium tetani en
pacientes no inmunizados, por lo que parte de la terapeutica
es la vacuna tetanica. Pueden presentarse secuelas como
deformacion de los dedos, perdida de unas, u lceras cronicas,
de la pulga (flecha azul), centralmente un anillo pigmentado
a la apertura posterior del exoesqueleto de la pulga (flecha
os con la histopatologıa. Los colores de las flechas tienen el

p i e l ( b a r c ) . 2 0 1 4 ; 2 9 ( 4 ) : 2 3 4 – 2 3 7 237
gangrena y dificultad para caminar1,2,4,11. La profilaxis consiste
en el uso de sandalias o zapatos al caminar por la arena.
Tambien es importante barrer los suelos y aplicar malathion
en arenas infestadas ya que puede reducir la incidencia de
infecciones hasta en un 80%13.
Es necesario aprender a reconocer y diagnosticar correcta-
mente esta infeccion, ya que su tratamiento adecuado y precoz
puede evitar complicaciones graves como la sepsis o el tetanos.
Conflicto de intereses
Los autores declaran no tener ningu n conflicto de intereses.
b i b l i o g r a f i a
1. Vergara C, Barthel E, Labarca ME, Neira OP, Espinoza ER.Tungiasis afecta a un turista chileno. Rev Chil Infect.2009;26:265–9.
2. Heukelbach J. Tungiasis. Rev Inst Med Trop Sao Paulo.2005;47:307–13.
3. De Carvalho R, de Almeida A, Barbosa-Silva SC, Amorim M,Ribeiro PC, Serra-Freire NM. The patterns of tungiasis inAraruama township, state of Rio de Janeiro, Brazil. Mem InstOswaldo Cruz. 2003;98:31–6.
4. Heukelbach J, Sahebali S, van Marck E, Saboia Moura RC,Feldmeier H. An unusual case of ectopic tungiasis withpseudoepitheliomatous hyperplasia. Braz J Infect Dis.2004;8:465–8.
5. Chaccour C, Mata A, Monsalve L, Rivas J. Dermatoscopia.Dermatologıa Venezolana. 2006;44:37–9.
6. Cabrera R, Daza F. Dermoscopy in the diagnosis of tungiasis.Br J Dermatol. 2009;160:1136–211378.
7. Smith MD, Procop GW. Typical histologic features of Tungapenetrans in skin biopsies. Arch Pathol Lab Med.2002;126:714–6.
8. Cabrera R, Daza F. Tungiasis: Eggs seen with dermoscopy. BrJ Dermatol. 2008;158:635–6.
9. Bakos RM, Bakos L. Whitish chains: Are markable in vivodermoscopic finding of tungiasis. Br J Dermatol.2008;159:991–2.
10. Marazza G, Campanelli A, Kaya G, Braun RP, Saurat JH,Piguet V. Tunga penetrans: Description of a newdermoscopic sign-the radial crown. Arch Dermatol.2009;145:348–9.
11. Feldmeier H, Kehr J, Poggensee G, Heukelbach J. Highexposure to Tunga penetrans (Linnaeus, 1758) correlates withintensity of infestation. Mem Inst Oswaldo Cruz.2006;101:65–9.
12. Heukelbach J, de Oliveira FA, Hesse G, Feldmeier H.Tungiasis: A neglected health problem of poor communities.Trop Med Int Health. 2001;6:267–72.
13. Heemskerk J, van Empel I, Jakimowicz JJ. Tunga Penetrans. Acase report and review of the literature. Acta Chir Belg.2005;105:548–50.












![Clasificación de Imágenes Dermatoscópicas · Introducción 10 Clasificación de imágenes dermatoscópicas Álvaro Martínez Martínez Según la World Wealth Organization [2],](https://static.fdocuments.ec/doc/165x107/5fcbbca9d9316a53ca249092/clasificacin-de-imgenes-dermatoscpicas-introduccin-10-clasificacin-de.jpg)





