BULLOSIS DIABETICORUM Cuidados de la piel en el paciente diabetico
-
Upload
cherry-girl99 -
Category
Career
-
view
1.689 -
download
1
description
Transcript of BULLOSIS DIABETICORUM Cuidados de la piel en el paciente diabetico

Cuidados de la piel en el paciente diabético:
PIE DIABETICO
Aida Gómez García
Marina María Ibeas
Ana Belén Hurtado Boluda María Jódar Reverte
PATRON NUTRICIONAL – METABOLICO

Índice Presentación del Caso Clínico Valoración Del Problema Del Paciente Cuidados de Enfermería en el Paciente con Pie Diabetico
1. Definición
2. Clasificación
3. Etiología
4. Factores de riesgo
5. Fisiopatología
6. Complicaciones
7. Manifestaciones clínicas
8. TTº medico
9. Cuidados de enfermería Diagnósticos de enfermería Intervenciones de enfermería (NIC) Actividades u Objetivos

Paciente masculino de 35 años con 20 de evolución en diabetes tipo I.
Cifra alta de glucosa y deterioro cutáneo de pie izquierdo
.
Presentacion del Caso Clinico

Valoración Del Problema Del Paciente
VALORACIÓN INTEGRAL
Observación, HC, antecedentes, entrevista…
Tiene 320 mg/dl de glucosa desde el desayuno
Hemoglobina glicosilada: HbA1c = 9%
NOS CENTRAREMOS SOLO EN EL PROBLEMA
DEL PIE DIABETICO.
Siente calor en primer y segundo dedo del pie izquierdo.
Enrojecimiento de la zona. ¿Como valorar gravedad? Monofilamento, diapasón, escala de Wagner(0= pie de riesgo)...


Cuidados de Enfermería en el Paciente con Pie
Diabético1. Definición
2. Clasificación
3. Etiología
4. Factores de riesgo
5. Fisiopatología
6. Complicaciones
7. Manifestaciones clínicas
8. TTº medico
9. Cuidados de enfermería

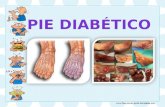
1. Definición:Bullosis Diabeticorum, también conocida como, Erupción Bullosa de la Diabetes Mellitus, o Ampollas Diabéticas.
Se trata de una alteración cutánea poco frecuente, presente sólo en personas diabéticas con Diabetes Mellitus de larga evolución o Diabetes Mellitus Tipo 2, con mal control metabólico y con otras complicaciones tardías (microangiopatia).
Se caracteriza por la formación de despegamientos cutáneos dermo-epidérmicos, más conocidos como ampollas, normalmente de gran tamaño y contenido claro, rodeadas de piel sana, que surgen de manera espontánea, indolora y con un proceso no inflamatorio. Curan por sí mismas en varias semanas, y no suelen dejar cicatriz. Suelen aparecer en zonas acrales, como son los pies, las manos, los dedos, las orejas o la nariz; y a veces también en las piernas o los antebrazos.

2. Clasificacion:
Grado I
Grado II
Grado III

3. Etiologia o Causas:La causa exacta de esta infrecuente manifestación de la diabetes se desconoce, aunque algunos autores defienden que el factor desencadenante está constituido por los pequeños microtraumatismos, en pacientes con neuropatía, retinopatía y arteriopatía. En nuestro caso clínico el paciente tenia de manifiesto una microangiopatia asique podríamos decir que es la causa de la Bullosis diabeticorum.

4. Factores de Riesgo:La frecuencia de este tipo de patologías aumenta con los años y afecta por igual a ambos sexos, aunque ciertos autores afirman que es más frecuente en hombre. Son las complicaciones de la Diabétes en sí las que generan una mayor probabilidad a padecer este tipo de lesiones:
•Daño permanente en las Fibras nerviosas perifericas•Favorece una piel seca•Facilita la aparición de roces desencadenando una ampolla diabética.
Neuropatía Diabética:
• Mala perfusión tisular con riesgo de isquemias y desarrollo de ampollas, ya que no son reconocida a tiempo por la ausencia de dolor y falta de oxigenación tisular.
Enfermedad Vascular Periférica
o Microangiopatías:
•Calzado inapropiado•Mala practica higiénica de los pies•Cortarse las uñas o caminar descalzos
Otros factores exógenos

5. Fisiopatología:Característicamente se trata de ampollas no inflamatorias y bien delimitadas, de contenido seroso, raramente serohemáticas, que asientan sobre la piel sana y curan en varias semanas sin dejar cicatrices.
El clivaje o despegamiento de las ampollas se ubica a nivel subepidérmico, en la zona de la lámina lúcida o intraepidérmicamente.


6. Complicaciones:
La Bullosis Diabeticorum ya es una complicación de la Diabetes, secundaria a Neuropatías y Microangiopatías.
No suelen derivar en complicaciones más graves, si lo hacen puede ser desde una úlcera a una necrosis y amputación del miembro.
Pueden volver a aparecer una vez tratadas y curadas.

7. Manifestaciones Clínicas:Se produce un aumento de la tensión en la
Piel. Es un proceso espontáneo, no doloroso, no
inflamatorio y sin enrojecimiento.Bordes Irregulares. Se asemeja a la ampolla
de una quemadura. Su diámetro puede ir desde milímetros hasta 17 cm o más.
Aparecen con mayor frecuencia en zonas acras o periféricas.

Según el tipo de Ampolla pueden tener diferente aspecto y contenido:Grado I:
Contenido claro y estéril, no dolorosas y sin eritema. Situación Intraepidérmica y sin acantólisis.
Grado II:
Contenido hemorrágico. Situación en la unión Dermoepidérmica.
Grado III:
Ampollas dolorosas, localizadas en la lámina lúcida.

8. Tratamiento y Resolución : Tratamiento:• Son lesiones de curso corto y curación rápida y
espontánea en un tiempo de 2 a 5 semanas.• Se aconseja reposo y antisépticos y antibióticos en caso
de que se infecten. Resolución:• Grado I: Se curan espontáneamente sin dejar cicatriz.• Grado II: Curan espontáneamente dejando cicatriz o
atrofia.• Grado III: No requieren Tto. Hay que prevenir
infecciones.

9. Prevención y Cuidados de Enfermeria Cuidados Diarios y Medidas Preventivas.• Control de la Glucemia e Hidratación correcta.• Mantener los pies Limpios y Secos: Lavado diario
con agua tibia (28º) y jabones (Neutros, Ácidos, Hidratantes, Exfoliantes y Antisépticos, o Hipoalergénicos). Secado sin fricción.
• Mantener los pies Suaves e Hidratados: Uso de cremas para evitar sequedad (no en los espacios interdigitales). NO usar Polvos de Talco, sólo lo indicado por el médico. Limar callos y asperezas con piedra Pómez.

Consejos para una correcta revisión del Pie.¿Qué alteraciones podemos observar?
Alteraciones de la Piel: puntos de presión, enrojecimiento, úlceras, cortes, problemas en las uñas, ampollas, inflamación…
Alteraciones del Color. Alteraciones de la Temperatura: Si están fríos la
vasoconstricción favorece las Microangiopatías. Si están calientes la vasodilatación favorece los Edemas.
Alteraciones del Tamaño. Alteraciones de la Sensibilidad, que puede derivar en
una infección. Puntos de la Planta del Pie susceptibles de Lesión:
Pulgares, bases de los dedos, talones y borde exterior.

Recomendaciones para proteger los pies.
No usar antisépticos, medicamentos de venta libre, almohadillas de calor, ni objetos afilados.
Usar calcetines y zapatos en todo momento.
Mantener los pies apoyados en el suelo y no cruzar las piernas.
Proteger los pies del exceso de frío y/o calor.
Mantener una correcta circulación sanguínea.
Cortarse las uñas de manera correcta.

¿Qué se debe evitar?Fumar: Produce vasoconstricción, favoreciendo las
Microangiopatías, y reduce la capacidad del trasporte de oxígeno.
Las prendas apretadas, como medias compresivas, tacones…
Uso de objetos duros, como cortauñas metálicos, y evitar andar descalzos.
Uso de objetos calientes, como bolsas de agua y almohadillas térmicas.
Otros: Parches de callos o callosidades, baños con agua caliente, tiritas…

BIBLIOGRAFIA Cuidados de Enfermería en el Paciente con Pie Diabetico
Parte realizada por:
Aida Gómez García Pie Diabetico: Guia
practica para la prevención, evaluación y tratamiento / J. viadé Julia ; Editorial Panamericana.
http://www.grupodiabetessamfyc.cica.es/index.php/guia-clinica/guia-clinica/complicaciones-cronicas/la-piel.html
http://www.diabetes.org/
http://www.medigraphic.com/pdfs/derma/cd-2001/cd011i.pdf
http://med.javeriana.edu.co/publi/vniversitas/serial/v44n4/0035%20manif.pdf
Parte realizada por:
Marina Maria Ibeas Estevan http://en.wikipedia.org/wiki/Bullosis_diabeticorum http://www.estudiabetes.org/profiles/blogs/proble
mas-de-la-piel-diabetica http://diabetesmadrid.org/diabetes-2/complicacio
nes-cronicas-la-piel-lesiones-relacionadas-con-la-diabetes/
http://en.diagnosispro.com/disease_information-for/bullous-diabeticorum-lesion/22144.html#
http://aula.campuspanamericana.com/_Cursos/Curso00707/Temario/pdfs/TEMA_4.pdf
http://www.sepeap.org/archivos/pdf/3415.pdf http://zl.elsevier.es/es/revista/medicina-integral-
63/articulo/manifestaciones-cutaneas-diabetes-13015296#
http://www.nlm.nih.gov/medlineplus/spanish/diabeticfoot.htmlhttp://es.wikipedia.org/wiki/Pie_diab%C3%A9ticohttp://orthoinfo.aaos.org/topic.cfm?topic=A00698http://www.fisterra.com/salud/1infoConse/pieDiabetico.asphttp://www.grupodiabetessamfyc.cica.es/index.php/guia-clinica/guia-clinica/complicaciones-cronicas/la-piel.htmlhttp://telemedicine.org/dm/dmupdate.htm
http://www.geosalud.com/diabetesmellitus/piediabetico.htm

Diagnósticos De Enfermería Deterioro de la integridad cutánea
(00046), dominio 11, clase 2.
Deterioro de la integridad cutánea
R/C
deterioro del estado metabólico
M/P Invasión de estructuras
corporales. Destrucción de las capas de
la piel. Alteración de la superficie
de la piel.
NANDA: DETERIORO DE LA INTEGRIDAD CUTANEA.
NOC: integridad tisular , curación de la herida.
NIC: Reconocer riesgos. Supervisar los factores de riesgo medio
ambientarles. Supervisar los factores de riesgo de la conducta
personal. Utilizar medidas preventivas. Utilizar medidas de alivio. Recomendar que sea un profesional el que arregle
sus uñas. Dar instrucciones por escrito del cuidado correcto
del pie: lavado diario con agua tibia y jabón, secar perfectamente, hidratar
Examinar si hay evidencia de poca higiene, edema, cambios en las uñas.
Observar de la forma de andar. Preguntar si ha notado algún cambio,
entumecimiento. Palpar el pulso tibial y posterior. Evaluar el zapato y calcetín.

Diagnósticos De EnfermeríaRiesgo de infección (00004),
dominio 11,
clase 1.
Riesgo de infección
R/Cenfermedad
crónicasdestrucción tisular
NANDA: riesgo de infección.
NOC: no contraer infección.
NIC: Reconocer riesgo Supervisar los factores de riesgo
medio ambientarles Supervisar los factores de riesgo de
la conducta personal. Utilizar medidas preventivas Mantener una técnica aséptica. Mantener las precauciones
universales. Observar si hay signos y síntomas
de infección local. Administrar cuidados de la piel en
los lugares de riesgo de infección.

Diagnósticos De Enfermería
Riesgo de disfunción neurovascular
periférica (00086), dominio 11, clase 2.
Riesgo de disfunción neurovascular
periférica
R/CObstrucción vascular
NANDA: RIESGO DE DISFUNCION VASCULAR PERIFERICA
NOC: Integridad circulatoria
NIC: Realizar una exhaustiva valoración de la
circulación periférica Comprobar: llenado capilar, color, sensibilidad y
motilidad. Evaluar los edemas y pulsos periféricos. Examinar si en la piel si hay solución de
continuidad. Palpar con cuidado. Evitar la aplicación directa de calor. Animar al paciente a realizar ejercicio conforme a
su tolerancia. Enseñar al paciente los factores que afectan a la
circulación arterial: Evitar cruzar las piernas, y los pies y las
exposiciones al frío. Enseñar a paciente a cuidarse los pies
adecuadamente. Mantener una hidratación adecuada para disminuir
la viscosidad de la sangre.

BIBLIOGRAFIADiagnosticos De Enfermeria (II) Parte realizada por:
Maria Jodar Reverter
Ana Belen Hurtado Boluda (Tambien valoracion) NANDA International.
Diagnósticos Enfermeros: Definiciones y Clasificación 2009-2011.