Soporte nutricional en patologia gastrointestinal
-
Upload
lisseth-lopez -
Category
Education
-
view
255 -
download
2
description
Transcript of Soporte nutricional en patologia gastrointestinal

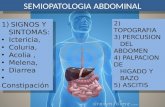
SOPORTE NUTRICIONAL EN PATOLOGIA GASTROINTESTINAL
LISSETH PAOLA LOPEZ NARVAEZ
NUTRICION 2014
VIII SEMESTRE

IMPORTANCIA
Alteraciones nutricionales por malabsorción, anorexia, restriccionesdietéticas y aumento en los requerimientos de nutrientes o de laspérdidas.
Proveer soporte nutricional, indicaciones adecuadas, vía dealimentación, formulaciones y monitoreo de su seguridad y eficacia.
Obesidad relevante por complicaciones como colelitiasis, hígado grasono alcohólico, etc.
Muchos trastornos GI pueden producir alteraciones en la secreción, sensibilidad gástrica y absorción de nutrientes.
Aunque no siempre está implicada la dieta del individuo, los hábitos alimenticios y los tipos de alimentos que consume
juegan un papel importante en el inicio, tratamiento y prevención de muchos trastornos GI. La dieta, en la mayoría
de los casos, influye en la reducción del dolor, corrige las deficiencias nutricionales y mejora el estado de bienestar del
paciente y su calidad de vida.

PATOLOGIAS GI MAS FRECUENTES
Reflujo gastroesofágico: Flujo retrógrado del estómago o contenido duodenal.
Esofagitis o inflamación del esófago.
Dispepsia o indigestión: Malestar gástrico, después de comidas.
Gastritis o inflamación del estómago.
Gastritis atrófica o inflamación crónica del estómago, deterioro de paredes por Acs.
Hernia hiatal: Dilatación de parte del estómago, hacia el tórax, por el diafragma.
Ulcera péptica: Lesión en mucosa del esófago, estómago o duodeno (1ra. intestino delgado) por acción del ácido del jugo gástrico.
Enfermedad celíaca: Sd. de absorción deficiente, sensible al gluten.
Intolerancia a la lactosa: Incapacidad para digerir la lactosa, deficiencia de lactasa.
Estreñimiento: Se reduce la frecuencia/cantidad de defecaciones.
Diarrea: Volumen anormal y carácter líquido de las heces.
Enfermedad de Crohn: Enf. inflamatoria, crónica y origen desconocido afecta ID y colon.
Colitis Ulcerosa: Enf. inflamatoria de mucosa del colon (I. grueso).
Síndrome de asa ciega: Altera el ID por desarrollo bacteriano excesivo y absorción deficiente.
Síndrome del intestino irritable: Defecación anormal y disfunción intestinal desde más de 3 meses.



SOPORTE NUTRICIONAL
Individual y adaptarse a las diferentes circunstancias delpaciente.
Requiere valoración nutricional, para tto. individual adecuado.
Objetivos:
Eliminar cualquier agente desencadenante de la patología.
Seleccionar alimentos de composición y consistencia adecuadaque prevengan dolor e irritación de la mucosa GI, el RGE y acidezde las secreciones gástricas, según sea su situación.
Valorar situación nutricional, corregir deficiencias nutricionales ymejorar estado de bienestar del paciente.

ESOFAGITIS POR REFLUJO Reflujo de contenido gástrico, infecciones virales y bacterianas y con
ingestión de agentes corrosivos.
Objetivos:
Prevenir dolor e irritación de mucosa de esófago, evitando consumo dealimentos ácidos o condimentados.
Prevenir RGE evitando consumo de grasa alimenticia y de alcohol.
Disminuir acidez de secreciones gástricas evitando consumo de bebidasestimulantes como café, bebidas alcohólicas y fermentadas.
RECOMENDACIONES NUTRICIONALES
• Evitar alimentos con pH ácido: zumos cítricos (naranja, pomelo, limón), tomate, bebidas gaseosas o alimentos condimentados.
• Evitar comidas abundantes y ricas en grasa, (carnes y quesos grasos), 2-3 h antes de acostarse.
• Aumentar consumo de alimentos ricos en proteínas y bajos en grasas: carnes magras y lácteos desnatados.
• Aumentar consumo de carbohidratos bajos en grasas, pan, cereales, pastas, patatas, etc.
• Evitar chocolate, menta, canela, ajo y cebolla, relajan el esfínter esofágico.
• Evitar café y bebidas alcohólicas fermentadas: cerveza y vino, estimulan secreción de ácido gástrico.
• Mantener posición vertical y evitar excesos físicos después de comer.
• Fraccionar las comidas para comer más veces con menos volumen.
• Evitar ropas ajustadas después de comida.
• No fumar.
• Evitar reflujo nocturno: dormir en cama con cabecera elevada unos 10 a 20 cm.

GASTRITIS Y ULCERA PEPTICA Anormalidades microbianas o químicas integridad de la mucosa gástrica.
Causa: Helicobacter Pylori, uso prolongado de medicamentos, abuso de alcohol, tabaco e ingestión de sustancias erosivas.
Gastritis: Inflamación e irritación en mucosa del estómago, constante contacto con secreciones gástricas y microorganismos.
Úlcera péptica: lesión más profunda en mucosa del estómago o duodeno, por infección con H. Pylori, permite que el ácido del jugo gástrico, erosione la mucosa.
Objetivos:
Erradicar H. Pylori.
Eliminar cualquier agente desencadenante (antibióticos, antiácidos, alcohol...).
Garantizar buen estado nutricional y evitar deficiencias.
Valorar función de la dieta en estos tratamientos.
Seguimiento, dieta de gran calidad nutricional, completa y suficiente, evitar los alimentos o sustancias que estimulen secreción gástrica.
Utilizar alimentos fuentes de antioxidantes y ricos en omega 3 efecto protector.
RECOMENDACIONES NUTRICIONALES
• Masticar muy bien los alimentos y evitar los que son difíciles de digerir.
• Disminuir consumo de bebidas alcohólicas fermentadas.
• Evitar café. Cafeinado y descafeinado.
• Evitar alimentos muy condimentados, (pimienta).
• Aumentar consumo alimentos ricos en omega 3, (pescados azules, como el atún, el salmón, el bonito y las sardinas y alimentos enriquecidos con omega 3) y alimentos ricos en omega 6 (aceites vegetales de maíz, girasol y soya). Efecto protector.
• Evitar comidas abundantes y ricas en grasa antes de acostarse.
• No fumar.
• No utilizar antibióticos o antiácidos.
• Situaciones de estrés: alimentación enteral temprana y continua. Mantener barrera de mucosa, reduce riesgo de úlcera por estrés.

ENFERMEDAD CELIACA
Intolerancia al gluten.
Trigo, cebada, avena y centeno.
Daño en vellosidades de mucosa intestinal: absorción deficiente de nutrientes, dolor abdominal, diarrea, esteatorrea y heces voluminosas.
Objetivos:
Dieta: productos naturales libre de gluten y restringiendo cantidades totales de grasas.
Intolerancia secundaria a la lactosa. Restricción de lácteos.
Suplementación de nutrientes, vitaminas, minerales y proteínas adicionales: Hierro, calcio, ácido fólico y vitaminas liposolubles (A, K, D, E)
RECOMENDACIONES NUTRICIONALES
Excluir de por vida: trigo, avena, cebada y centeno.
Principio dieta rica en proteínas y energía. Evitar hasta tolerancia, lácteos y alimentos ricos en grasas.
Nada de Glutén en ningún alimento.
Cantidad indicada: leche, queso, huevo, carnes rojas, ave, pescado, patata, frutas, verduras, azúcar y aceite.
Panes, galletas, pastas y cereales solo elaborados a base de harina de maíz, arroz, mijo, quinoa, tapioca, grano de soja o patata.
Evitar carnes preparadas con trigo, avena, cebada o centeno: salchichas,croquetas, carne mechada, atún en lata. Cualquier producto de queso conavena, aderezos, sopas y caldos comerciales, verduras en lata, algunossucedáneos del café como malta, etc.
Educación nutricional de estos pacientes.

DIARREA Evacuación frecuente de heces líquidas, pérdida excesiva de
líquido, sodio y potasio.
Paso rápido de alimentos por intestino, reducción de digestiónenzimática, mayor secreción de líquidos y pérdida de nutrientes.
FORMAS:Diarreas osmóticas: nutrientes o solutos que no se absorben bien. Diarreas secretorias: secreción activa de agua y electrolitos por pared intestinal, por bacterias, virus o hormonas. Diarreas exudativas: daño en la mucosa del intestino, derrame de moco, sangre y proteínas, con acumulación de agua en el intestino.

OBJETIVOS
Diagnosticar y eliminar la causa
Evitar DHT, reposición de pérdidas.
Valorar situación nutricional y corregirla con dieta adecuada
La fibra soluble.
RECOMENDACIONES NUTRICIONALES
Corregir: pérdida de líquidos y electrolitos.
Adultos: consumo caldos ricos en sal.
Iniciar consumo de alimentos sólidos gradual: harinas y siguiendo proteínas.
Evitar consumo de azúcares en exceso. alcoholes y leche.
De una dieta controlada en grasas, a una dieta normal según tolerancia del paciente.
Comidas frecuentes, poco copiosas.
Evitar las bebidas con cafeína.

ESTREÑIMIENTO
•Se efectúan menos de tres defecaciones por semana, mientras se consume una dieta rica en fibra
•Transcurren más de tres días sin la expulsión de heces
•El peso de las heces expulsadas en un día es menor a 35 g (cuando lo normal es de 100 a 200 g/día)
Reduce la frecuencia o la cantidad de defecaciones.
Suelen incluirse heces duras, esfuerzo en la
defecación y defecaciones poco frecuentes.
•No hacer caso a la sensación de urgencia para defecar y postergarlo.
•La falta de fibra en la dieta.
•El consumo insuficiente de líquidos.
•La inactividad física y la vida sedentaria.
•El uso crónico de laxantes.
•La ansiedad y el estrés
Entre las causas más comunes de
estreñimiento en las personas que por lo demás están sanas, podemos mencionar:
•Efectos secundarios de medicamentos.
•Embarazo.
•Enfermedades del colon.
•Enfermedad celíaca
•Úlcera duodenal.
•Cáncer gástrico.
•Fibrosis quística.
Estreñimiento crónico puede derivar de diversas
situaciones orgánicas:

ESTREÑIMIENTO Tratamiento: PREVENCIÓN
Dieta rica en fibra, mucho líquido, ejercicio físico y atendiendo la sensación de urgencia para defecar.
25 a 30 g de fibra dietética por día, se aumentarán poco a poco.
Consumo > 50 g de fibra/día o incremento grotesco: distensión abdominal, diarrea y flatulencia.
Fibra: frutas y verduras, los panes y cereales integrales, las legumbres y los frutos secos.
Los pacientes que usan laxantes, deben sustituirlos hasta que logren dejarlos.
Estreñimiento crónico o relacionados con trastornos funcionales: entrenamiento intensivo del intestino, uso de reblandecedores fecales y otros medicamentos, si es necesario, corrección quirúrgica.

RECOMENDACIONES NUTRICIONALES
No retrasar necesidad de ir al baño.
Consumir abundante líquido. (2Lt)
Alimentos ricos en fibra: frutas y verduras, cereales integrales, legumbres y frutos secos, gradualmente para evitar flatulencia, calambres o diarrea.
Principalmente las que tienen cáscara, vaina o semillas, total de 5 a 8 porciones/día.
Aumentar : panes, pastas y cereales de grano entero o integrales. Consumo de 6 a 11 raciones diarias.
Incluir salvados con moderación e incrementarlos. De 1cuc./Día a máx. 4 a 6.
Aumentar actividad física.
Antes de usar cualquier laxante, consulte a su médico.

ENFERMEDAD INTESTINAL INFLAMATORIA
Causas desconocidas, predisposición genética, factores ambientales e
infecciosos.
Inflamación, aumenta secreción en colon de moco,
absorción deficiente y mayor contenido fecal.
Bajo peso , retardo del crecimiento. Riesgo de
malnutrición.
Enfermedad de Crohn: Enf. crónica , cualquier parte del intestino ( boca
hasta el ano, principalmente el ID y luego el colon).
Colitis Ulcerosa:Enfermedad inflamatoria de
la mucosa del colon.
Intolerancia a los alimentos, diarrea, fiebre, pérdida de
peso, desnutrición, deficiencia de crecimiento y
manifestaciones en piel.
Apoyo nutricional oportuno (oral, enteral o parenteral),
vital en el tto. DNT compromete función
digestiva y absorción e incrementa permeabilidad del tubo digestivo hacia
agentes infecciosos.
Requerimientos energéticos pueden incrementarse hasta
un 50%.
Las deficiencias más frecuentes son: proteínas, vitaminas A, E, B1, B2, B6, ácido fólico, Niacina y zinc.


Alimentos ricos en proteínas y
de fácil digestión: clara
del huevo, pescado, ave,
quesos, cereales y legumbres.
Adecuar dieta a necesidades individuales.
Dieta: sin fibra para reducir
diarrea; Limitar alimentos duros
difíciles de tragar para
evitar síntomas de obstrucción.
Comida en porciones
pequeñas y más frecuentes.
Difícil absorción de grasas:
suplementos con ácidos grasos de cadena media:
calorías y transporte de
vitaminas liposolubles (K, E,
D y A).
Incrementar consumo de
Omega 3 en los procesos
inflamatorios: salmón, atún, la
caballa, etc. o suplementos con
omega 3
Eliminar alimentos no tolerados o que
sean posibles alergenos.
No dejar de tomar lácteos, sólo si
producen intolerancia.
RECOMENDACIONES NUTRICIONALES
EN CASO DE MALNUTRICIÓN, SE VALORARÁ LA SUPLEMENTACIÓN

En EN LA ENFERMEDAD DE CROHN
• Se recomienda en empleo de dietas poliméricas.
• Evitar dietas con lactosa o elevado contenido de sacarosas-por el riesgo de producir o empeorar la diarrea

http://www.soportenutricional.com.ar/docs/publicaciones/Nutricion-para-el-gastroenterologo.pdf
http://www.elsevierinstituciones.com/ficheros/booktemplate/9788475927220/files/Capitulo44.pdf
http://www.nutriciaclinico.es/pacientes_enfermedades/gastrointestinales_celiaca.asp#transtornos_gastrointestinales