protesis somatica
Transcript of protesis somatica

HISTORIA DE LA PROTESIS
Porque los seres humanos antiguos tuvieron que ocuparse de accidentes, de guerras, y de deformidades genéticas, deben también haber aprendido ocuparse de estos problemas con una cierta clase de prótesis. La mejor evidencia que encontramos está a través de expedientes escritos. Escrito en 484 B.C., las historias de Herodotus dicen de un soldado persa que escape terrajas cortando la parte de su pie, entonces substituyéndola por una prótesis de madera.
Durante las edades oscuras, los cirujanos pararon el sangrar machacando el miembro, o sumergiéndolo en aceite que hervía! El adelanto de la prótesis permanecía estancado hasta las guerras más modernas porque las guerras crearon una necesidad de mucha prótesis de ser hecho para los soldados dañados.
La guerra civil creó una gran necesidad de miembros artificiales. Esta demanda aumentó el número de las compañías que trataban de los miembros artificiales.
En 1917, los fabricantes del miembro y la asociación artificiales de la paréntesis fueron formados. Entre la guerra mundial I y la Segunda Guerra Mundial, la gente que hacía los brazos prostéticos y las piernas comenzaban a ser vistas más profesionalmente en vez como de artesanos.
Después de la Segunda Guerra Mundial, más investigación fue hecha para mejorar la prótesis y consecuentemente, los dispositivos prostéticos han mejorado grandemente. En 1970, fundaron a la academia americana de Orthotists y Prosthetists para avanzar estudios. Los Estados Unidos utilizaron un esfuerzo de la investigación llamado el programa artificial del miembro financiado por la administración de los veteranos. Ahora la asociación se ha de
sarrollado en el Orthotic americano y la asociación prostética. Ahora la meta de AOPÁs es ayudar a sus miembros superados más fácilmente y adaptarse al negocio omnipresente y a las ediciones reguladoras que desafíen el sustento y la oportunidad del profesional de O&P para el éxito.

PROTESIS MAS DURADERAS: En los últimos años, los especialistas en ortopedia y traumatología han sido testigos de la gestación de nuevas prótesis para reemplazos articulares de cadera. Estas modernas prótesis, disponibles actualmente en nuestro país, se caracterizan por ser más duraderas que sus antecesoras, de manera que permiten reducir la necesidad de nuevas intervenciones para reemplazar el reemplazo articular desgastado. “Las perspectivas de los reemplazos articulares que proporcionan estas nuevas prótesis son muy buenas. A los 10 años de realizado un implante, el 95 por ciento de estas prótesis sigue siendo funcional”, asegura Ernesto de Santis, director de la Clínica de Ortopedia de la Universidad Católica de Roma, Italia. De paso por Buenos Aires para participar de actividades científicas de la Asociación para el Estudio de la Cadera y la Rodilla (Acaro),
De Santis –una autoridad mundial en reemplazos de cadera– brindó un panorama sobre los recientes avances que ha experimentado en los últimos años su especialidad. Implantes más duraderos “La posibilidad de disponer de nuevos materiales que se acercan cada vez más a las necesidades de elasticidad del hueso han sido sin lugar a dudas el avance más relevante de los últimos años”, afirma De Santis. En los últimos tiempos, las clásicas prótesis de acero, cromo y cobalto han cedido espacio ante el avasallador avance de las prótesis de titanio. “Con las prótesis de titanio el hueso no es reabsorbido, no se destruye tanto y tiene un crecimiento mucho más favorables”, agrega este especialista.
Otro aspecto destacable ha sido el diseño de los implantes. “Las nuevas prótesis se asemejan mucho más a la fisiología y la anatomía de la articulación de la cadera que debe ser reemplazad, y eso es una gran ventaja”, comenta. Son principalmente los avances en el diseño los que han permitido que en muchas de estas intervenciones se evite el uso de cemento para fijar las prótesis. Esto ha sido posible gracias a que las nuevas prótesis se encajan tan íntimamente al hueso, de modo tal que quedan aprisionadas con una notable firmeza. Firmeza a la que también aportan las nuevas superficies que los expertos en ortopedia y traumatología emplean en estos días. “Para que la prótesis pueda unirse íntimamente al hueso debe reunir muchas características. Una de las principales es que la superficie de la prótesis no sea lisa, sino porosa para una vez implantada ser rellenada por el tejido óseo”, explica De Santis. Para colaborar con este proceso de fusión entre la prótesis y el hueso, las nuevas prótesis tiene superficies no sólo porosas sino también conformadas por materiales bioactivos, como la hidroxapatita y el bioglass. “Todos estos avances permiten hoy disminuir el desgaste y las fallas en los reemplazos de cadera, disminuyendo notoriamente la necesidad de realizar nuevas operaciones para cambiar el reemplazo articular.
Nuestra meta para los próximos años es lograr que el éxito que tienen hoy las prótesis a los 10 años de ser implantadas se mantenga 10 ó 20 años más”, asegura De Santis. Perspectivas Todo hace suponer que los próximos avances en materia de recambio articular no provendrán del campo de la ortopedia y la traumatología, sino en todo caso de la genética y la ingeniería de tejidos. “La ingeniería tisular y la genética están haciendo grandes progresos. La proteína

morfogenética, por ejemplo, es un futuro de esperanza para esta problemática; esta es una de tantas proteínas en investigación que facilitan el crecimiento y la recuperación del hueso.
La idea es utilizar estas proteínas como complemento de los implantes”, confirma De Santis. Por otro lado, también se encuentran bastante avanzadas las líneas de investigación que trabajan sobre las polémicas y famosas células stem o totipotenciales, aquellas células capaces de madurar en cualquier célula del organismo humano. “Dentro de 10 años seguramente podremos emplear células stem capaces de diferenciarse rápidamente en células óseas, para colocarlas en la interfase entre la prótesis y el hueso.
DISEÑO DE PROTESIS EN EL SIGLO XX
Para el siglo XX, el objetivo de que los amputados regresaran a su vida laboral, es alcanzado gracias a los esfuerzos del médico francés Gripoulleau, quien realizó diferentes accesorios que podían se usados como unidad terminal, tales como anillos, ganchos y diversos instrumentos metálicos, que brindaban la capacidad de realizar trabajo de fuerza o de precisión.
En el año de 1912 Dorrance en Estados Unidos desarrolló el Hook, que es una unidad terminal que permite abrir activamente, mediante movimientos de la cintura escapular, además se cierra pasivamente por la acción de un tirante de goma. Casi al mismo tiempo fue desarrollado en Alemania el gancho Fischer cuya ventaja principal era que poseía una mayor potencia y diversidad en los tipos de prensión y sujeción de los objetos. Cinco años más tarde en Estados Unidos se fundó la “American Limb Makers Association”, lo que produjo una revolución en los materiales empleados para la construcción de prótesis, volviéndose estos más ligeros y dúctiles. En esta época se generaliza la utilización de fibras sintéticas, polímeros y aleaciones de aluminio.
El origen de las prótesis activadas por los músculos del muñón se da en Alemania gracias a Sauerbruch, el cual logra idear como conectar la musculatura flexora del antebrazo con el mecanismo de la mano artificial, mediante varillas de marfil que hacía pasar a través de túneles cutáneos, haciendo posible que la prótesis se moviera de forma activa debido a la contracción muscular.
Es hasta 1946 cuando se crean sistemas de propulsión asistida, dando origen a las prótesis neumáticas y eléctricas. Un sistema de propulsión asistida es aquel en el que el movimiento es activado por algún agente externo al cuerpo. Uno de los sistemas protésicos de propulsión asistida es el neumático, el cual fue empleado de manera recurrente durante la crisis de dismelia en Alemania en 1962, debido a que ésta brindaba la opción de que el paciente mantuviera la función táctil activa, gracias a las prótesis de terminal abierto, el cual es un sistema de fijación en el que el muñón asoma por el final de la prótesis.

Las prótesis con mando mioeléctrico comienzan a surgir en el año de 1960 en Rusia. Esta opción protésica funciona con pequeños potenciales extraídos durante la contracción de las masas musculares del muñón, siendo estos conducidos y amplificados para obtener el movimiento de la misma. En sus inicios, este tipo de prótesis solo era colocada para amputados de antebrazo, logrando una fuerza prensora de dos kilos.
En 1962 surgen las prótesis de esqueleto cilíndrico, las cuales poseen un armazón formado por tubos metálicos o de diferentes materiales sintéticos, cubiertos de una sustancia esponjosa, logrando así una apariencia más cercana a la de un brazo sano. Esta prótesis se desarrolló en la Universidad de Münster, Alemania.
TIPOS DE PROTESIS
FUNCION DE LA MANO: La mano realiza principalmente dos funciones; la prensión y el tacto, las cuales permiten al hombre convertir ideas en formas, la mano otorga además expresión a las palabras, tal es el caso del escultor o el sordomudo. El sentido del tacto desarrolla totalmente la capacidad de la mano, sin éste nos sería imposible medir la fuerza prensora. Es importante mencionar que el dedo pulgar representa el miembro más importante de la mano, sin éste la capacidad de la mano se reduce hasta en un 40% .
Los principales tipos de prensión de la mano son de suma importancia, ya que la prótesis deberá ser diseñada para cumplirlos. A continuación se muestran cuatro formas básicas de prensión de la mano, que combinadas cumplen con todos los movimientos realizados por ésta, los cuales son: prensión en pinza fina con la punta de los dedos, prensión en puño, gruesa o en superficie, prensión en gancho y prensión en llave.
INVESTIGACIONES RECIENTES EN DISEÑO DE MANOS
La mano de Canterbury [Dunlop, 2003] utiliza eslabones mecánicos movidos directamente para actuar los dedos en forma similar a la mano humana. El movimiento directo de los eslabones se utiliza para reducir los problemas que presentan otros diseños de manos. Cada dedo de esta mano tiene 2.25 grados de libertad, la parte fraccionaria se debe al mecanismo para extender los dedos que es compartido por cuatro dedos. Los motores de corriente directa tienen una reducción por engranes 16:1, su tamaño es de 65 mm de largo y 12 mm de diámetro.
Los dedos cuentan con sensores de presión en cada articulación y en la punta de los dedos, lo que hace que cada dedo tenga cuatro sensores de presión, dos motores de corriente directa, dos encoders y un sensor de efecto Hall. El pulgar tiene solo un motor y tres sensores de fuerza, mientras que la palma tiene las funciones de abrir todos los dedos y la rotación del pulgar, lo cual implica dos motores, dos encoders, dos sensores de efecto Hall y tres sensores de fuerza. Todo esto da un total de 91 cables, por lo que se requirió un sistema de control distribuido utilizando un PsoC de Semiconductores Cypress. Este microprocesador actualmente solo es capaz de controlar la posición y velocidad, mientras que la cinemática y comandos complejos se calculan en una computadora.El manipulador desarrollado en la Universidad de Reading, Inglaterra [Harris, Kyberd, 2003] propone el uso de cables Bowden (chicotes) dirigidos

a cada unión como el medio para actuar los dedos. Este diseño simplifica el control de la mano al eliminar el acoplamiento entre juntas y permite la traslación directa y precisa entre las juntas y los motores que mueven los cables. La cinemática de los dedos se simula con mayor precisión al permitir dos grados de libertad con el mismo centro de rotación en el nudillo más grande de la mano. Esta mano incluye sensores en las yemas de los dedos para incrementar la precisión en la sujeción. En la figura 5 se muestra el prototipo de esta mano.
Actualmente las funciones de las prótesis de mano están limitadas al cierre y apertura, la diferencia entre éstas radican en el tipo de control que emplean. Entre los países con mayor avance tecnológico e investigación sobre prótesis, se encuentran Alemania, Estados Unidos, Francia, Inglaterra y Japón.
PROTESIS BUCALES
Las prótesis bucales rehabilitan defectos de los maxilares, siendo diferentes los requisitos, funciones y tipos, dependiendo si son para maxilares superiores o inferiores. Según la localización y ubicación del defecto.
Obturatrices:
para las pérdidas de sustancia del maxilar superior, que producen comunicaciones buco sinusales, es decir, entre la cavidad bucal y las vía aérea.Son prótesis que se realizan para sustituir las pérdidas de sustancia del maxilar superior, lo cual tiene como consecuencia comunicaciones buco sinusales, es decir que se pierde la separación natural entre la cavidad bucal y las vías aéreas.
Las prótesis obturatrices, son de diferente tamaño, extensión, tipo de construcción y materiales, según el caso. Son de acrílico termo-polimerizable, a veces combinado con silicona de grado médico y su objetivo fundamental es obturar la comunicación entre la vía aérea y

digestiva, resultante de la lesión, devolviendo las funciones de masticación, deglución, y fonación perdidas o alteradas. Estas se pueden realizar en pacientes totalmente desdentados o que tengan piezas dentarias remanentes. De ser posible se pueden colocar implantes de óseo integración para tener una mejor fijación de la misma.
Mandibulares:
sustituyen sustancia ósea perdida en el maxilar inferior. Las prótesis mandibulares, son las que sustituyen sustancia mandibular. Pueden ser internas, colocadas en una intervención quirúrgica, o externas, según el caso lo requiera.
Los materiales que se utilizan pueden ser: acrílico, silicona, cromo-cobalto, acero, seleccionándose uno de ellos o combinándose con otro. Esto es el resultado del estudio del caso entre los equipos de cirugía y prótesis que tratan al paciente.

Velofaríngeas:
para obturar defectos, cuando existen pérdidas de los tejidos del velo de paladarPrótesis Velo faríngeas ó velo-palatales, se realizan cuando existe alteración de los tejidos del velo del paladar, no siendo posible la rehabilitación quirúrgica o como elemento temporario, hasta que el médico tratante decida el cierre quirúrgico. Su objetivo fundamental mejorar las funciones de fonación y deglución, perdidas o alteradas.
.
PROTESIS INTERNA
Endoprótesis o inclusiones: son las que se preparan para ser incluidas en el medio interno por el equipo de cirugía, rellenos subcutáneos faciales, toráxicos, etc.
Son las que se preparan para ser incluidas en el medio interno por el equipo de cirugía, rellenos subcutáneos faciales, toráxicos, calotas craneanas, etc.
Todas son confeccionadas mediante técnicas de impresión, en forma individual, según el tamaño y forma requeridas para el caso en particular, diseñadas de acuerdo a las necesidades planteadas por el médico tratante.
Un miembro del equipo del Servicio está presente en el acto quirúrgico a los efectos de poder realizar algún retoque a la prótesis, en caso de ser necesario, en el momento de su instalación.

PROTESIS DE IMPLANTE
La implantología ha revolucionado las técnicas de rehabilitación en la odontología, lográndose tratamientos que logran una estética y firmeza en las restauraciones, que dan una seguridad y confort inigualables a los portadores de prótesis. Como no podía ser de otra manera, los proveedoras de implantes fueron cambiando la forma y tamaño de los mismos para poder ser aplicados en las técnicas de reconstrucción maxilo-faciales. Estas técnicas de última generación, se incorporaron rápidamente a nuestro Servicio, con la colaboración de firmas importadoras de plaza, para mejorar los tratamientos en nuestros pacientes. La posibilidad de colocar implantes en los pacientes a rehabilitar, si luego de un pormenorizado estudio, el caso lo permite, hace que uno de los problemas más difíciles de resolver, el anclaje, esté resuelto.
En todos los tratamientos en que la fijación está comprometida, es factible realizar prótesis implanto asistidas.
La fijación que se logra en las prótesis maxilo-faciales, no importa su tamaño y peso, hace que los pacientes portadores de las mismas, retomen su vida familiar y social, con la seguridad, que el riesgo de desplazamiento o desprendimiento de la restauración es mínimo.
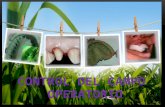
PROTESIS SOMATICAS
Son las prótesis que reponen sustancia perdida en zonas alejadas del rostro, como por ejemplo: prótesis de mano, dedos, seno, pezón, parches en pierna, brazos, tórax, entre otras.
Se realizan en silicona de grado médico, caracterizada (pintada), color piel a los efectos que se mimetice con los tejidos que la rodean. Su proceso de confección se realiza con técnicas y equipamiento similares a las prótesis bucales, por lo que se realizan en este Servicio.

PROTESIS FACIAL
Se realizan todas en forma individual, mediante impresiones (moldes), de la zona afectada, con materiales de alta pureza, de grado médico. Es de destacar que la rehabilitación protética se utiliza exclusivamente cuando es imposible la corrección quirúrgica del defecto o actuando interdisciplinariamente con el equipo médico tratante.
Oculares:
reponen protéticamente la enucleación o atrofia del globo ocular. Son las prótesis que reponen el globo ocular perdido. Se confeccionan en acrílico termo curable de alta pureza, mediante una impresión (molde) de la cavidad anoftálmica, con lo cual se asegura el relleno total de la misma, evitándose las deformaciones causadas por las prótesis en forma de cascarilla. Son individuales para cada caso.
Oculopalpebrales u orbitarias:
cuando la extensión de la lesión involucra además, a los tejidos peri-oculares. También denominadas prótesis orbitarias, cuando la extensión de la lesión involucra además del globo ocular a los tejidos peri-oculares. En su confección se utilizan acrílicos de termo-polimerización o siliconas de grado médico, aunque si el caso lo requiere se combinan ambos materiales. Se caracterizan o pintan del color de la piel del paciente, lográndose un efecto estético muy bueno, pasando completamente desapercibidas.
El modo de fijación puede ser mediante adhesivos especiales o mecánicamente a los anteojos y si el caso lo permite pueden colocarse implantes de óseo-integración.
Nasales:

En caso exéresis del apéndice nasal. La exéresis del apéndice nasal, puede ser total o parcial. Los materiales utilizados para la restauración protética, son generalmente acrílicos de termo-polimerización o siliconas de grado médico. El sistema de fijación puede ser mecánico o por medio de adhesivos cutáneos.
También pueden ser fijadas mecánicamente mediante implantes de óseo-integración. La selección del tipo de prótesis y medio de anclaje va a depender de cada caso en particular, debiéndose tener en cuenta los tratamientos previos a los que haya sido sometido el paciente o los que sean necesarios realizarle para lograr una cura definitiva.
Auriculares:
para la rehabilitación del pabellón de la oreja.Son prótesis que reponen la pérdida del pabellón auricular, cada caso es de resolución diferente, debiéndose valorar la extensión de la excéresis (total o parcial), el método de fijación, los materiales a emplear, la necesidad de trabajo multidisciplinario y la imposibilidad de rehabilitación quirúrgica.
Faciales extensas:

cuando la lesión abarca más de dos regiones faciales. Son las prótesis que se realizan, cuando la lesión abarca más de dos regiones faciales. Los materiales en que se confeccionan son los acrílicos y/o siliconas de grado médico, que se colorean intrínseca y extrínsecamente, para lograr el color de la piel del paciente, especialmente los correspondientes a la zona periférica de la lesión.
Debido a la extensión del este tipo de prótesis, los medios de fijación que se utilizan, son generalmente combinados o inclusive nos vemos en la necesidad de diseñar, algún dispositivo no convencional, específicamente, para cada caso en particular.
CUIDADOS
Antes de que cualquier cuidado se haga a las prótesis, el amputee debe saber exactamente utilizarlo. Los instructores especiales deben darles la instrucción. Estos períodos que mandan tomarán solamente horas de un par o semanas de un par. Muchas veces, los amputees se convierten en los amaestradores maravillosos ellos mismos.
Al cuidar para la prótesis, es esencial que el socket interior está limpio. Pero, no importa cómo es bueno usted toma cuidado de un dispositivo prostético, se sujeta al desgaste razonable y al rasgón. Los miembros artificiales con los empalmes deben ser lubricado. La flojedad de empalmes y de grietas se debe fijar inmediatamente. Las piernas prostéticas no se deben desgastar sin los zapatos porque ésta causará desgaste excesivo en el tocón y la parte artificial.
Para las manos y los brazos artificiales, el amputee debe recordar no utilizar las prótesis para cualquier cosa que no harían a una mano verdadera.

INSTITUTO PARTICUAR “GUILLERMO ALMENARA”
TRABAJO ENCARGADO : “PROTESIS SOMATICA”
DOCENTE : MARLENE CORAZI
ALUMNOS : AIDE MURIELSOFIA SERRANOCRISTIAN BARANDIARAN
ESPECIALIDAD : PROTESIS DENTAL
SEMESTRE : II
TACNA - PERÚ
2010