INFECCIONES RESPIRATORIAS ALTAS, TORUS PALATINO Y MANDIBULAR, CIRUGIA ORTOGNÁTICA, CROMOSOMA IX Y ...
-
Upload
carlitosjm -
Category
Documents
-
view
3.382 -
download
5
Transcript of INFECCIONES RESPIRATORIAS ALTAS, TORUS PALATINO Y MANDIBULAR, CIRUGIA ORTOGNÁTICA, CROMOSOMA IX Y ...

Escuela académico profesional de Estomatología Facultad: Ciencias de la
Salud
Curso: Semiología
Profesor: DR Jose Meza Rivas
Integrantes:-Miranda Canto Edinson-Moreno Vidal, Carlos Javier-Montes Yana Daniel
Sección: N°4
INFECCIONES RESPIRATORIAS ALTAS, TORUS PALATINO Y MANDIBULAR, CIRUGIA ORTOGNÁTICA, CROMOSOMA IX Y
X.

INFECCIONES RESPIRATORIAS ALTAS
Una infección respiratoria alta o Infección de vía respiratoria superior, es una enfermedad causada por una infección aguda de la tracto respiratorio superior: nariz, senos, nasales, faringe o laringe. La mayor parte de las infecciones respiratorias altas son causadas por virus, especialmente el rinovirus.

Afectan: nasofaringe, orofaringe, laringe, tráquea, oído y senos paranasales.
Debe recordarse que la mucosa del tracto respiratorio superior es continua por lo queuna infección en cualquiera de sus sectores puede propagarse hacia sus sectores inferiores.

RESFRIADO COMÚN

RESFRIADO COMÚN
Definición
El resfriado común es una infecciosa viral leve de la nariz y la garganta, el sistema respiratorio superior, generalmente implica goteo nasal, congestión nasal y estornudos, picor, dolor o flema en la garganta. Asimismo, es posible que se presente dolor de cabeza u otros síntomas. Existen más de 200 virus diferentes que pueden causar un resfriado.
El resfriado común pertenece a las infecciones del tracto respiratorio superior. Es distinto de la gripe, una infección viral más grave del tracto respiratorio que muestra síntomas adicionales: fiebre en aumento, temblores y dolores musculares.

Cuando alguien esta resfriado, la secreción nasal estará atestada de los virus causantes y los estornudos, al
igual que sonarse o enjugarse la nariz, los propagan. Un resfriado se puede coger inhalando el virus por estar sentado cerca de alguien que estornuda o al tocarse la nariz, los ojos o la boca después de haber tocado algo contaminado por el virus, un teléfono o la mano de alquien que se ha cubierto para estornudar.
Las personas son más contagiosas durante los primeros 2 a 3 días del resfriado y ya no son del todo contagiosas durante los días 7 a 10.
RESFRIADO COMÚN

ADENOIDITIS

ADENOIDITIS
Las adenoides están situadas en la porción superior de la
nasofaringe, por detrás de las fosas nasales, y su función principal es defender, en los primeros años de la vida, las vías respiratorias superiores de las agresiones externas: virus, bacterias, gérmenes.
La adenoiditis es la inflamación o hipertrofia del tejido que conforman esos ganglios.

Infección aguda de la amígdala faríngea
Generalmente bacteriana
Puede dar lugar a hipertrofia adenoidea
ADENOIDITIS

HIPERTROFIA ADENOIDEA. CLÍNICA.
OBSTRUCCIÓN NASAL
RESPIRACIÓN BUCAL
Ronquidosnocturnos
Faciesadenoidea
Tos irritativa
ADENOIDITIS

HIPERTROFIA ADENOIDEA CLÍNICA
Cara afinada lateralmente, con boca entreabierta y labio superior antevertido. En la región cervical se observan poliadenopatías indoloras.
El examen de la cavidad bucal revela el clásico paladar ojival, con alteraciones en el ordenamiento dentario.
ADENOIDITIS
Facies adenoidea

HIPERTROFIA ADENOIDEA COMPLICACIONES.
OBSTRUCCIÓN NASAL
ESTANCAMIENTO DE SECRECIONES
Halitosis
Vómitos Tos productivaAnorexia
Retraso del crecimiento
OTITIS SEROSA
Hipoacusia
Retraso escolar
Hipoventilación
Apneas del sueño
Catarro descendente
ADENOIDITIS

OTITIS MEDIA AGUDA (OMA)

Inflamación de la mucosa del oído medio con presencia de exudado, secreción o derrame purulento y afectación frecuente de las celdas mastoideas adyacentes y mucosa tubárica
OTITIS MEDIA AGUDA (OMA)

Incidencia:20 % de los niños < de 6 años85 % de los niños < de 3 años
OMA recurrente (OMAr). Presencia de 3 o mas episodios de OMA en 6 meses o de 4 o mas en 1 año
OTITIS MEDIA AGUDA (OMA)

Streptococcus pneumoniae: 40-45 % Cepas totalmente resistentes a la penicilina: 10-15 % Cepas parcialmente resistentes a la penicilina:50-60 %
Haemophilus influenzae: 25 %Moraxella catarrhalis 10 %Streptococcus pyogenes 5 % Staphilococcus aureus 2 %
ETIOLOGÍA
OTITIS MEDIA AGUDA (OMA)

MayoresEdad < 18
mesesAsistencia a
guarderíaHta familiar de
OMAHta de OMArEnfermedad de
baseSind. DownLabio leporinoOtros
MenoresUso del chupeteLactancia
artificialTabaquismo
pasivo
FACTORES DE RIESGO
OTITIS MEDIA AGUDA (OMA)

Infección respiratoria superior previaFiebreOtalgia HipoacusiaIrritabilidad y rechazo del alimento
en el lactanteVómitos, diarrea
CLÍNICA
OTITIS MEDIA AGUDA (OMA)

Signo del tragoOTOSCOPIA
Tímpano hiperémicoAspecto mate con desaparición del
reflejo luminosoAbombamiento timpánicoPerforaciónPresencia de exudado purulento
EXPLORACIÓN
OTITIS MEDIA AGUDA (OMA)

TÍMPANO NORMAL OTITIS
EXPLORACIÓN
OTITIS MEDIA AGUDA (OMA)

ANTIBIÓTICOSPrimera elección:
Amoxicilina 80-90 mg/kg/día/8hCefalosporinas de 2ª o 3ª generación ó
Amoxicilia + ácido clavulánico
ANALGÉSICOS
TRATAMIENTO
OTITIS MEDIA AGUDA (OMA)

MastoiditisMeningitisBacteriemia (en < de 2 años con
etiología neumocócica)Déficit auditivoTrastorno del lenguaje
COMPLICACIONES
OTITIS MEDIA AGUDA (OMA)

Vacuna antineumocócicaVacuna anti Haemophilus influenzaeEvitar asistencia a guardería en < de
2 añosEvitar tabaquismo pasivo
PREVENCIÓN
OTITIS MEDIA AGUDA (OMA)

FARINGITIS

Enfermedad inflamatoria de la faringe o rinofaringe.
Motivo frecuente de consulta en niños, adolescentes y adultos jóvenes
Se puede presentar como síntoma aislado o como parte de un sindrome.
La gran mayoría son de causa viral pero es importante el reconocimiento oportuno de la faringoamigdalitis estreptocócica.
FARINGITIS

Agentes microbiológicos causales de faringitis
VIRUS Rinovirus – coronavirus Adenovirus Herpes simplex Influenza –
parainfluenza VEB y CMV HIV-1
CUADRO CLINICO Resfrío común Fiebre farigoconjuntival Gingivoestomatitis Gripe – laringitis Mononucleosis infecciosa Sindrome retroviral
agudo
FARINGITIS

FaringitisEpstein Barr

ENTEROVIRUSSindrome Pié mano Boca

Agentes microbiológicos causales de faringitis
CUADRO CLINICO Faringoamigdalitis-
escarlatina Faringitis Difteria
Lues secundaria Pneumonia
BACTERIAS Streptococcus ß
hemolítico grupo A Neisseria
gonorrheae Corynebacterium
difteria Treponema
pallidum Mycoplasma
pneumoniae

Fenómenos patogénicos en faringitis
EDEMAHIPEREMIA PURULENTOEXUDADO MEMBRANOSO
FIBRINOSO
FARINGITIS

Difteria

Mononucleosis Infecciosa

Evaluación clínica de un paciente con faringitis
Viral Síntomas Bacteriana+ Fiebre +
+ Odinofagia ++
+ Exudados +
+ Adenopatía ++
++ Vesículas -
+ Obstrucción vía aérea +
+ exantema +
+ Congestión nasal -
+ Mialgias - cefalea +
+ Conjuntivitis -
+ Disfonía -
+ Rinorrea -

Faringitis estreptocócicaCuadro clínico
Fiebre de instalación brusca, (calofríos)
Odinofagia - Cefalea Adenopatía cervical anterior
tamaño y dolorosa Exudado purulento Faringe roja – petequias Náusea, vomito y dolor abdominal Ausencia de tos
FARINGITIS

Faringoamigdalitis estreptocócica

Diagnóstico de laboratoriofaringitis estreptocócica
Detección antígeno por Test rapido sensibilidad 65-90% especificidad >95%. (los falsos positivos son pocos) Cultivopara los test rapido negativo en
grupo de riesgo Gram no sirve Clinical Infectious Disease 15 Julio
2002,pag 113.
FARINGITIS

Tratamiento Faringoamigdalitis estreptocócica
Objetivo: disminuir síntomas, contagio y complicaciones agudas y largo plazo
Sintomático: Calmar dolor con analgésicos Manejo de la fiebre Antibióticos:
Penicilina 500 mg c/8 hrs por 10 dias* - PNB 1.200.000 IM por 1 vez -Otros betalactámicos - Macrólidos en caso de alergia a PNC
FARINGITIS

Complicaciones de FA estreptocócica
Celulitis peritonsilarSUPURATIVAS Absceso periamigdaliano Absceso retrofaríngeo Adenitis supurativa NO SUPURATIVAS Enfermedad Reumática Glomerulonefritis Aguda
FARINGITIS

SINUSITIS

Se denomina sinusitis a la inflamación de la mucosa de los senos paranasales. Generalmente obedece a una infección por agentes bacterianos, virales u hongos.
SINUSITIS

Los senos paranasales son espacios llenos de aire en el cráneo (por detrás de la frente, las mejillas y los ojos) que están recubiertos con membrana mucosa. Los senos paranasales saludables no contienen bacterias ni otros gérmenes. Por lo general, el moco puede salir y el aire circular.
Cuando las aberturas paranasales resultan bloqueadas o se acumula demasiado moco, las bacterias y otros gérmenes pueden multiplicarse más fácilmente.
Radiografía que muestra congestión de seno maxilar izquierdo indicado por un
flecha
SINUSITIS

La sinusitis se puede presentar por una de las siguientes situaciones:
Los pequeños vellos (cilios) en los senos paranasales, que ayudan a sacar el moco, no están funcionando en forma apropiada debido a alguna afección.
Los resfriados y las alergias pueden provocar la producción de demasiado moco o bloquear la abertura de los senos paranasales.
Un tabique nasal desviado, un espolón óseo nasal o pólipos nasales pueden bloquear la abertura de los senos paranasales.
SINUSITIS

La sinusitis puede ser:
Aguda (los síntomas duran hasta 4 semanas)
Subaguda (los síntomas duran de 4 a 12 semanas)
Crónica (los síntomas duran 3 meses o más)
La sinusitis aguda generalmente es causada por una infección bacteriana en los senos paranasales que resulta de una infección de las vías respiratorias altas. La sinusitis crónica se refiere a la hinchazón e inflamación prolongada de los senos paranasales que puede ser causada por bacterias o un hongo.
SINUSITIS

Los síntomas clásicos de la sinusitis aguda en adultos usualmente se presentan después de un resfriado que no mejora o uno que
empeora después de 5 a 7 días de tener los síntomas. Los síntomas abarcan:
Mal aliento o pérdida del sentido del olfato
Tos que generalmente empeora por la noche
Fatiga y sensación de malestar general Fiebre Dolor de cabeza: dolor similar a presión,
dolor detrás de los ojos, dolor piezas dentarias o sensibilidad facial
Congestión y secreción nasal Dolor de garganta y goteo retronasal
SINUSITIS

LARINGITIS

La laringitis es una inflamación de la laringe, con inicio típicamente por la noche.
La laringe es una estructura que se encuentra en la entrada del aparato respiratorio y que permite el paso del aire desde la faringe hasta la tráquea. En ella se ubican las cuerdas vocales.
La laringitis se considera aguda si dura un par de días. En caso contrario, se considera crónica y puede durar más de 3 semanas.
LARINGITIS

Esta enfermedad puede ser causada por:
infección vírica (un virus). un agente patógeno
bacteriano o fúngico. inflamación de las cuerdas
vocales por estrés (voz muy alta, gritos...)
presencia de nódulos Reflujo gastroesofágico
LARINGITIS

Los síntomas de la laringitis pueden variar dependiendo de la gravedad y de las causas que la provocan. El síntoma más común y obvio es el deterioro de la voz, que puede ser
desde una ronquera áspera a la pérdida total de la capacidad de hablar (la voz sale como un susurro). Otros síntomas pueden ser:
Fiebre Garganta seca y dolorida. Dificultad para respirar (sobre todo en niños). Dificultad al tragar. Pérdida de apetito. Tos (que puede ser además de síntoma, también la
causa). Todos los síntomas de un catarro o una gripe (que
también pueden ser la causa). Malestar, sensación de hinchazón en la zona de la
laringe. Inflamación de ganglios linfáticos en el cuello, el pecho
o la cara. Se marcan las costillas al respirar. Tos constante
LARINGITIS

CROMOSOMA IX

El cromosoma 9 es uno de los 23 pares de cromosomas de los seres humanos. Posee en torno a 145
millones de pares de bases (el material constituyente del ADN) y representa entre el 4% y el 4.5% del ADN total de la célula.
La identificación de genes en cada uno de los cromosomas es obtenida por medio de diferentes métodos, lo que da lugar a pequeñas variaciones en el número de genes estimados en cada cromosoma, según el método utilizado. Se estima que el cromosoma 9 contiene entre 800 y 1200 genes.
CROMOSOMA IX

Algunas de las enfermedades asociadas a mutaciones del cromosoma 9 son:
Ataxia de FriedrichEnfermedad de TangierMelanoma malignoEsclerosis tuberosa
CROMOSOMA IX

La es una enfermedad hereditaria con un patrón de herencia autosómica recesiva. Es una enfermedad neurodegenerativa que
causa en quienes la padecen un deterioro progresivo del cerebelo y ganglios espinales dorsales.
Esta degeneración provoca en los afectados, de manera imparable, una pérdida progresiva de muchas de las funciones necesarias para una autonomía personal: pérdida de sensibilidad, descoordinación en los movimientos, escoliosis, disfagia, disartria, y en muchos casos diabetes y problemas cardíacos graves, causantes de la muerte en la mayoría de los casos.
ATAXIA DE FRIEDRICH

Los afectados por esta enfermedad, en un tiempo
más o menos corto, se ven obligados a utilizar una silla de ruedas y, progresivamente, cada día más, a depender de la atenciones y cuidados de sus familiares, pues acaban perdiendo toda autonomía personal.
ATAXIA DE FRIEDRICH

Causas
Frecuentemente, la ataxia es causada por la pérdida de función en la parte del cerebro que sirve como centro de coordinación, que es lo que conocemos como cerebelo. Este, está situado en la parte de atrás y baja de la cabeza y es el encargado de coordinar los complejos movimientos de caminar, hablar o tragar, entre otros.
La ataxia también puede ser causada por trastorno de las vías principales dentro y fuera del cerebelo. La información entra en el cerebelo desde el cordón espinal y otras partes del cerebro, y los signos del cerebelo salen al cordón espinal y al cerebro. Quiero decir, que si estas otras estructuras se ven afectadas, la información no entrará ni saldrá correctamente y por tanto el centro de coordinación se verá igualmente afectado.
ATAXIA DE FRIEDRICH

La ataxia de Friedreich se trasmite según el modo autosómico recesivo, es hereditario, y puede afectar con igual probabilidad a hombres que a mujeres. Diversos estudios, han determinado que el gen mutante responsable de la enfermedad se halla lozalizado en el cromosoma 9. Para que un niño sea afectado, los dos padres deben ser portadores de dicho gen.
ATAXIA DE FRIEDRICH

Características clínicas Se caracteriza por una destrucción progresiva de células nerviosas de la médula espinal y del cerebelo.
Esta alteración, conlleva a la degeneración de las fibras nerviosas implicadas en el control del equilibrio y en el mantenimiento de una buena posición corporal en el espacio.
Los síntomas a menudo empiezan alrededor de los 10 años. Y esa afección neurológica se manifiesta con una falta de equilibrio, un caminar similar a un alcohólico en el que la persona no controla sus pasos ni por donde va, tiene torpeza en manos en incluso otros miembros lo que le lleva a una mala coordinación de los movimientos.
También se puede observar en la forma de hablar, ya que en general lo hacen lentamente. Sienten un enorme cansancio y debilidad en piernas y manos, en las que suele disminuir el volumen muscular. Además, se presentan deformaciones de la columna vertebral cómo escoliosis y arcos altos en los pies en algunos casos, o pies planos en otros
ATAXIA DE FRIEDRICH

ENFERMEDAD DE TANGIER

La enfermedad de Tangier es un trastorno de origen genético que se caracteriza por una reducción en la sangre de los niveles del colesterol HDL (Lipoproteinas de alta densidad). Es muy poco frecuente, pues se han diagnosticado unicamente alrededor de 50 casos en todo el mundo y esta considerada
una enfermedad rara.
ENFERMEDAD DE TANGIER

La enfermedad de Tangier es un trastorno de las lipoproteínas o dislipoproteinemia. Las lipoproteínas son las proteínas que se unen a los lípidos y facilitan su trasporte por la sangre. En los análisis de sangre, el perfil característico es una disminución del nivel de colesterol total por debajo de los 120 mg, con triglicéridos normales y disminución marcada de las lipoproteínas de alta densidad
ENFERMEDAD DE TANGIER

Los síntomas principales se deben a la acumulación de colesteril ester en diferentes tejidos del organismo. Suele producir aumento de tamaño de las amígdalas que adoptan un color anaranjado característico, la córnea se hace opaca, lo que produce perdida de visión, el hígado aumenta de tamaña (hepatomegalia), también el bazo (esplenomegalia) y suele producirse neuropatía periférica por acumulación de lípidos en las vainas nerviosas. El riesgo de presentar problemas cardiovasculares como infarto agudo de miocardio o accidente cerebro vascular es más alto que en la población general.
ENFERMEDAD DE TANGIER

MELANOMA MALIGNO

MELANOMA MALIGNO
El melanoma es un tipo de cancer que se origina en un una célula epitelial específica denominada melanocito. El melanocito es el encargado de la producción de melanina cuya función es la protección de la piel de los rayos ultravioletas del sol.Este tipo de tumor es también conocido como cancer de piel tipo melanoma o melanoma cutáneo
Tumor maligno de la piel. Parece que la activación del gen está
relacionada con la exposición al sol sin la protección adecuada.

La caracteristica de este tumor es la pigmentación tomando un aspecto de color marron o negro, pero cabe destacar que existen variantes no pigmentadas. El melanona es por otra parte, el más infrecuente de los tumores de la piel. Otros tipos de tumores cutáneos son los carcinomas escamosos o basocelulares. De todas las variantes el melanoma es el de peor pronóstico. Si bien el melanoma puede presentarse en cualquier parte del cuerpo e incluso en otros órganos (por ejemplo el ojo o sistema nervioso central) se ubica con mayor frecuencia en las zonas expuestas al sol. En los hombres prevalece en cara, cuero cabelludo y dorso en tanto que en las mujeres se presenta en cara, brazos y piernas.
MELANOMA MALIGNO

MELANOMA MALIGNO
. El color de la piel tambien es un factor de riesgo siendo más frecuente en la raza blanca o caucásica. Por lo general afecta a adultos aunque puede manifestarse a cualquier edad. Al igual que los otros tumores de piel, es fundamental el diagnóstico precoz. Se considera como una enfermedad curable si es tratada en los estadios tempranos.

ESCLEROSIS TUBEROSA

La esclerosis tuberosa, también conocida como Síndrome de Bourneville Pringle, Esclerosis Tuberosa y Facomatosis, Tuberoesclerosis o Epiloia, es una enfermedad hereditaria autosómica dominante con penetrancia incompleta, poco frecuente, que produce la formación de masas anormales (tumores no cancerosos) en algunos órganos del cuerpo, como pueden ser: la retina, la piel, los pulmones, los riñones y el corazón. Generalmente también suele afectar al Sistema Nervioso Central (la médula espinal y el cerebro).
ESCLEROSIS TUBEROSA

ESCLEROSIS TUBEROSALos síntomas cutáneos abarcan:-Manchas de color café con leche -Parches rojos en la cara que contienen muchos vasos sanguíneos (adenoma sebáceo) -Parches de piel elevados con una textura de cáscara de naranja (manchas con textura de papel de lija), con frecuencia en la espalda -Áreas blancas de piel que lucen como una hoja de fresno (manchas de hojas de fresno)
Los síntomas cerebrales abarcan:Retrasos en el desarrollo Retardo mentalCrisis epilépticas

Los síntomas cerebrales abarcan: Retrasos en el desarrollo Retardo mental Crisis epilépticas
Otros síntomas: Tumores cardíacos (rabdomioma) Tumores renales Cavidades en el esmalte dental Masas ásperas debajo o alrededor de
las uñas de las manos y de los pies Tumores no cancerosos semejantes al
caucho en o alrededor de la lengua
ESCLEROSIS TUBEROSA

CIRUGIA ORTOGNATICA

CIRUGIA ORTOGNATICA

CIRUGIA ORTOGNATICA
Es una rama de la cirugía Maxilofacial que se combina con la Ortodoncia para solucionar severas malformaciones faciales y maxilares.
Donde las mal posiciones dentarias adoptan una especial mal relevancia.
Afectados por la maxilar superior, la mandíbula o ambas estructuras óseas.

OBJETIVO DE LA CIRUGIA ORTOGNATICA
El objetivo fundamental de la Cirugía Ortognatica es el restablecimiento de una correcta oclusión dentaria.
Con la normalización de la función masticatoria

APLICACIÓN DE LA CIRUGIA ORTOGNATICA en:
Pacientes que padecen con problemas de:
Micrognasia (mandíbula retraída)Prognatismo (mandíbula sobresalida)Microstomia (boca pequeña)Macrostomia (boca grande) Problemas del paladar etc.

PROCEDIMIENTO
Entrevista con el pacienteRealizar una historia clínica completa Toma de impresiones (modelos de
estudio)Realizar registro de fotografías
convencionales faciales y oclusalesTratamiento OrtodonticoTrabajar en el plano cefalometrico

CEFALOMETRIA
Es una medición científica de las dimensiones de la cabeza en combinación de mediciones clásicas y referencias puramente estéticas.


PLAN DE TRATAMIENTOCon los datos cefalométricos, los registros
fotográficos y los modelos montados en un articulador semiajustable, se debe decidir la actitud a tomar quirúrgicamente:
debemos decidir si vamos a realizar una cirugía bimaxilar o monomaxilar. En la gran mayoría de los casos será necesario corregir la posición tanto del maxilar superior como de la mandíbula
Si debemos segmentar el maxilar superior o no. En caso afirmativo, a qué nivel y en cuántos fragmentos.

CIRUGIA DE MODELOS , CONFECCCION DE
FERULAS QUIRURGICAS
Los modelos de estudio se cortarán conforme a los dictados de nuestro plan de tratamiento
Habitualmente precisaremos confeccionar dos férulas quirúrgicas para las intervenciones sobre ambos maxilares utilizadas para conseguir una correcta relación intermaxilar

INTERVENCION
En primer lugar se marcan, pero no se completan, las osteotomías sagitales retromolares de la mandíbula
Posteriormente se realiza la osteotomía del maxilar superior
se fija con placas de osteosíntesis en la posición que nos define la férula intermedia

FIJACION DE LA MANDIBULA
con tres tornillos de osteosíntesis, con miniplacas o con un asa de alambre a cada lado.
Tornillos de material de titanio

ORTODONCIA POSTQUIRURGICA CONTROLES Y PREVENCION DE LAS RECIDIVAS
Durante los dos primeros meses los controles deben ser muy frecuentes
El manejo de los elásticos intermaxilares y el control de los hábitos del paciente debe ser muy estricto
El ortodoncista debe completar el alineamiento dentario y la oclusión apropiada, ahora que las bases esqueléticas están bien colocadas

Los controles a medio y largo plazo permitirán evaluar posibles recidivas tardías así como repercusiones sobre la articulación témporomandibular
Los resultados estéticos sólo son valorables seis meses después de la intervención quirúrgica




Torus Mandibular y
maxilar

Torus Mandibular
Los torus o exostósis óseas se consideran excrecencias no neoplásicas, las cuales se localizan en los maxilares, rovenientes del mismo hueso. Estas excrecencias óseas pueden clasificarse de acuerdo a su localización, forma, tamaño.

Torus Mandibular
Torus maxilar

A pesar que su etiología es desconocida, se han formulado diferentes teorías multifactoriales, pero no excluyentes, que explican la naturaleza genética
Garguilo y Arrocha en 1967 y Czuszah y cols., 1996, describen que después de realizar injertos gingivales libres, se podían observar la formación de torus o exostósis en áreas en las cuales se realizaron dichos injertos. Hegtvedt en 1990, propone tres teorías que explican la existencia de estas protuberancias óseas luego de realizar injertos libres de encía.Los torus y exostósis normalmente aparecen en mujeres de la tercera década de vida, edad, en una proporción de mujer: hombre de 2:1 (Shafer y Levi 1987). En niños son sumamente raros.

Los torus se han podido clasificar según su tamaño, localización y número.
Los torus pequeños, alcanzan tamaños no mayores de 3mm, mientras que los medianos oscilan de 3 a 5 mm. Los grandes, por su parte, se van a caracterizar por alcanzar tamaños mayores de 5 mm.

Exostósis Ósea

La localización de estas excrecencias óseas pueden ser palatinas, mandibular y zonas múltiples en formas de exostósis. Los torus palatinos constituyen protuberancias óseas de crecimiento lento, cuya base es plana, pueden observarse en la línea media del paladar duro, elevándose en los márgenes de la apófisis palatina a nivel de la sutura media del paladar comprometiendo ambos lados de dicha sutura

.Los torus mandibulares se observan en la superficie lingual de la mandíbula en la zona de los premolares (Shafer y Levi,1987) y las exostósis múltiples se observan en la superficie bucal del maxilar y de la mandíbula por debajo del pliegue mucobucal en la región molar

Según su forma, se han clasificado en cuatro grandes grupos (Shafer y Levi 1987; Figun y Garino 1988). Los planos se presentan como una suave convexidad simétrica y base amplia; los fusiformes son mas pronunciados y a veces con un surco en la línea media. Los nodulares presentan varias protuberancias con base individual y los lobulares tienen una base amplia y común para los diferentes lóbulos.
De acuerdo al número, pueden ser únicos, múltiples (Stafne, 1987) unilaterales y bilaterales

Bilaterales Múltiples
UnilateralesÚnicos

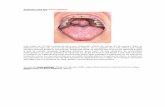
Características Clínicas Los torus palatinos: se presentan como un
crecimiento hacia el exterior ubicado en la línea media del paladar y pueden tomar diversas formas como planos, fusiformes, nodular o lobular. Su mucosa se encuentra intacta, aunque en ocasiones se le pude observar pálida. Si se traumatiza esta mucosa, se ulcera con facilidad y tarda en cicatrizar. El tamaño de la protuberancia puede variar, oscilan desde aquellos que solo se detectan a través de la palpación hasta los que ocupan todo el paladar interfiriendo con la fonación.

Su ubicación puede variar aunque frecuentemente se observan en la parte central de la línea media, también pueden confinarse a la región anterior o la parte posterior del paladar y en algunos casos puede verse tomada toda la línea media desde la fosa palatina anterior hasta la terminación del paladar duro. Su crecimiento es lento hasta la tercera década de la vida para luego estabilizarse.


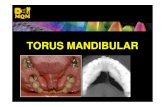
Los torus mandibulares, constituyen un crecimiento que se observa en la superficie lingual de la mandíbula el cual se presenta por arriba de la línea milohioidea opuesta a los premolares, elevándose de la línea oblicua interna. Algunas veces se extienden hacia distal del tercer molar y mesial del incisivo lateral. Se presentan en varias formas y tamaños, pudiéndose observar la mucosa que los recubre rosada pálida o blanquecina

Características Histopatológicas
Histopatológicamente se describen como una excrecencia nodular exofística del hueso cortical denso y un centro de hueso esponjoso en el cual se pueden observar zonas calcificadas formando bandas delgadas y separadas por espacios ocupados de médula ósea

Características Radiográficas
Radiográficamente aquellas exostósis que están compuestas por hueso compacto se pueden observar como una radiopacidad uniforme mientras, las que contienen un espacio medular grande se pueden observar el trabeculado óseo con facilidad

Los torus palatinos, pueden demostrarse en una radiografía oclusal, en dicha película se observa una opacidad de forma oval situada en la línea media.El cuerpo de éstos torus aparecen como masas radiopacas con abundante detalles de obliteraciones
en dientes y senos maxilares

Diagnóstico:
Para realizar un diagnóstico veraz y certero debemos valernos del examen clínico, realizando la palpación y evaluación de la mucosa, pruebas de vitalidad a los dientes involucrados, aspiración de la lesión exámenes radiográficos y estudios histopatológicos (Pynn y cols., 1995).

Diagnósticos Diferenciales
En muchas ocasiones los torus se han podido confundir con formaciones de abscesos, neoplasias de origen óseo, vascular y de glándulas salivales

Tratamiento
Las exostósis y torus carecen de significado patológico y rara vez adquieren importancia clínica. El tratamiento de elección es la exeresis siempre y cuando la lesión se encuentre dentro de las indicaciones siguientes:
Requerimientos Protésicos: todas aquellas exostósis y torus con suficiente volumen que interfieran en la inserción de un aparato protésico, como en el caso de los torus palatinos cuando se extienden hacia atrás, puede afectar en forma adversa el sellado palatino posterior de la dentadura total o parcial y cuando se vea comprometida la estabilidad de la prótesis.
remoción quirúrgica del torus


Complicaciones para la remoción del torus
Las complicaciones en la remoción quirúrgica del torus, raramente han sido reportadas.

Cromosoma X

Cromosoma X• El cromosoma X es uno de los cromosoma
sexuales del ser humano y otros mamíferos. En seres humanos está situado en el llamado par 23. Cuando en el par 23 se da XX el sexo del individuo es cromosómicamente llamado hembra. En caso de que sea XY el sexo del individuo será cromosómicamente macho. Si es XX se determinará femenino. También se encuentran otras distribuciones cromosómaticas.

• Adrenoleucodistrofia• La adrenoleucodistrofia (ALD) es una
enfermedad hereditaria incluida en el grupo de las leucodistrofias. Produce una desmielinización intensa y la muerte prematura en niños, y la adrenomieloneuropatía se asocia a una neuropatía mixta, motora y sensorial, con paraplejía espástica en los adultos. Ambos procesos cursan con niveles circulantes elevados de ácidos grasos de cadenas muy largas que provocan insuficiencia suprarrenal.

TratamientoUn tratamiento con diferentes
aceites ("aceite de Lorenzo") ha tenido mucho éxito aunque no ha sido aprobada por la FDA. Se trata de una mezcla de ácidos grasos que reduce los niveles de ácidos grasos de cadena muy larga, los cuales son la causa principal de la ALD, por medio de la competitividad, inhibiendo la enzima que forman los ácidos grasos de cadena muy larga.

Anemia sideroblástica En la anemia sideroblástica los niveles de hierro se
encuentran elevados al igual que la hemosiderina. Es causada por la producción anormal de sideroblastos anillados, causada tanto genéticamente o indirectamente como parte del síndrome mielodisplásico. Se encuentran cuerpos de Papenheimer en eritrocitos, que son infusiones de hierro no hemico y que se encuentran en la periferia. A la exploración con tinción de azul de prusia se observan varios puntos disgregados
Causas Son una eritropoyesis ineficaz, que causa la muerte del
basófilo en médula osea y que no hay sintesis de hemoglobina por falta de protoporfirina
Clasificación Esta anemia se divide típicamente en subtipos en base a su
causa. Anemia siderobástica hereditaria o congénita, pudiendo ser
unida al cormosoma X o ser autosómica. Adquirida, o secundaria, esta anemia sideroblástica se
desarrolla después de nacer, y dividida de auerdo a su causa.

• Síntomas• Los síntomas generalmente aparecen en los hombres
alrededor de los 12 años de edad, pero algunas veces comienzan más tarde. Los síntomas pueden abarcar:
• Problemas cognitivos (éstos no empeoran con el tiempo)• Fatiga• Pérdida del equilibrio y la coordinación• Debilidad muscular en los brazos, el cuello y otras áreas (no
tan severas como en la parte inferior del cuerpo)• Debilidad muscular de las piernas y la pelvis que empeora
lentamente causando: – Dificultad para caminar que empeora con el tiempo– Caídas frecuentes– Incapacidad para caminar a partir de los 25 años
• Dificultad con las destrezas musculares (correr, brincar, saltar)• Pérdida de masa muscular (atrofia)• Problemas respiratorios

Distrofia muscular de Duchenne
• La distrofia muscular de Duchenne o distrofia muscular progresiva (DMD) es una enfermedad hereditaria con un patrón de herencia de tipo recesivo ligado al cromosoma X, por lo que es mucho más común en hombres que en mujeres. Es la distrofi muscular más común. Es una miopatía de origen genético que produce destrucción de músculo estriado. Afecta a todas las razas.

Síntomas Los síntomas generalmente aparecen antes de
los 6 años de edad y pueden darse incluso en el período de la lactancia.
Fatiga, retardo mental posible que no empeora con el tiempo, debilidad muscular que comienza en las piernas y la pelvis, pero también se presenta con menos severidad en los brazos, el cuello y otras áreas del cuerpo; dificultad con habilidades motoras (correr, bailar, saltar), caídas frecuentes, debilidad rápidamente progresiva y dificultad al caminar progresiva. La capacidad de caminar se puede perder hacia los 12 años de edad. Hacia la edad de 10 años, la persona puede necesitar aparatos ortopédicos para caminar y a la edad de 12 años la mayoría de los pacientes necesitan utilizar una silla de ruedas.

Distrofia muscular de BeckerLa distrofia muscular de Becker es un
trastorno hereditario ligado al cromosoma X. Está caracterizado principalmente por una debilidad en los músculos proximales de los miembros inferiores. Tiene una evolución más lenta que la distrofia muscular de Duchenne. Lleva su nombre en honor al médico alemán Peter Emil Becker, el primero en describir esta variante de distrofia muscular de Duchenne en la década de 1950. A diferencia de ésta, la de Becker tiene una distrofina inadecuada en cantidad o calidad, mientras que la de Duchene presenta niveles prácticamente nulos de esta proteína

Síntomas Los síntomas generalmente aparecen en los hombres
alrededor de los 12 años de edad, pero algunas veces comienzan más tarde. Los síntomas pueden abarcar:
Problemas cognitivos (éstos no empeoran con el tiempo), Fatiga
Debilidad muscular en los brazos, el cuello y otras áreas (no tan severas como en la parte inferior del cuerpo)
Debilidad muscular de las piernas y la pelvis que empeora lentamente causando: Dificultad para caminar que empeora con el tiempo Caídas frecuentes Incapacidad para caminar a partir de los 25 años
Dificultad con las destrezas musculares (correr, brincar, saltar) Pérdida de masa muscular (atrofia) Problemas respiratorios

TratamientoEl tratamiento, en la actualidad, sólo
consiste en medidas de apoyo: fisioterapia, psicomotricidad, terapia ocupacional y control de las complicaciones.
Se están ensayando tratamientos que tratan de que la distrofia muscular se cure. Aunque no dejan de ser tratamientos experimentales, los datos preliminares indican que en un futuro podría llegar ser posible la curación de esta enfermedad.

DiagnósticoEn el laboratorio, una de las
alteraciones más características es la elevación (desde el nacimiento) del nivel de fosfocreatina kinasa.
La electromiografía mide la actividad eléctrica de los músculos y se estimulan los nervios para detectar dónde reside el problema.

Síndrome de Charcot–Marie–Tooth
La enfermedad de Charcot-Marie-Tooth comprende un grupo heterogéneo de neuropatías periféricas hereditarias no inflamatorias. También se le puede llamar como Atrofia muscular peroneal, neuropatía motora y sensorial hereditaria. Suele comenzar a los 10 ó 20 años, pero a veces lo hace más tarde, hasta los 50-60 años.

Síntomas La presentación varía según las distintas
familias, pero los individuos afectados de una familia tienden a mostrar una sintomatología similar. Por lo general, comienzo gradual con progresión lenta, deformidad del pie que produce arco alto (cavo) y dedos en martillo, atrofia de las piernas que origina un aspecto de patas de cigüeña, agrandamiento de los nervios, pérdida sensorial u otros signos neurológicos, escoliosis, división de la propiocepción, que muchas veces interfiere en el equilibrio y la marcha, parestesis dolorosas, (en casos avanzados), posible afectación de las manos, ausencia de reflejos tendinosos profundos en muchos pacientes, úlceras de los pies,la cual puede tardar 1 año

Etiología Desmielización segmentaria crónica de los
nervios periféricos, con cambios hipertróficos causados por la remielinación.
Diagnóstico Diagnóstico diferencial: otras neuropatías
hereditarias. Polineuropatías tóxicas, metabólicas y nutricionales.
Valoración El comienzo temprano, la progresión lenta y la
naturaleza familiar del trastorno suelen ser suficientes para establecer el diagnóstico. Los estudios electrofisiológicos acostumbran a ser diagnósticos y también pueden ser útiles para definir varios subtipos de este grupo de neuropatías. En ocasiones, se requieren biopsias de músculo y nervio (sural).

Tratamiento A corto plazo: consejo genético. Fisioterapia de
apoyo y terapia laboral. Prevención de las lesiones en los miembros con sensibilidad disminuida. Empleo de ortesis.
A largo plazo: la cirugía mejora a veces la estabilidad y restaura un pie plantígrado.
Evolución y Pronóstico La incapacidad suele ser leve y compatible con
una vida larga. El 10-20% de los pacientes permanecen asintomáticos. Un pequeño número de pacientes pierden la capacidad para caminar en la sexta o la séptima décadas de la vida.

GRACIAS….