IES Berenguela de Castilla Anatomía Aplicada 1º … · Por tanto, se puede decir que el aparato...
Transcript of IES Berenguela de Castilla Anatomía Aplicada 1º … · Por tanto, se puede decir que el aparato...

IES Berenguela de Castilla Anatomía Aplicada 1º BACH
Página 1
TEMA 4: EL APARATO CIRCULATORIO
1.- INTRODUCCIÓN __________________________________________________ 2
2.- ANATOMÍA Y FISIOLOGÍA DEL APARATO CIRCULATORIO _________________ 2
2.1.- Elementos y organización ___________________________________ 2
2.1.1.- El corazón _________________________________________ 3
2.1.2.- Sistema vascular. Estructura y función __________________ 14
2.1.3.- Circuitos pulmonar y sistémico ________________________ 19
2.1.4.- Regulación del aparato circulatorio _____________________ 21
2.2.- Principales enfermedades del aparato circulatorio _______________ 23
2.2.1.- Cardiacas __________________________________________ 23
2.2.2.- Del sistema vascular _________________________________ 24
3.- SISTEMA LINFÁTICO ________________________________________________ 25
3.1.- Vasos linfáticos y circulación linfática __________________________ 25
3.2.- Órganos y tejidos linfáticos __________________________________ 26
4.- LA SANGRE _______________________________________________________ 27
4.1.- Componentes de la sangre ___________________________________ 28
4.2.- Formación de las células sanguíneas ___________________________ 30
4.3.- Grupos sanguíneos, tipos de sangre ____________________________ 30
4.4.- Principales enfermedades relacionadas con la sangre ______________ 31

IES Berenguela de Castilla Anatomía Aplicada 1º BACH
Página 2
1.- INTRODUCCIÓN.
El mantenimiento de los procesos vitales del organismo requiere un aporte continuo de
nutrientes y oxígeno a todas las células. Esta misión es llevada a cabo por el aparato
circulatorio, el cual mediante el desplazamiento en masa de la sangre, que arrastra a todos
sus componentes, hace posible el aporte y el intercambio de sustancias entre las células y el
medio interno.
El aparato circulatorio está formado por un sistema impulsor, el corazón, y un sistema de
conducción formado por los vasos sanguíneos. Entre sus funciones están llevar los
nutrientes y el O2 a las células y recoger los desechos metabólicos que se han de eliminar
después por los riñones, en la orina, y por el aire exhalado por los pulmones, rico en CO2.
Además, el aparato circulatorio tiene otras destacadas funciones, como intervenir en la
defensa del organismo, regular la temperatura corporal, etc.
Por tanto, se puede decir que el aparato circulatorio realiza una función de transporte,
pero ya que este transporte afecta a sustancias nutritivas, gases respiratorios, productos del
catabolismo, hormonas, elementos inmunitarios y calor, se puede decir que el aparato
circulatorio participa en las funciones nutritiva, respiratoria, excretora, endocrina,
inmunitaria y termorreguladora del cuerpo humano.
Por otra parte, el sistema linfático se dedica a devolver el exceso de líquido intersticial a la
sangre.
2.- ANATOMÍA Y FISIOLOGÍA DEL APARATO CIRCULATORIO.
2.1.- Elementos y organización.
El aparato circulatorio consta de distintos elementos necesarios en su funcionamiento, aparte
del líquido circulante, la sangre.
En primer lugar se precisa un órgano impulsor, el corazón, que actúa a manera de bomba
transmitiendo una energía a la sangre que la obliga a circular a través de un sistema de
tubos, los vasos sanguíneos o sistema vascular. En el sistema vascular, se distinguen:
a) Un sistema de distribución, o arterial, formado por los vasos sanguíneos encargados de
distribuir la sangre que sale del corazón hacia los distintos órganos y tejidos.
b) Un sistema de intercambio, constituido por multitud de pequeños capilares de finas
paredes que se encuentran en todos los tejidos y que es la porción del aparato
circulatorio que posibilita el intercambio de gases y sustancias entre la sangre y los
tejidos.

IES Berenguela de Castilla Anatomía Aplicada 1º BACH
Página 3
c) Un sistema de retorno, o venoso, que incluye a todos los vasos encargados de la
conducción de la sangre de vuelta al corazón.
Estos elementos se organizan en dos circuitos dispuestos en serie, el circuito sistémico y el
pulmonar. La sangre desoxigenada procedente de los tejidos desemboca en el lado derecho
del corazón, el cual la impulsa hacia los pulmones. El circuito pulmonar recibe la sangre
desoxigenada a través de las arterias pulmonares. En los pulmones la sangre se oxigena y
retorna a través de las venas pulmonares al lado izquierdo del corazón. El ventrículo izquierdo
es el encargado de bombear la sangre a través de la aorta hacia los tejidos, por el circuito
sistémico.
Asociado a estos elementos funciona el sistema linfático, conjunto de vasos cerrados que
actúa como un sistema de drenaje de los líquidos y proteínas que escapan del circulatorio,
devolviéndolos al sistema venoso.
2.1.1.- Corazón.
Localización.
El corazón se sitúa en la cavidad torácica, en el mediastino, espacio comprendido entre
ambos pulmones. Está por encima del diafragma, detrás del esternón y delante de la
columna vertebral.
El corazón es un órgano hueco, con forma de cono, cuya base mira hacia arriba, a la derecha
y atrás, mientras que su vértice, la punta del corazón, se orienta hacia abajo, a la izquierda y
adelante.
Pesa alrededor de 275 g en el varón adulto; su longitud es de 98 mm y su amplitud de 105
mm. Es algo más reducido en la mujer y en ambos sexos las cifras aumentan desde el
nacimiento a la vejez.

IES Berenguela de Castilla Anatomía Aplicada 1º BACH
Página 4
Estructura y anatomía funcional.
El corazón se halla envuelto en una bolsa llamada pericardio, la cual, junto con los vasos que
nacen del corazón, contribuye a fijarlo en su posición dentro de la cavidad torácica. El espesor
de la pared cardíaca está formado por el miocardio o músculo cardiaco, mientras que sus
cavidades están revestidas por una delicada membrana epitelial, el endocardio.
El tejido muscular cardíaco o miocardio, se caracteriza por poseer células pequeñas,
estriadas y uninucleadas, con numerosas mitocondrias. Cada célula está conectada con las
vecinas por discos intercalares, que presentan uniones estrechas. Estas uniones permiten
el paso de corrientes eléctricas y moléculas pequeñas entre células adyacentes. De esta
forma el corazón se comporta como un sincitio funcional.
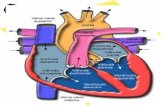
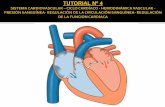
El tejido cardiaco se dispone formando cuatro cavidades: dos aurículas y dos ventrículos, y
unas válvulas, aletas fibrosas, que evitan el retroceso de la sangre.
Las aurículas derecha e izquierda, de finas paredes, son reservorios expansibles que reciben
la sangre que retorna al corazón. Los ventrículos
tienen paredes gruesas, sobre todo el ventrículo
izquierdo, con lo que al contraerse la sangre es
impulsada hacia el sistema arterial con energía, que es
mayor en el lado izquierdo para impulsar la sangre
hacia el circuito sistémico de mayor recorrido.
Un tabique separa completamente la mitad derecha
de la mitad izquierda del corazón, de manera que ni
las aurículas ni los ventrículos se comunican entre sí.
En cambio, cada aurícula (derecha e izquierda)

IES Berenguela de Castilla Anatomía Aplicada 1º BACH
Página 5
comunica con el ventrículo del mismo lado a través del orificio auriculoventricular. Los
orificios auriculoventriculares derecho e izquierdo están cerrados por sendas válvulas, las
válvulas auriculoventriculares (AV). La válvula AV derecha o tricúspide consta de tres partes o
valvas. La válvula AV izquierda, bicúspide o mitral, está formada por dos valvas. La función
de estas válvulas es impedir el retroceso de la sangre desde los ventrículos hacia las
aurículas.
Las cavidades del corazón se comunican con los grandes vasos: las venas, que llevan la sangre
hacia las aurículas, y las arterias, que transportan la sangre impelida por los ventrículos:
- La aurícula derecha (AD) comunica con las venas cavas superior e inferior.
- En la aurícula izquierda (AI) desembocan cuatro venas pulmonares, dos derechas y
dos izquierdas.
- Del ventrículo derecho (VD) nace la arteria pulmonar, que después de un corto
trayecto se divide en dos ramas, una para cada pulmón.
- Del ventrículo izquierdo (VI) nace la arteria de mayor calibre, la aorta. Luego de un
tramo ascendente la aorta describe una curva, el cayado, y desciende por detrás
del corazón, atravesando el tórax y el abdomen.
En el nacimiento de ambas arterias se ubican las válvulas semilunares o sigmoideas (aórtica
y pulmonar), las cuales impiden que la sangre retorne a los ventrículos una vez que ha sido
eyectada hacia las arterias.
La unidireccionalidad del flujo de sangre desde la porción venosa hacia la arterial se consigue
mediante 4 válvulas situadas en el tejido conectivo fibroso del corazón, en las entradas y
salidas de los ventrículos, las cuales evitan el reflujo de sangre desde la aorta o la arteria
pulmonar hacia el ventrículo correspondiente, o desde los ventrículos hacia las aurículas. Las
válvulas son pasivas, es decir, se abren y cierran por diferencias de presión entre las cámaras
cardiacas. Las válvulas aórtica y pulmonar, también llamadas semilunares o sigmoideas, están
situadas a la salida del ventrículo izquierdo y derecho, respectivamente. Las válvulas
auriculoventriculares, tricúspide en el lado derecho y mitral o bicúspide en el izquierdo,
impiden que la sangre de los ventrículos pase a las aurículas mientras aquéllos se contraen.
Las paredes ventriculares, especialmente las de la cámara izquierda, son gruesas. La parte
interna, o endocardio, es generalmente más esponjosa que la región externa o epicardio. El
corazón se halla alojado en el interior de una bolsa flexible y fibrosa llena de líquido, el
pericardio, que cumple una función protectora del órgano que contiene.

IES Berenguela de Castilla Anatomía Aplicada 1º BACH
Página 6
Propiedades fisiológicas.
El funcionamiento cardiaco se manifiesta mediante los latidos. Un latido cardiaco consiste en
una contracción (sístole) y una relajación (diástole) rítmicas de la masa muscular. La
contracción de cada célula está asociada a un potencial de acción en dicha célula. La excitación
o estímulo que activa al corazón se origina en el propio músculo cardiaco (actividad miógena).
El potencial de membrana típico de una célula miocárdica inactiva es de alrededor de - 80
mV, el interior celular negativo con respecto al exterior. Al excitarse la célula, se produce una
despolarización e inversión del potencial de membrana, haciéndose positivo el interior con
respecto al exterior, es decir, surge un potencial de acción cardiaco, similar al potencial
de acción nervioso y al muscular, pero con algunas diferencias. El potencial de acción
cardiaco se suele dividir en 5 fases:
Fase 0. Súbita despolarización inicial e
inversión del potencial.
Fase 1. Se inicia una recuperación rápida del
potencial inicial (repolarización).
Fase 2 (o fase en meseta). La recuperación del
potencial se enlentece, dando lugar a una
meseta.
Fase 3. La repolarización vuelve a ser rápida
hasta alcanzar el potencial inicial.
Fase 4. Potencial inicial (- 80 mV, interior
negativo).
Los cambios en el potencial de membrana durante el potencial de acción son debidos a cambios
paralelos en la permeabilidad de la membrana celular a distintos iones. La despolarización (fase 0)
es debida a un aumento en la permeabilidad para el Na+, el cual entra en la célula a favor de un

IES Berenguela de Castilla Anatomía Aplicada 1º BACH
Página 7
gradiente electroquímico y despolariza e invierte el potencial de membrana, y hay un descenso en
la permeabilidad para el K+. La repolarización (fase 1) se debe a una inactivación en la
permeabilidad para el Na+ y un aumento para el K+. En la fase 2 estos cambios en la permeabilidad
se enlentecen y aparece además un aumento en la permeabilidad del Ca2+, que penetra en la
célula, y la entrada de estas cargas positivas hace más lenta la recuperación del potencial inicial.
En la fase 3, de repolarización rápida, descienden las permeabilidades al Ca2+ y al Na+, al tiempo
que aumenta la de K+, saliendo cargas positivas al exterior y recuperándose el potencial inicial. En
la fase 4 muestra diferente comportamiento en distintas zonas del corazón; mientras en algunas
es un período de potencial de membrana estable (potencial de membrana de “reposo”), en otras,
debido a un lento descenso en la permeabilidad para el K+, se produce una paulatina
despolarización.
Los potenciales de acción cardiacos muestran diferencias en distintas zonas del corazón. Los
potenciales de acción auriculares tienen una meseta menor y la fase 4 más estable. Sin
embargo, un grupo de células de la aurícula derecha, próximas a la desembocadura de las
venas cavas y que reciben el nombre de células del nódulo senoauricular o sinusal (NSA),
muestran una fase 4 con un potencial poco estable consiguiendo despolarizarse más
rápidamente y generando potenciales de acción que transmiten a otras células
imponiéndoles el ritmo de despolarización, y por tanto, la frecuencia de contracción. Por ello
las células del NSA son células marcapasos.

IES Berenguela de Castilla Anatomía Aplicada 1º BACH
Página 8
Transmisión del impulso.
El potencial de acción originado en el NSA se transmite rápidamente al resto de las células
auriculares debido a las uniones de baja resistencia que presentan los discos intercalares.
La conexión eléctrica entre las aurículas y los ventrículos se establece a través de unas fibras
especializadas, las células del nódulo auriculoventricular (NAV), que propagan más
lentamente la excitación. De manera que el estímulo eléctrico sufre un retraso en su paso de
las aurículas a los ventrículos, para dar tiempo a la sístole auricular. Una vez transmitido el
estímulo a las fibras de transición ventriculares, éste se transmite rápidamente de nuevo por
las fibras del Haz de Hiss, del tabique interventricular, y las del sistema de Purkinje, con lo
cual la masa ventricular se estimula prácticamente al unísono, como resultado se produce la
sístole ventricular. Esta organización del tejido cardiaco permite que el estímulo originado
en el NSA se transmita rápidamente a las aurículas contrayéndose éstas, mientras que los
ventrículos, debido al retraso del estímulo en el NAV, están relajados y pueden admitir
sangre en su interior. A continuación el estímulo se propaga a todo el ventrículo y éste se
contraerá impulsando la sangre que admitió.
Características mecánicas de la contracción cardiaca.
Una de las características más remarcables de la contracción del músculo cardiaco es su
incapacidad de tetanizarse. Esto es consecuencia de la larga duración del potencial de acción
cardiaco, ya que la célula es inexcitable hasta que recupera el potencial de membrana inicial,
y esto ocurre cuando la célula cardiaca ya está relajada, con lo que no puede darse una
sumación de contracciones como ocurre en el músculo esquelético, que presenta potencial
de acción de corta duración.

IES Berenguela de Castilla Anatomía Aplicada 1º BACH
Página 9
Metabolismo cardiaco.
Al ser el tejido cardiaco un músculo de funcionamiento continuo requiere una producción
constante y eficaz de la molécula de alto contenido en energía necesaria para la
contracción muscular, ATP. La producción de ATP la consigue el corazón utilizando
sustratos, principalmente glucosa y ácidos grasos en el metabolismo aerobio, es decir, con
consumo de O2. Esta ruta metabólica es muy eficaz en la producción de ATP y requiere que
el corazón tenga un buen aporte de O2 y nutrientes a través de su propia circulación, que
tiene lugar por las arterias coronarias. Si quedase cortado el paso de sangre por las
arterias coronarias, el corazón puede recurrir brevemente al metabolismo anaerobio para
obtener ATP, produciendo lactato, pero finalmente, si la interrupción continúa el tejido
deja de funcionar (infarto).
Ciclo cardiaco.
El corazón se comporta como una bomba aspirante-impelente, que atrae a sus cavidades la
sangre proveniente de las venas y la expulsa a través de las arterias hacia todos los órganos del
cuerpo.
La actividad del corazón se debe al trabajo del miocardio, o músculo cardiaco, y se repite en

IES Berenguela de Castilla Anatomía Aplicada 1º BACH
Página 10
ciclos o latidos cuya duración es de alrededor de 0,8 segundos, manteniendo así la sangre en
continua circulación.
Un ciclo cardiaco consiste en todos los sucesos que tienen lugar entre el final de una
contracción hasta el final de la siguiente. Incluye las fases: sístole auricular mientras el
ventrículo está en diástole, sístole ventricular y diástole general.
1. Sístole auricular.
Es la fase de contracción de las aurículas. Ambas aurículas, llenas
de sangre, se contraen en simultáneo provocando un aumento de
la presión en su interior, con el consiguiente paso de la sangre
hacia los ventrículos, a través de las válvulas auriculoventriculares.
Cuando los ventrículos se llenan de sangre, debido a la presión que
ésta ejerce, las válvulas tricúspide y mitral se cierran, produciendo
el primer ruido cardiaco. La sístole auricular dura 0,1 segundos. A continuación, las
aurículas se relajan, entrando a la fase de diástole auricular.
2. Sístole ventricular.
Sucede inmediatamente a la sístole auricular. Durante la fase
anterior ambos ventrículos completan su llenado. En esta fase
los ventrículos, que hasta el momento se hallaban relajados, se
contraen. El aumento de la presión en su interior abre las
válvulas sigmoideas y la sangre sale impelida hacia las arterias
aorta y pulmonar. Una vez en las arterias, la sangre tiende a
refluir a los ventrículos, lo cual es impedido por el propio peso
de la sangre, que cierra las válvulas sigmoideas. El cierre de
estas válvulas se manifiesta con un 2º ruido cardiaco. Todo el periodo dura 0,3
segundos.
3. Diástole general.
La diástole es el período de relajación. Durante la diástole
general tanto las aurículas como los ventrículos se hallan
relajados. Las cavidades relajadas tienen un volumen mayor que
en estado de contracción, lo que hace que la presión en su
interior disminuya. El descenso de la presión funciona como una
aspiradora que atrae la sangre hacia el corazón. Por lo tanto, la

IES Berenguela de Castilla Anatomía Aplicada 1º BACH
Página 11
diástole general es el período en el que las aurículas y ventrículos se llenan de
sangre. Recordemos que las aurículas entran en diástole 0,3 segundos antes que los
ventrículos, por lo que comienzan a llenarse mientras los ventrículos están en sístole
y las válvulas AV permanecen cerradas. Pero al finalizar la sístole ventricular, las
válvulas AV vuelven a abrirse y la sangre comienza a fluir desde las aurículas hacia los
ventrículos. El período de diástole general dura 0,4 segundos.
Ruidos cardiacos.
El ciclo cardiaco produce manifestaciones externas: los tonos o ruidos cardiacos. Por cada ciclo
o latido se producen dos ruidos, los cuales pueden percibirse por auscultación, aplicando un
estetoscopio sobre la pared torácica. Los ruidos que se escuchan al auscultar un corazón normal
son descritos como “lub-dub”.
- El 1er ruido, lub, corresponde al cierre de las válvulas AV, inmediatamente antes de la
sístole ventricular.
- El 2º ruido, cuya onomatopeya es dub, es producido por el cierre de las válvulas
sigmoideas al finalizar la sístole ventricular.
En caso de que exista un mal funcionamiento valvular, y en otras circunstancias que
determinan un flujo turbulento de la sangre, se producen ruidos cardiacos anormales que se
denominan “soplos”.
El electrocardiograma (EKG).
Se obtiene aplicando unos electrodos sobre la piel de un individuo en reposo. La actividad
eléctrica de las distintas zonas de corazón se transmite a los líquidos corporales, que son

IES Berenguela de Castilla Anatomía Aplicada 1º BACH
Página 12
conductores, y así se puede detectar dicha actividad en la superficie corporal. El registro típico
incluye distintas ondas. Onda P, que corresponde a la despolarización auricular, complejo QRS,
onda compleja que representa principalmente la despolarización ventricular, y onda T,
producida por la repolarización ventricular.
La sístole auricular se produce tras la aparición de la
onda P en el EKG, la sístole ventricular se inicia tras la
aparición del complejo QRS en el EKG.
Gasto cardíaco.
El estudio del funcionamiento cardiaco puede abordarse también considerando la eficacia del
corazón como una bomba, y así conocer el volumen de sangre que es capaz de impulsar el
ventrículo por unidad de tiempo. Este volumen se denomina gasto cardiaco (GC), o volumen
minuto, y tiene un valor promedio de 5,5 litros/min para un individuo joven en reposo. El GC
depende del número de veces que se contraiga el corazón por unidad de tiempo (frecuencia
cardiaca, 70 latidos/min) y del volumen de sangre que impulsa en cada contracción
(volumen latido, 80 ml/latido).
GC = frecuencia · volumen latido = 70 latidos/min · 80 ml/latido = 5,6 l/min
Frecuencia cardiaca.
La frecuencia cardiaca es la cantidad de veces que se repite el ciclo cardiaco (cantidad de
latidos) en 1 minuto. Si consideramos que la duración de 1 ciclo es de 0,8 seg,
aproximadamente, la frecuencia cardiaca promedio equivale a 75 ciclos/minuto.
Los valores normales de la frecuencia cardiaca varían entre 60 y 100 latidos/min.
Se denomina bradicardia a una disminución de la frecuencia cardiaca, por debajo de 60, y
taquicardia, a un aumento de la misma por encima de los 100 latidos/min.
Tanto la bradicardia como la taquicardia pueden obedecer a una gran variedad de causas. Por
ejemplo, los deportistas, cuyo corazón es más potente e impele más sangre en cada latido que
el de una persona no deportista, tienen bradicardia cuando están en reposo. La fiebre, las altas
Temperaturas ambientales y la pérdida de sangre, por otra parte, son causa frecuente de

IES Berenguela de Castilla Anatomía Aplicada 1º BACH
Página 13
taquicardia.
Cada vez que el corazón late, no solo impulsa la
sangre hacia las arterias, sino que genera una onda
de presión que viaja por las paredes arteriales,
expandiendo las arterias. Cada onda de expansión
es una pulsación. Contar el número de pulsaciones
por minuto es una forma sencilla de conocer la
frecuencia cardíaca. Las pulsaciones son palpables
allí donde las arterias corren cerca de la piel, y se
pueden apretar suavemente contra un hueso o
tendón. El sitio más apropiado para palpar el pulso
es la muñeca, por donde pasa la arteria radial.
Presión sanguínea.
La presión sanguínea es la fuerza ejercida por la sangre contra las paredes de los vasos; está
determinada por el flujo de sangre y por la resistencia al mismo.
El flujo de sangre depende directamente de la acción de bombeo del corazón. Se denomina
gasto cardiaco o volumen minuto a la cantidad de sangre que el corazón bombea por minuto.
El gasto cardiaco es directamente proporcional a la frecuencia cardiaca y al volumen sistólico
(volumen eyectado por los ventrículos en cada sístole).
La resistencia es la fuerza que se opone al flujo sanguíneo y se debe principalmente a la fricción
entre la sangre y la pared del vaso. Cuanto menor es el diámetro del vaso, mayor es la
resistencia, por lo tanto, mayor es la presión. Las arteriolas juegan un papel muy importante en
la regulación de la presión arterial, dado que su luz puede aumentar o disminuir marcadamente
según el grado de contracción de la musculatura lisa de sus paredes.
Presión sanguínea = Gasto cardiaco · Resistencia periférica
Presión sanguínea = Volumen sistólico · Frecuencia cardiaca · Resistencia periférica
La presión sanguínea aumenta en cada ciclo cardiaco durante la sístole ventricular,
cuando el corazón expulsa la sangre, y disminuye durante la diástole, cuando el corazón
está relajado. Por eso, al registrarse la presión sanguínea se indica dos valores: l a
presión máxima o sistólica y la mínima o diastólica. La presión sanguínea se mide en
unidades denominadas milímetro de Hg (mm Hg). Los valores normales de presión

IES Berenguela de Castilla Anatomía Aplicada 1º BACH
Página 14
sistólica y diastólica son de 120/80 mm Hg. Dichos valores varían con el sexo y la edad.
La hipertensión es un aumento de la presión arterial más allá de los valores
considerados normales. Un descenso de la presión arterial por debajo de los valores
normales se denomina hipotensión.
2.1.2.- Sistema Vascular. Estructura y función.
Hay tres tipos de vasos sanguíneos: arterias, venas y capilares, que pueden diferenciarse
tanto en su estructura como en su función.
El conjunto de los vasos sanguíneos del organismo difiere en estructura y función a lo largo
del aparato circulatorio. Como consecuencia de la actividad cardiaca y de la entrada de
sangre en la red vascular se establece un gradiente de presiones, con presión máxima en el

IES Berenguela de Castilla Anatomía Aplicada 1º BACH
Página 15
sistema arterial y mínima en el venoso, que es el determinante de la circulación sanguínea. La
presión sanguínea es la fuerza que ejerce la sangre en circulación por unidad de superficie.
Las unidades que se utilizan para expresar dicha fuerza son las de presión: dinas/cm2,
pascales, y tradicionalmente en presión sanguínea los mm de Hg (fuerza ejercida por un
líquido para mantener una determinada altura de una columna de mercurio).
Sistema arterial.
La sangre bombeada con fuerza por el corazón pasa en primer lugar a un sistema de
conducción, constituido por las arterias de paredes gruesas, elásticas y musculosas. En la
pared arterial se distinguen tres capas:
a) Túnica íntima, la más interna, constituida por células endoteliales en contacto
con la sangre.
b) Túnica media, que contiene células musculares lisas, fibras elásticas y de colágeno.
Las células musculares determinan la luz del vaso, su diámetro interno, mientras que
las fibras elásticas proporcionan elasticidad.
c) Túnica adventicia, la más externa, formada por tejido conectivo fibroso y fibras de
colágeno, que dan consistencia a los vasos.
Las arterias transportan sangre desde el corazón hacia otros órganos. Poseen una pared
relativamente gruesa con respecto a su luz y se caracterizan por su elasticidad. Es posible
reconocer una arteria en forma práctica, puesto que no se colapsa fácilmente, su luz tiende a
permanecer abierta y se recupera rápidamente después de una compresión.

IES Berenguela de Castilla Anatomía Aplicada 1º BACH
Página 16
La función principal de las arterias es amortiguar las ondas de presión debidas al
funcionamiento del corazón, transformándolas en un flujo continuo de sangre a través del
aparato circulatorio. Esto lo consiguen gracias a su contenido en fibras elásticas. Las grandes
arterias que nacen en los ventrículos, la aorta y la pulmonar, dan ramas que se distribuyen en
todo el organismo. Las ramas de la arteria pulmonar llevan sangre hacia los pulmones,
mientras que las ramas de la arteria aorta irrigan la cabeza, el cuello, el tronco y las
extremidades. A medida que las ramas arteriales ingresan a los distintos órganos, las
ramificaciones son cada vez más numerosas y de menor calibre. Las ramificaciones más
pequeñas de las arterias son las arteriolas (vasos de resistencia), vasos de paredes muy
contráctiles cuya luz se regula para aumentar (vasodilatación) o disminuir (vasoconstricción)
el flujo sanguíneo de un órgano, según las necesidades. Las arteriolas se continúan con otro
tipo de vasos: los capilares.
Capilares (sistema de intercambio).
Los capilares son los vasos más delgados (el nombre de capilar obedece a que se los compara
con un cabello). La pared de los capilares consta tan sólo de una capa endotelial apoyada
sobre una membrana basal. Dentro de cada órgano, los capilares forman una red interpuesta
entre las arterias y las venas. Los capilares sanguíneos son los únicos vasos permeables. A
través de ellos se produce el intercambio de sustancias entre la sangre y las células.
Existen tres clases de capilares sanguíneos: continuos, fenestrados y sinusoides. En los
capilares continuos, los bordes de las células epiteliales presentan uniones oclusivas y
adherentes, formando una membrana continua. En los capilares fenestrados, las células
epiteliales están atravesadas por poros. Los sinusoides son capilares de mayor calibre, de
recorrido tortuoso, cuyas membranas basales pueden presentar discontinuidades. Son los
capilares más permeables, ubicados en órganos donde se requiere un intenso intercambio,
por ejemplo en el hígado.

IES Berenguela de Castilla Anatomía Aplicada 1º BACH
Página 17
Las anastomosis arteriovenosas son vasos de comunicación directa entre arteriolas y
vénulas que permiten la derivación de la sangre evitando la zona de intercambio.
El intercambio de sustancias entre la sangre y los tejidos se produce en virtud de diferentes
procesos físicos.
Las sustancias liposolubles, y entre ellas el O2 y el CO2, se desplazan por difusión pasiva
atravesando las células endoteliales, a favor de gradientes de concentración, desde la
sangre a los tejidos y a la inversa, respectivamente.
Las sustancias hidrosolubles se desplazan por difusión y sobre todo acompañando al
desplazamiento de líquidos a través de los capilares, pero utilizando los poros que dejan las
células endoteliales entre sí. De manera que el tamaño del poro determina el tamaño de las
moléculas que pueden atravesar la barrera capilar, y las moléculas de tamaño grande, como
las proteínas, quedan retenidas en la sangre del capilar. El movimiento a través del capilar
de líquidos se produce como consecuencia de un balance de fuerzas que impulsan a los
líquidos a desplazarse. Estas fuerzas son:
1. La presión sanguínea en el capilar (presión hidrostática del capilar) que es la fuerza
que ejerce la sangre sobre las paredes del capilar y que la impulsa a abandonar el
vaso. Se puede estimar por término medio en torno a 37 mm Hg.
2. Presión hidrostática intersticial ejercida por los líquidos tisulares (unos 3 mm Hg) y
que se opondría a la salida del líquido desde los capilares hacia los tejidos.
3. La presión oncótica, o coloidosmótica, debida a las proteínas plasmáticas, retiene

IES Berenguela de Castilla Anatomía Aplicada 1º BACH
Página 18
agua en el capilar (con una valor medio de 25 mm Hg).
4. La presión oncótica debida a las proteínas de los líquidos tisulares, aunque en
condiciones normales tiene poca importancia cuantitativa (alrededor de 1 mm Hg),
retiene líquidos en los tejidos.
La resultante de estas fuerzas es lo que se llama presión efectiva de filtración: fuerza que
impulsa al líquido a abandonar los capilares.
Presión de filtración = (37-3) – (25-1) = 10 mm Hg
A medida que la sangre se desplaza a lo largo del capilar va disminuyendo la presión
sanguínea y las proteínas plasmáticas se van concentrando. De manera que las fuerzas se
invierten en el extremo venoso del capilar y existe una presión resultante que determina la
reabsorción de líquidos desde el espacio intersticial hacia la sangre. Generalmente, domina
el proceso de filtración sobre la reabsorción. El sistema linfático actúa drenando los líquidos
intersticiales devolviéndolos a la circulación sanguínea.
Venas (sistema colector).
La circulación venosa tiene como misión recoger toda la sangre que ha pasado por los tejidos y
dirigirla de retorno al corazón. La circulación venosa se caracteriza por la baja presión
sanguínea, en torno a unos 12 mm Hg al inicio y 1-2 mm Hg al desembocar en la aurícula
derecha.
Al confluir varios capilares se forman las vénulas y éstas se unen para formar venas de mayor
calibre. Las venas de mayor calibre confluyen finalmente en los dos sistemas venosos que
llegan al corazón: las venas pulmonares, que desembocan en la aurícula izquierda, y las venas
cavas, que lo hacen en la aurícula derecha.

IES Berenguela de Castilla Anatomía Aplicada 1º BACH
Página 19
Las venas son de pared más fina que las arterias correspondientes, aunque contengan las
mismas capas, constan de las tres túnicas. Sin embargo, en las venas alcanza un mayor
desarrollo la túnica adventicia que la muscular, por lo que sus paredes son menos elásticas y
contráctiles que las de las arterias y tienen una mayor tendencia a colapsar. Esta menor
elasticidad se hace evidente al comprimir una vena, ya que su luz permanece cerrada aun
después de cesar la presión.
Su principal característica es la distensibilidad de su pared, que les permite alojar volúmenes
grandes de sangre con poco cambio en la presión sanguínea. De hecho, la mayor proporción
del volumen sanguíneo se encuentra en el sector venoso (aproximadamente el 60%), de ahí
que a las venas se les denomine vasos de capacitancia.
El retorno de la sangre al corazón se ve
dificultado por la baja presión con la que
circula la sangre por las venas, pero a su vez
está facilitado por otros factores. En el
interior de la pared de las venas existen unas
láminas con forma de nido de golondrinas que
actúan como válvulas impidiendo el
retroceso de la sangre. Por otro lado, el
movimiento de los músculos comprime a las
venas contenidas en ellos impulsando a la sangre hacia adelante. Los movimientos respiratorios
determinan durante la inspiración una menor presión intratorácica, lo que favorecen el paso
de la sangre desde la cavidad abdominal a la torácica. La contracción cardiaca produce también
un desplazamiento del corazón que ejerce un efecto de succión de la sangre venosa hacia el
corazón.
2.1.3.- Circuitos pulmonar y sistémico.
La circulación en el hombre, como en el resto de los vertebrados, es vascular y cerrada.
Vascular, pues la sangre circula dentro de conductos llamados vasos sanguíneos. Cerrada,
debido a que los vasos se continúan unos a otros sin interrupciones. Además, como en
todos los vertebrados terrestres, la circulación de la sangre se realiza a través de dos
circuitos (circulación doble).
Uno de los circuitos tiene por fin recoger el oxígeno en los pulmones, al tiempo que deja
en ellos el dióxido de carbono; éste es el circuito menor o pulmonar. El otro circuito

IES Berenguela de Castilla Anatomía Aplicada 1º BACH
Página 20
permite entregar el oxígeno a los tejidos de todo el cuerpo, recogiendo simultáneamente
el dióxido de carbono allí generado: es el circuito mayor, corporal o sistémico. Cada
circuito se inicia y termina en el corazón.
a) Circuito menor o pulmonar.
Conecta al corazón con los pulmones. El circuito menor comienza en el ventrículo derecho, el
cual recibe la sangre cargada de dióxido de carbono y pobre en oxígeno (sangre
carboxigenada) proveniente de la aurícula derecha. El ventrículo derecho impulsa la sangre
carboxigenada hacia la arteria pulmonar. Ésta es la única arteria del organismo que lleva
sangre pobre en oxígeno. La arteria pulmonar se divide en dos ramas, derecha e izquierda,
que penetran en los correspondientes pulmones. Dentro del pulmón las arterias se ramifican
en vasos cada vez menores, que finalmente dan origen a extensas redes de capilares
pulmonares, los cuales rodean a los alvéolos.
Los alvéolos son pequeñas bolsas de paredes muy permeables, adonde llega el aire que
ingresa por el aparato respiratorio. Dado que los capilares son vasos de intercambio, permiten
la difusión de gases entre la sangre y el aire alveolar. El dióxido de carbono difunde desde los
capilares hacia el alvéolo y el oxígeno lo hace en sentido inverso. Este proceso de intercambio
de gases a nivel alveolar recibe el nombre de hematosis.
La sangre, ahora oxigenada, circula por las vénulas y venas del pulmón, que se reúnen
formando dos venas pulmonares derechas y dos izquierdas. Las cuatro venas pulmonares
transportan la sangre oxigenada de retorno al corazón, a la aurícula izquierda. Las venas
pulmonares también son excepcionales puesto que son las únicas venas que llevan sangre
oxigenada.

IES Berenguela de Castilla Anatomía Aplicada 1º BACH
Página 21
b) Circuito mayor, sistémico o corporal.
El punto de partida del circuito mayor es el ventrículo izquierdo, cavidad que bombea la
sangre oxigenada hacia el sistema de la arteria aorta, la mayor arteria del cuerpo. Las ramas
de la arteria aorta conducen sangre hacia todas las regiones del organismo. Algunas de las
ramas principales son las arterias coronarias, que van hacia la pared del corazón mismo; las
arterias carótidas, que van hacia el encéfalo; las subclavias, que irrigan el hombro y dan ramas
que se dirigen hacia el miembro superior; el tronco celíaco, que irriga estómago, hígado y
bazo; las arterias renales, que ingresan en los riñones; la mesentérica, que va al intestino; y las
ilíacas, ramas terminales de la aorta, que se dirigen hacia los miembros inferiores. Cada una
de estas ramas continúa dividiéndose en numerosas ramas menores, como la copa de un
árbol. Finalmente la sangre ingresa a la red capilar en el interior de cada tejido u órgano.
A la altura de la red capilar se produce un nuevo intercambio gaseoso: el oxígeno difunde
desde la sangre hasta las células, en tanto el dióxido de carbono, producto de la actividad
celular, difunde en sentido opuesto.
La sangre carboxigenada abandona los distintos órganos transportada por las venas. La sangre
que regresa del encéfalo pasa por las venas yugulares. La proveniente de hombros y brazos
drena en las venas subclavias. Éstas y otras venas que transportan sangre desde la parte
superior del cuerpo se fusionan para formar la vena cava superior, que desemboca en
la aurícula derecha.
Las venas ilíacas, provenientes de los miembros inferiores; las renales, que emergen de los
riñones; la hepática –del hígado- y otras venas de la parte inferior del cuerpo, llevan sangre a
la vena cava inferior, que también desemboca en la aurícula derecha. Al llegar la sangre
carboxigenada a la aurícula derecha se completa el circuito sistémico.

IES Berenguela de Castilla Anatomía Aplicada 1º BACH
Página 22
2.1.4.- Regulación del aparato circulatorio.
El objetivo final de la circulación es proporcionar un aporte adecuado de nutrientes y O2 a
todas las células del organismo. Este aporte debe ser mantenido de manera continua y segura
a aquellos órganos muy dependientes del O2, como el cerebro y el corazón, pero también
debe ajustarse a necesidades variables en otros tejidos como por ejemplo, el músculo
esquelético durante el ejercicio. De todo esto se ocupa la regulación del aparato
circulatorio.
Regulación cardiaca.
El corazón, como ya hemos visto tiene un funcionamiento autónomo, es
regulado en su función por dos tipos de mecanismos generales: intrínsecos y
extrínsecos al tejido cardiaco.
a) Autorregulación o regulación intrínseca.
Los mecanismos de regulación intrínseca se observan en el corazón aislado,
exento por tanto de inervación; son de dos tipos: autorregulación
heterométrica y autorregulación homeométrica.
Autorregulación heterométrica: Se basa en la propiedad que tiene cualquier
músculo de contraerse con mayor fuerza cuanto más distendido está en el
momento de iniciarse la contracción. En el corazón, esto se traduce en que
cuanto más sangre entra en el ventrículo mientras éste está relajado, mayor
distensión se producirá en las fibras cardiacas, y cuando el ventrículo se contraiga,
lo hará más enérgicamente, impulsando un volumen grande de sangre. El resultado
es que el gasto cardiaco se ajusta al retorno venoso.
Autorregulación homeométrica: Consiste en que frente a un aumento en la
resistencia al flujo sanguíneo, por ejemplo por una vasoconstricción arterial, el tejido
cardiaco se contrae con más fuerza para contrarrestar esa resistencia y mantener el
gasto cardiaco.
b) Regulación extrínseca.
Además de estos dos mecanismos intrínsecos al tejido cardiaco, existen
mecanismo de regulación extrínseca debidos a la inervación que recibe el
corazón y a sustancias que a través de la sangre l legan al tejido cardiaco o
modulan su funcionamiento.

IES Berenguela de Castilla Anatomía Aplicada 1º BACH
Página 23
Regulación nerviosa.
La regulación nerviosa de la actividad cardiaca se ejerce a través del Sistema Nervioso
Autónomo (SNA) en sus porciones simpática y parasimpática. La estimulación del sistema
simpático, hecho que ocurre por ejemplo durante el ejercicio, produce un aumento de la
actividad cardiaca, tanto de la fuerza de contracción como de la frecuencia
(taquicardia). Mientras que la activación del sistema parasimpático determina un
descenso en la frecuencia del latido cardiaco (bradicardia). Las señales nerviosas de estos
dos sistemas tienen su origen en un centro nervioso (centro cardiorregulador) situado en
el bulbo raquídeo. A esta zona del encéfalo llegan numerosas aferentes sensoriales que
informan sobre el estado funcional del aparato circulatorio y sobre el contenido de O2 de
la sangre, de manera que el corazón ajusta su funcionamiento de acuerdo con las
necesidades del momento.
Regulación humoral.
La regulación humoral de la actividad cardiaca se debe a sustancias como la adrenalina y
noradrenalina, cuyo efecto es similar al descrito para el simpático, aunque la acción como
es característica del sistema endocrino, es más lenta y persistente.
Regulación del sistema vascular.
El estado de vasoconstricción y de relajación de los vasos sanguíneos determina el flujo
sanguíneo a través de ellos. Puede ser:
a) Regulación local: El estado de contracción de los esfínteres precapilares se controla sobre
todo a nivel local por sustancias producidas en el metabolismo tisular. De manera que se
ajusta el paso de la sangre a través de los vasos de intercambio a los requerimientos
metabólicos tisulares. El descenso en los niveles de O2, el aumento de H+, ácido láctico y
derivados del ATP, producen vasodilatación, apertura de esfínteres y aumento del flujo
sanguíneo capilar.
b) Regulación nerviosa: La vasodilatación o vasoconstricción (vasomotricidad) de los vasos
mayores, arterias, arteriolas y venas, depende principalmente de la inervación que llega al
músculo liso presente en sus paredes. A casi todos estos vasos llegan fibras nerviosas
simpáticas, cuya estimulación produce vasoconstricción. Otros como los órganos
sexuales, reciben fibras parasimpáticas vasodilatadoras. Existen también unos grupos
de neuronas en el bulbo raquídeo relacionados con el estado de vasoconstricción del
aparato circulatorio, que se han denominado centro vasomotor. En él se distinguen un

IES Berenguela de Castilla Anatomía Aplicada 1º BACH
Página 24
área presora, cuya estimulación produce vasoconstricción y aumento de la presión
arterial, y un área depresora, cuya estimulación produce vasodilatación y descenso
de la presión arterial. Estos centros nerviosos reciben aferentes sensoriales que
informan de las variaciones en la presión arterial (barorreceptores) y del contenido
de O2 de la sangre (quimiorreceptores).
2.2.- Principales enfermedades del aparato circulatorio.
2.2.1.- Cardiacas.
Insuficiencia cardiaca: incapacidad del corazón para bombear suficiente sangre. La
insuficiencia cardiaca puede producirse por cualquier proceso patológico del corazón
que haga disminuir su capacidad de impulsar sangre.
Hipertrofias: aumento del tamaño del corazón que puede afectar a las distintas
cámaras. La hipertrofia se produce cuando el corazón se adapta a un aumento de trabajo
que puede deberse a una presión vascular aumentada, o a un aumento en el volumen
de sangre que tiene que ser impulsado.
Angina de pecho: sensación dolorosa producida por el corazón con insuficiente riego
sanguíneo.
Infarto de miocardio: proceso por el cual el músculo cardiaco, exento de riego
sanguíneo, deja de ser funcional. Se produce por oclusión aguda de la circulación
coronaria, y en consecuencia la sangre deja de circular en los vasos coronarios más
allá de la oclusión. El área del músculo cardiaco que tiene un flujo nulo, o tan pequeño
que no puede sostener su funcionamiento, se dice que está infartada y muere.
Bloqueos: se refiere generalmente a trastornos en la conducción del estímulo cardiaco
en alguna zona concreta. Se ponen de manifiesto en el electrocardiograma y con
distintas alteraciones en el funcionamiento cardiaco.
Estenosis: estrechamiento de conductos. Puede ser arterial o afectar a las válvulas
cardiacas y por tanto al paso de sangre a través del corazón.
Arritmias: alteración de la frecuencia cardiaca.
Taquicardia: aumento de la frecuencia cardiaca por encima de los niveles normales (70
latidos/min).
Bradicardia: descenso de la frecuencia cardiaca.

IES Berenguela de Castilla Anatomía Aplicada 1º BACH
Página 25
2.2.2.- Del sistema vascular.
Hipertensión: estado que se caracteriza por una presión arterial elevada, la cual puede
tener diferentes orígenes. La hipertensión puede ser muy lesiva por dos efectos
principales: 1) aumento del trabajo del corazón y 2) lesión de las propias arterias por la
tensión excesiva a la que se ven sometidas.
Hipotensión: situación de baja presión arterial. Es menos lesiva que la hipertensión, pero si
el descenso en la presión arterial es grande puede producirse pérdida de la consciencia
(lipotimia) por falta del riego cerebral.
Aneurismas: dilatación en forma de globo de una arteria. Esta dilatación hace que la
tensión en esa zona sea muy grande, con el riesgo de romperse.
Varices: se producen como consecuencia de una dilatación excesiva de las venas, con lo
cual las láminas internas que actúan como válvulas no pueden impedir el retroceso de la
sangre. La consecuencia es el estancamiento de la sangre y abultamiento de la vena
correspondiente.
Arterioesclerosis: término que indica el engrosamiento y endurecimiento de la pared
arterial. El tipo más común de arterioesclerosis es la ateroesclerosis producida por el
desarrollo de placas (ateromas), de naturaleza lipoide, que pueden calcificarse en el
interior de las arterias, lo que ocasiona el cierre de la luz del vaso con la consiguiente
disminución del flujo sanguíneo. El descenso en el flujo sanguíneo puede provocar
isquemia en algún tejido. Por otro lado, los ateromas endurecen a las arterias y
disminuyen su elasticidad, y esto se refleja en alteraciones de la presión arterial.
Embolia: oclusión de un vaso sanguíneo producida por un trombo o coágulo.
3.- SISTEMA LINFÁTICO.
El sistema responsable de la inmunidad adaptativa (y de algunos aspectos de la inmunidad
innata) es el sistema linfático, que está compuesto por linfa, vasos linfáticos, varias
estructuras y órganos que contienen tejido linfático y una médula ósea roja.
Los componentes principales del plasma se difunden a través de las paredes de los capilares
sanguíneos para formar el líquido intersticial, que rodea a las células de los tejidos del
organismo. Una vez que el líquido intersticial ingresa en los vasos linfáticos se denomina linfa
(“líquido transparente”). Ambos líqu idos tienen una estructura química similar a la del
plasma. La diferencia principal es que el líquido intersticial y la linfa contienen menos

IES Berenguela de Castilla Anatomía Aplicada 1º BACH
Página 26
proteínas que el plasma. Todos los días se filtran alrededor de 20 litros de líquido desde la
sangre hacia los espacios tisulares. Este líquido debe regresar al aparato cardiovascular
para mantener el volumen sanguíneo normal. Por ende, alrededor de 17 litros de líquido
filtrados todos los días desde el extremo arterial de los capilares sanguíneos regresan a la
sangre en forma directa gracias al proceso de reabsorción en el extremo venoso de los
capilares. Los 3 litros restantes primero ingresan en los vasos linfáticos y luego retornan a la
sangre.
El sistema linfático cumple tres funciones principales:
Drenaje del exceso de líquido intersticial. Los vasos linfáticos drenan el exceso de
líquido intersticial y las proteínas que se filtraron de los espacios tisulares y los
regresan a la sangre. Esta actividad ayuda a mantener el balance hídrico del
organismo e impide la pérdida de proteínas plasmáticas esenciales.
Transporte de los lípidos de la dieta. Los vasos linfáticos transportan los lípidos y las
vitaminas liposolubles (A, D, E y K) absorbidos por el tubo digestivo hacia la sangre en
forma de quilomicrones.
Respuestas inmunitarias. El tejido linfático inicia respuestas inmunitarias muy
específicas contra microorganismos determinados o células anormales.
3.1.- Vasos linfáticos y circulación linfática.
La circulación linfática comienza en los capilares linfáticos. Estos vasos diminutos tienen un
extremo ciego y se encuentran en los espacios intercelulares. Los capilares linfáticos son un
poco más grandes que los capilares sanguíneos y tienen una estructura especial que permite
el ingreso del líquido intersticial pero no su salida.
De la misma manera que los capilares sanguíneos se unen para formar vénulas y venas, los
capilares linfáticos se conectan para formar vasos linfáticos cada vez más grandes. Los
vasos linfáticos tienen una estructura semejante a la de las venas pero con paredes más
delgadas y más válvulas, que obligan a la linfa a circular en una sola dirección. A lo largo
de los vasos linfáticos y a intervalos específicos hay ganglios linfáticos, que son masas de
células B y T rodeadas por una cápsula. La linfa fluye a través de estos ganglios.
La linfa sale de los vasos linfáticos e ingresa en uno de los dos canales principales: el
conducto torácico o el conducto linfático derecho. El conducto torácico es el canal principal
para la recolección de la linfa de la porción izquierda de la cabeza, el cuello y el tórax, el

IES Berenguela de Castilla Anatomía Aplicada 1º BACH
Página 27
miembro superior izquierdo y la región del cuerpo debajo de las costillas. El conducto
linfático derecho drena la linfa de la parte superior de la mitad derecha del cuerpo.
Por último, el conducto torácico drena su linfa en la unión de las venas yugular interna y
subclavia izquierdas y el conducto linfático derecho drena su linfa en la unión de las venas
yugular interna y subclavia derechas. Por ende, la linfa vuelve a la sangre.
Las mismas dos bombas que colaboran con el retorno venoso hacia el corazón mantienen
el flujo linfático:
Bomba muscular esquelética.
Bomba respiratoria.
El desplazamiento de la linfa en los vasos se ve favorecido por el masaje que efectúan los
músculos locomotores al contraerse, por la propia actividad contráctil del músculo liso de los
vasos linfáticos y por las diferencias de presión entre las cavidades abdominal y torácica
durante los movimientos respiratorios.
3.2.- Órganos y tejidos linfáticos.
Los órganos y los tejidos linfáticos se clasifican
en:
Los órganos y los tejidos linfáticos
primarios, donde las células madre se
dividen y se desarrollan para convertirse en
células B y T maduras, son la médula ósea
roja (en los huesos planos y los extremos
de los huesos largos de los adultos) y el
timo.
Los órganos y los tejidos linfáticos
secundarios, donde se llevan a cabo casi
todas las respuestas inmunitarias, son los
ganglios linfáticos, el bazo y los nódulos
linfáticos.
A. Timo.
El timo es un órgano bilobulado ubicado por detrás del esternón, al costado de los pulmones
y por encima del corazón. Las células T inmaduras migran desde la médula ósea roja hacia

IES Berenguela de Castilla Anatomía Aplicada 1º BACH
Página 28
el timo, donde se multiplican y comienzan a madurar. Sólo alrededor del 2% de las células T
inmaduras que llegan al timo logran una "educación" apropiada para "graduarse" como
células T maduras.
El resto de las células muere por apoptosis (muerte celular programada). Los macrófagos del
timo ayudan a eliminar los detritos de las células muertas y agonizantes. Las células T maduras
salen del timo a través de la sangre y se dirigen a los ganglios linfáticos, el bazo y otros tejidos
linfáticos donde se albergan.
B. Ganglios linfáticos.
A lo largo de los vasos linfáticos hay alrededor de 600 ganglios linfáticos. Están más
concentrados cerca de las glándulas mamarias, en las axilas y en las ingles.
Los ganglios linfáticos filtran la linfa, que ingresa en el ganglio a través de uno de los varios
vasos linfáticos aferentes. Mientras la linfa atraviesa el ganglio linfático, las fibras reticulares
atrapan sustancias extrañas dentro de los espacios que quedan entre las células. Los macrófagos
destruyen algunas sustancias extrañas mediante fagocitosis y los linfocitos eliminan otras
sustancias extrañas a través de diversas respuestas inmunitarias.
C. El bazo.
El bazo es la masa de tejido linfático más grande del organismo. Contiene dos tipos de tejido:
la pulpa blanca y la pulpa roja. La pulpa blanca está compuesta por tejido linfático poblado
sobre todo por linfocitos y macrófagos. La pulpa roja está formada por senos venosos llenos
de sangre.
La sangre ingresa en la pulpa blanca. Dentro de la pulpa blanca, las células B y T llevan a cabo
las respuestas inmunitarias y los macrófagos destruyen a los patógenos por fagocitosis.
Dentro de la pulpa roja, el bazo realiza tres funciones relacionadas con los glóbulos rojos:
eliminación de las plaquetas y de los glóbulos rojos envejecidos o defectuosos por
parte de los macrófagos,
almacenamiento de las plaquetas, tal vez hasta una tercera parte del contenido total
de plaquetas del organismo y,
producción de células de la sangre (hematopoyesis) durante la vida fetal.
D. Nódulos linfáticos.
Los nódulos linfáticos, masas ovoideas de tejido linfático no rodeadas por cápsula. Aunque

IES Berenguela de Castilla Anatomía Aplicada 1º BACH
Página 29
muchos nódulos linfáticos son pequeños y solitarios, algunos forman grandes conglomerados
en regiones específicas del cuerpo, como las amígdalas en la región faríngea y los folículos
linfáticos (placas de Peyer) en el íleon.
4.- LA SANGRE.
La sangre, un tejido conectivo líquido, cumple tres funciones generales: transporte,
regulación y protección.
4.1.- Componentes de la sangre.
La sangre es más densa y mucho más viscosa (más espesa) que el agua. La sangre
constituye alrededor del 8% del peso corporal total. El volumen sanguíneo es de 5 a 6
litros en un varón adulto de talla promedio y de 4 a 5 litros en una mujer adulta
promedio.
La sangre está compuesta por dos porciones:
a) el plasma, un líquido que contiene solutos.
b) los elementos formes, que son células y fragmentos celulares. En general, más del
99% de los elementos formes son glóbulos rojos (GR). El porcentaje total del
volumen sanguíneo que ocupan los glóbulos rojos se denomina hematocrito. Los
glóbulos blancos, pálidos y descoloridos, y las plaquetas ocupan menos del 1 %
del volumen total de la sangre.
A. Plasma sanguíneo.
El plasma está formado por un 91,5% de agua, 7% de proteínas y 1,5% de solutos no
proteicos. Las proteínas de la sangre, llamadas proteínas plasmáticas, se sintetizan
principalmente en el hígado. La más abundante es la albúmina, que representa el 54%
del total de proteínas plasmáticas. Entre otras funciones, la albúmina ayuda a mantener
la presión osmótica de la sangre, un factor importante en el intercambio de líquidos a
través de las paredes capilares. Las globulinas, que componen el 38% de las proteínas
plasmáticas, incluyen los anticuerpos, proteínas defensivas producidas durante la
respuesta inmune. El fibrinógeno conforma un 7% de las proteínas plasmáticas y es la
proteína más importante en la formación de los coágulos sanguíneos. Otros solutos
presentes en el plasma son electrolitos; nutrientes; gases; sustancias reguladoras, como
enzimas y hormonas; vitaminas y productos de desecho.

IES Berenguela de Castilla Anatomía Aplicada 1º BACH
Página 30
B. Elementos celulares.
Los elementos celulares de la sangre son los siguientes:
Eritrocitos o glóbulos rojos.
Los glóbulos rojos (GR) o eritrocitos contienen la proteína transportadora de
oxígeno denominada hemoglobina, un pigmento que le da a la sangre su color
rojo característico. Esta proteína también transporta el 23% del dióxido de
carbono de la sangre. Para mantener la cantidad normal de GR, las nuevas células
maduras deben entrar en la circulación a la increíble velocidad de al menos 2
millones por segundo, un ritmo que equilibra la velocidad de destrucción de GR
que es similar. Los GR tienen forma de discos bicóncavos (cóncavos a ambos
lados). Los GR maduros carecen de núcleo y de otros orgánulos y no pueden
reproducirse ni llevar a cabo demasiadas actividades metabólicas. Sin embargo,
su espacio intracelular está disponible para transportar oxígeno y dióxido de
carbono. Sólo viven 120 días.
Leucocitos o glóbulos blancos.
- Leucocitos granulares o granulocitos (contienen llamativos gránulos que
pueden observarse con un microscopio óptico después de ser teñidos).
a) Neutrófilos.
b) Eosinófilos.
c) Basófilos.
- Leucocitos agranulares o agranulocitos (no hay gránulos visibles con el
microscopio óptico después de la tinción).
a) Linfocitos T y B y células natural killer.
b) Monocitos.
A diferencia de los glóbulos rojos, los glóbulos blancos (GB) o leucocitos tienen
núcleo. Los GB se clasifican en granulares o agranulares.
Funciones de los GB: La piel y las mucosas están continuamente expuestas a
microbios los cuales pueden invadir tejidos más profundos y causar
enfermedades. Una vez que los microbios ingresan en el cuerpo, los neutrófilos
son los que primero responden a la invasión bacteriana, llevan a cabo la
fagocitosis y liberan enzimas, como la lisozima, que destruyen a ciertas bacterias.
Los monocitos tardan más que los neutrófilos en alcanzar el sitio de la infección,

IES Berenguela de Castilla Anatomía Aplicada 1º BACH
Página 31
pero llegan en gran número y pueden fagocitar mayor cantidad de microbios que
los neutrófilos. También pueden eliminar desechos celulares que resultan de la
infección.
Los eosinófilos dejan los capilares e ingresan en el líquido intersticial. Liberan
enzimas que combaten la inflamación en las reacciones alérgicas, fagocitan
complejos antígeno-anticuerpo y son eficaces contra ciertos parásitos. Un
recuento de eosinófilos elevado suele indicar un estado alérgico o una infección
parasitaria.
Los basófilos también están involucrados en reacciones tanto alérgicas como
inflamatorias. Dejan los capilares, ingresan en los tejidos y pueden liberar
heparina, histamina y serotonina. Estas sustancias amplifican la respuesta
inflamatoria y participan en las reacciones alérgicas.
Los tres tipos de linfocitos, que incluyen las células B, las T y las células natural
killer (NK), son los mejores combatientes en la respuesta inmune. Las células B se
diferencian en células plasmáticas o plasmocitos, productoras de anticuerpos que
ayudan a destruir las bacterias e inactivan sus toxinas. Las células T atacan virus,
hongos, células de órganos trasplantados, células neoplásicas y algunas bacterias.
Las células natural killer destruyen gran variedad de microbios y ciertas células
tumorales.
Plaquetas.
Proceden de los megacariocitos, células gigantes que se dividen en 2.000 a 3.000
fragmentos dentro de la médula ósea y que luego se vierten al torrente sanguíneo.
Cada fragmento, rodeado por una porción de la membrana que perteneció al
megacariocito, es una plaqueta. Cada µL de sangre contiene una cantidad
aproximada de 150.000 a 400.000 plaquetas.
Cuando los vasos sanguíneos se lesionan, las plaquetas ayudan a detener la
hemorragia mediante la formación de un tapón plaquetario. Sus vesículas contienen
sustancias químicas que promueven la coagulación. Tras un período de vida de entre
5 y 9 días, los macrófagos eliminan a las plaquetas en el bazo y el hígado.
4.2.- Formación de las células sanguíneas.
El proceso por el cual se diferencian los elementos formes de la sangre se denomina

IES Berenguela de Castilla Anatomía Aplicada 1º BACH
Página 32
hemopoyesis.
La médula ósea roja es el sitio primario de hemopoyesis. Se ubica en los espacios
microscópicos que se encuentran entre las trabéculas del hueso esponjoso. Está
presente sobre todo en los huesos del esqueleto axial, las cinturas escapular y pe lviana y
las epífisis proximales del húmero y el fémur. Entre 0,05% y 0,1% de las células de la
médula ósea roja son células madre (stem cells) pluripotenciales, células que tienen la
capacidad de diferenciarse en diversos tipos de células. Al ser estimuladas por hormonas
específicas, las células madre pluripotenciales generan los componentes de la sangre
4.3.- Grupos sanguíneos, tipos de sangre.
La superficie de los glóbulos rojos contiene diversos antígenos, determinados
genéticamente y compuestos por glucolípidos y glucoproteínas, llamados aglutinógenos.
De acuerdo con la presencia o la ausencia de ciertos antígenos se puede clasificar la
sangre en diferentes grupos sanguíneos. Aquí se analizan los dos grupos más
importantes: ABO y Rh.
A. Grupo sanguíneo ABO.
El grupo ABO se basa en dos antígenos denominados A y B. Las personas que expresan
sólo el antígeno A poseen sangre tipo A. Por el contrario, las que expresan sólo el
antígeno B poseen sangre tipo B. Los individuos que tienen ambos antígenos son tipo AB
y los que no tienen ninguno de ellos son tipo O. En casi el 80% de la población se pueden
detectar formas solubles de los antígenos ABO en la saliva y otros líquidos corporales,
caso en el cual el tipo de sangre se puede identificar en una simple muestra de saliva.
Además de los antígenos que se encuentran en las membranas de los GR, el plasma
contiene anticuerpos y aglutininas que reaccionan contra los antígenos A o B si se ponen
en contacto. Éstos son los anticuerpos anti-A si reaccionan con el antígeno A y los
anticuerpos anti-B si lo hacen con el B. Una persona no posee anticuerpos que
reaccionen contra sus propios antígenos, pero sí los tiene para los antígenos que no
están presentes en sus GR. Por ejemplo, si alguien tiene sangre tipo A, tiene antí genos
tipo A en la superficie de los GR pero posee anticuerpos anti -B en el plasma. Si tuviera
anticuerpos anti-A, éstos atacarían sus propios GR.

IES Berenguela de Castilla Anatomía Aplicada 1º BACH
Página 33
B. Factor Rh.
El factor Rh se denomina así porque el antígeno Rh fue el primero que se descubrió en la
sangre de Macacus Rhesus. Las personas que tienen el antígeno Rh en la superficie de
los GR son Rh+ (Rh positivos) y las que no lo poseen son Rh- (Rh negativos). En
circunstancias normales, el plasma no contiene anticuerpos anti-Rh. Sin embargo, si una
persona Rh- recibe sangre Rh+ en una transfusión, el sistema inmune comienza a
producir anticuerpos anti-Rh que permanecen en la sangre.
4.4.- Principales enfermedades relacionadas con la sangre.
A. Anormalidades de la producción de glóbulos rojos.
Anemia: Por definición, anemia es una reducción por debajo de los valores
normales del número de glóbulos rojos, la cantidad de hemoglobina y el
hematocrito. Y puede producirse por una pérdida demasiado rápida o una
producción demasiado lenta de hematíes. Los sujetos con anemia presentan
cansancio, vértigos y disnea.
Policitemia: Realmente es una situación en la que hay un exceso de eritrocitos y
de todo el resto de líneas celulares. Hay dos tipos de policitemia, relativa y
absoluta. La primera ocurre cuando el volumen de plasma circulando está
disminuido (hemoconcentración) pero el volumen de glóbulos rojos circulando es
normal. La mayor causa es una deshidratación, que puede ser debida a pérdidas
de fluidos, disminución de entrada de fluidos o redistribución de fluidos del
plasma a los tejidos. La policitemia absoluta se refiere a la condición en la que la
masa de glóbulos rojos circulando está incrementada.
B. Anormalidades de los glóbulos blancos.
Leucemias: Fue descrita como “sangre blanca”, es una enfermedad neoplásica
caracterizada por una proliferación anormal de células hematopoyéticas.
Linfomas: Son desórdenes linfoproliferativos. Su causa es desconocida, pero se
han visto implicados algunos tipos de virus. La formación del tumor inicial ocurre
en los tejidos linfáticos secundarios (nódulos linfáticos y/o bazo) y
posteriormente puede haber diseminación a la médula ósea u otros tejidos. Las
células, distribuidas de forma nodular o difusa, destruyen la arquitectura normal
de los nódulos linfáticos.

IES Berenguela de Castilla Anatomía Aplicada 1º BACH
Página 34
C. Desórdenes de la coagulación.
Hemofilia: La más común de las enfermedades hemorrágicas hereditarias es la
hemofilia, una enfermedad recesiva ligada al cromosoma X. Todas las hijas de
varones hemofílicos resultan portadoras. El hijo de mujer portadora tiene el 50%
de probabilidad de ser hemofílico. Mujeres homocigóticas son muy raras.
Puede producirse hemorragia espontánea pero principalmente la incidencia se
relaciona más con traumas o procedimientos quirúrgicos.
D. Otros tipos de enfermedades son las siguientes:
Leucopenia: descenso de leucocitos. Aparece en enfermedades o situaciones de
inmunodepresión. Leucocitos a < 4000/mm3.
Trombo: coágulo que se forma en el interior de un vaso a partir de una placa de
ateroma.
Trombocitopenia: descenso en el número de las plaquetas (< 140.000/mm3).
Trombosis: es la obstrucción de un vaso debido a la formación de un trombo que,
al aumentar de diámetro, impide el paso de la sangre. Produce isquemia en el
territorio que depende de ese vaso.