Glandulas salivales
-
Upload
marilu-jimenez-camacho -
Category
Health & Medicine
-
view
1.630 -
download
3
Transcript of Glandulas salivales

Glandulas Salivales
DR. SERGIO IVÁN GONZÁLEZ OLVERA

ANATOMÍA
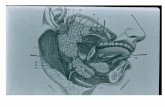
PARÓTIDA La mayor de las
glándulas salivales Región preauricular Secreción serosa Paso del nervio facial

ANATOMÍA
Conducto de Stensen se abre a nivel del 2do molar superior.
Irrigación: Arteria facial transversa.
Drenaje linfático: Ganglios superficiales y profundos que drenan al sistema cervical superficial y profundo.

Glándula submandibular Segunda en tamaño Secreción serosa y
mucosa Localizada en triángulo
submandibular Drenaje a través de
conducto de Warthon intraoral
ANATOMÍA

Inervación simpática y parasimpática
Irrigación: Arteria facial. Drenaje linfático.
Nódulos entre la glándula fascia capsular. Drenan a cadenas cervicales profundas.
ANATOMÍA
. .

ANATOMÍA
Glándula sublingual Localizada por debajo de
la mucosa del piso de la lengua.
Secreción mucosa Drena por pequeños
ductos (Rivinus) al piso de la boca
Irrigación. Arteria lingual

ANATOMIA
Glándulas salivales menores Mucosas, serosas o mixtas 600 a 1000 Concentradas en regiones bucal, labial,
palatina y lingual Inervación parasimpática del nervio lingual

ENFERMEDADES INFLAMATORIAS
Parotiditis Infección viral más común en glándulas
salivales. Causa más comun de inflamación parotídea Mayor incidencia 4 a 6 años de edad Periodo de incubación de 2 a 3 semanas

PAROTIDITIS
Cuadro clínico: Fiebre, ataque al estado general, mialgias,
cefalea Edema de región parotídea
Diagnóstico Demostración de anticuerpos Aislamiento del virus en orina

PAROTIDITIS
Complicaciones: Hipoacusia súbita, pancreatitis, meningitis,
orquitis.
Citomegalovirus, coxsakievirus A, echovirus, influenza A.
TRATAMIENTO SINTOMÁTICO

SIALOADENITIS AGUDA SUPURATIVA
Mayor frecuencia en parótida 30 a 40% en pacientes postoperados Causa: estasis de saliva, deshidratación y
mala higiene bucal En pacientes ambulatorios, cálculos y
estrechez ductal son factores predisponentes.

SIALOADENITIS AGUDA SUPURATIVA
Cuadro clínico: Crecimiento difuso y repentino de la glándula Induración y dolor, saliva purulenta. 20% bilateralOrganismos involucrados: Staphylocuccus aureus, S pneumoniae, E coli,
H influenzae Bacteroides melaninogenicus.

SIALOADENITIS AGUDA SUPURATIVA
Tratamiento Hidratación, higiene oral, masaje. Antibióticos IV contra staphylococcus Si no hay mejoría en 24 a 48 hrs, incisión y
drenaje

SIALOADENITIS CRONICA
Etiología: disminución de secreción y estasis Más común en parótida. Fisiopatología:
Infección aguda sialectasia ectasia ductal destrucción acinar e infiltrado linfocítico

SIALOADENITIS CRONICA
Historia de inflamación recurrente. EF saliva espesa Xerostomía permanente en 80% Buscar factores prediponentes como cálculos y
estrechamientos ductales. Tx: Sialogogos, masaje, Ab en exacervaciones Si no hay mejoría, resección Qx

SIALOLITIASIS
80% en submaxilar, 19% parótida, 1% sublingual
75% únicos Más frecuente en hombres, etapa media de la
vida. Asociada con sialoadenitis crónica 90% en submaxilar radiopacos 90% en paarótida radiolúcidos

SIALOLITIASIS
Historia de edema y dolor recurrente asociados con alimentos
Infecciones presentes o no Cálculos palpables,
glándula aumentada de tamaño, dolor moderado
Saliva espesa o mucopurulenta

SIALOLITIASIS
Rayos X en submandibular Sialografía 100% efectiva TC y USG

SIALOLITIASIS
Tratamiento Resección transoral
( recurrencia 18%) Resección de glándula
involucrada

SIALOADENOSIS
Aumento de glándulas salivales no inflamatorio ni neoplásico
Asintomático Más frecuente en parótida Mecanismo desconocido

SIALOADENOSIS
Asociaciones– Desnutrición– Cirrosis alcohólica– Uremia– Hipotiroidismo– Embarazo

NEOPLASIAS DE GLÁNDULAS SALIVALES
80% en parótida 10-15% en submandibular Benignas 80% de neoplasias parotídeas,
50% de neoplasias submandibulares y menos de 40 de neoplasias sublinguales
95% en adultos

NEOPLASIAS DE GLÁNDULAS SALIVALES
FACTORES ETIOLÓGICOS– Tabaquismo con T de Warthin.– Radiaciones en dosis bajas con tumores
parotídeos– Radiación UV con neoplasias malignas– EBV en carcinomas indiferenciados

NEOPLASIAS DE GLÁNDULAS SALIVALES
HISTORIA– Masas asintomáticas– Crecimiento lento, no doloroso– Dolor no es indicador de malignidad
( asociado a invasión neural y mal pronóstico)
– En GS menores, síntomas de acuerdo a localización ( cavidad oral, nariz y SPN o laringe)

NEOPLASIAS DE GLÁNDULAS SALIVALES
EXAMEN FISICO– Masas solitarias, móviles, no fluctuantes– Evaluar función de nervio facial ( indicador
de malignidad)– Masas múltiples, invasión a tejidos
adyacentes y linfoadenopatías, sospechar malignidad
– Palpación bimanual

NEOPLASIAS DE GLÁNDULAS SALIVALES
BIOPSIA POR ASPIRACION CON AGUJA FINA ( BAAF)– Simple y segura– Sensibilidad del 85.5 al 99%– Especificidad del 96 al 100%– Util en plan terapéutico y pronóstico

NEOPLASIAS BENIGNAS
Adenoma pleomorfo 65% de todas las
neoplasias de GS Más frecuente en
parótida Suave, lobulado,
encapsulado

ADENOMA PLEOMORFO
Estroma mixoide, condroide, fibroide u osteoide.
Microscópicamente presenta seudópodos
Alta tasa de recurrencia con enucleación
Requiere resección con márgenes adecuadas
Transformación maligna rara

TUMOR DE WARTHIN
2a neoplasia más común de parótida (6 a 10%)
Casi exclusiva de parótida Hombres entre 4a y 7a década Masa de crecimiento progesivo en la cola de la
parótida 10% bilaterales

TUMOR DE WARTHIN
Liso y encapsulado, al corte presenta múltiples espacios quísticos
Originado de epitelio ductal ectópico
Visibles con Tc-99 Tx parotidectomía
superficial

ONCOCITOMA Casi exclusivo de parótida Menos del 1% de todas las
neoplasias de GS 6a década de la vida, H/M
1/1 Tumor no quístico, de
consistencia ahulada Visibles con Tc-99 Tx parotidectomía superficial Maligno, agresivo con
metástasis frecuentes

NEOPLASIAS MALIGNAS
Carcinoma mucoepidermoide
Neoplasia maligna más frecuente de parótida y 2a de glándula submandibular
6-9% de neoplasias de GS mayores 70% en parótida, seguido de paladar Bajo y alto grado de malignidad

CARCINOMA MUCOEPIDERMOIDE
Bajo grado Comportamiento similar a neoplasia benigna, pero con
invasión local y mets. Pequeños y parcialmente encapsulados de contenido
mucinoso Sobrevida a 5 años 70%Alto grado Mets frecuentes, debe diferenciarse de carcinoma
epidermoide Grandes, sólidos y localmente invasivos Sobrevida a 5 años 47%

CARCINOMA ADENOIDEO QUISTICO
6% de neoplasias de glándulas salivales 30% GS menores 15 a 30% submandibular 2 al 15% parótida 5a década H/M 1/1

CARCINOMA ADENOIDEO QUÍSTICO
Masa asintomática, dolor y parálisis en pocos casos Monolobular, no encapsulado Infiltración frecuente a tejido normal subyacente Invasión perineural frecuente, difícil erradicación
quirúrgica Tx Resección Quirúrgica con RT Seguimiento prolongado

ADENOCARCINOMA
Más frecuente en GS menores 15% de neoplasias malignas de parótida Misma frecuencia en H y M Tumor firme, fijo, muy agresivo Tiende a recurrencia y mets

Carcinoma exadenoma pleomorfo
Tumor maligno originado en unadenoma pleomorfo preexistente
2 a 5% de neoplasias de GS Masa de crecimiento lento que después de 10
a 15 años crece rápidamente Tumor firme, nodular o quístico

Carcinoma exadenoma pleomorfo
La porción maligna puede ser adenocarcinoma, Ca de células escamosas, etc
Diagnóstico difícil Metástasis frecuentes, mal pronóstico Tratamiento quirúrgico más RT postoperatoria