Fisiologia Renal
Transcript of Fisiologia Renal

¿Cuál es la función de las uniones en hendidura de las fibras musculares cardiacas?R= Facilitar la diseminación del impulso eléctrico.
El líquido que contienen los túbulos T en las fibras musculares cardiacas es:R=Liquido extracelular.
Que parte del sistema cardiovascular contiene la mayor parte del Vol. Sanguíneo?R= Venas
Cuál de las sig., sustancias es la más importante para mantener el líquido en el capilar?R= Albumina
En cuál de las siguientes situaciones se producirá una disminución de la presión de llenado sistémico?R= Aumento de volumen sanguíneo.
Paciente de 65 años de edad con insuficiencia cardiaca crónica, se le detectan elevaciones de Angiotensina II, aldosterona y péptido auricular natruretico, la elevación de este último se debe a: R=Distención auricular.
El factor más importante en la regulación de la T.A a largo plazo es: R= Sistema Renina AngiotensinaR= Neo vascularización.
Factor más importante que genera la negatividad de la presión del líquido intersticial?R=Bomba linfática.
18. Cuando una persona cambia su posición de decúbito a erecta se presentara lo siguiente, excepto:a. Vasodilataciónb. Estimulación simpáticac. Aumento de resistencia periféricad. Aumento de frecuencia cardiaca’
La mayor parte de la energía en los riñones se utiliza en:R= Reabsorción de Na.
La reabsorción de Na está bajo control hormonal a nivel de:R=Túbulo Distal
La glucosa y aminoácidos son reabsorbidos en el tubo proximal por:R=Transporte activo secundario.
Único ion que es reabsorbido activamente en el T.P. y secretado activamente en el TD:R=K
El volumen mínimo de orina que debe acompañar a los desechos metabólicos es de:R= 500cc
Que Efecto tiene la obstrucción uretral en el riñón?R=Aumento de presión en Capsula de Bowman
66

¿Cuál es el efecto de la angiotensina II sobre los vasos del Glomérulo?:
Las células musculares lisas presentes en los vasos sanguíneos presentan receptores para la angiotensina II (los receptores AT1), que estimulan la producción de inositol trifosfato (IP3) intracelular, lo cual provoca la salida de calcio del retículo sarcoplásmico, activando así la contracción celular: por ello, la A-II tiene un potente efecto vasoconstrictor. A nivel renal, la vasoconstricción generada por efecto de la A-II y el sistema simpático, al aumentar la resistencia de la arteriola aferente y de la eferente, producirá una disminución del tasa de filtración glomerular (GFR, por sus siglas en inglés): se filtrará menos líquido, lo cual disminuirá el volumen de orina, para prevenir la pérdida de fluido y mantener el volumen sanguíneo.
La retroalimentación túbulo glomerular responde a un incremento del FG:a. Disminuyéndola liberación de reninab. Aumentando la liberación de reninac. Aumenta Angiotensina IId. Constricción de A. Aferente
Mecanismo de retroalimentación túbulo glomerularLos riñones reciben nervios del sistema simpático que inervan el aparato yuxtaglomerular (AYG) que se compone de células yuxtaglomerulares en las paredes de las arteriolas eferente y aferente, y de células de la mácula densa, que están en el túbulo distal y que, además, tienen mucho aparato de Golgi para responder, a cambios de volumen secretando renina.También responden secretando renina ante una disminución de Na+ plasmático y en respuesta a un estímulo local, como un descenso de la presión sanguínea. Si disminuye la presión arterial, disminuye la presión hidrostática y por tanto la TFG y todo el Na+ se reabsorbe en el túbulo proximal, entonces, las células de la mácula densa detectan un cambio en la concentración de Na+ en el túbulo distal y secretan renina. La renina estimula la liberación de angiotensina I que se transforma en angiotensina II. Ésta actúa como vasoconstrictor en la arteriola eferente cuando el efecto es muy intenso y entonces baja el flujo sanguíneo y aumenta TFG.Hay sustancias vasoconstrictoras y vasodilatadoras. Las vasoconstrictoras son: angiotensina II, norepinefrina (noradrenalina) y epinefrina (adrenalina), y las vasodilatadoras son: prostaglandinas, óxido nítrico y bradiquinina.
La angiotensina II estimula también la liberación de aldosterona que aumenta la reabsorción de Na+ y la secreción de K+. Actúa en las células del túbulo colector cortical (distal), EL incremento en el transporte de Na+ lo realiza induciendo un aumento de la permeabilidad al Na+ del lado que mira a la luz del tubo (apical), y así se activa la ATPasa.La angiotensina II tiene tres efectos:
Aumenta la secreción de aldosterona Aumenta la reabsorción de Na+ en el túbulo proximal Aumenta la vasoconstricción con lo que aumenta la reabsorción de Na+ Estimula la secreción de ADH
Un aumento de ADH significa: un déficit de agua.
Cuál es la principal barrera contra la fuga de proteínas en el Capilar Glomerular:
67

R=a. L. Basal capilar ←? Pág. 312 Cap. 26b. Endotelio capilarc. Capsula de bowmand. Ninguna
Cuál de las sig., sustancias no está vinculada a la reabsorción de Na:a. Nab. H2Oc. Cld. Urea
La respuesta miogena a un aumento de T. A se traduce en:a. Aumento del FGb. Disminución del FGc. Disminución de Aldosteronad. NH4
AUTORREGULACIÓN MIÓGENA DEL FLUJO SANGUÍNEO RENAL Y DE LA TFG Un segundo mecanismo que contribuye al mantenimiento de un flujo sanguíneo renal y una TFG es la capacidad de cada uno de los vasos sanguíneos para resistir el estiramiento, producido por el aumento de la presión arterial, fenómeno que se
Conoce como mecanismo miógeno. Los vasos (especialmente las pequeñas arteriolas) responden a un aumento de la tensión de la pared o al estiramiento de la misma con una contracción de la musculatura vascular lisa, esta contracción ayuda a prevenir los aumentos excesivos del flujo sanguíneo renal y de la TFG cuando se eleva la presión arterial.
El transportador Na2CLK actúa a nivel de:a. T.Pb. T.Dc. Porción gruesa del asa de Henle ← Pág. 331 Cap. 27d. T. Colector
Cuál es el estímulo más importante para la producción de Eritropoyetina?a. Acidosisb. Hipoxia ← Pág. 304 Cap. 26c. Co2 elevadod. Hematocrito aumentado
Cuál es la Hemoglobina más común en el humano?a. A ←b. Bc. Cd. S
El exceso de hierro útil en los tejidos se almacena en forma de
68

a. Transferrinab. Apotransferrinac. Ferritina ←d. Hemo
1) Transferrina. 2) Hemoglobina (75% del total). 3) Ferritina en hígado, bazo, médula ósea (almacén). 4) Hierro celular, 5% en el sistema enzimático oxidativo; mioglobinacitocromos y otros constituyentes celulares.
ABSORCIÓN DEL HIERRO: El hierro llega como hierro Fe+++ a partir del alimento. En el estómago los ácidos lo convierten en ferroso Fe++, y en esta forma se absorbe. Sólo pasará a la sangre un 10-30% del ingerido, fundamentalmente en el estómago y el duodeno. El resto pasará a las heces. La absorción se regula en el propio intestino, al combinarse el hierro con una proteína (apoferritina) dando ferritina. Cuando todas las células intestinales están saturadas de ferritina, deja de fijarse el hierro de la luz intestinal.
La absorción y su umbral varían mucho según las necesidades. Aumentan en casos de embarazo, crecimiento, hemorragias, hiperproducción de glóbulos rojos.
La capacidad de los túbulos renales para incrementar su reabsorción al aumentar la carga tubulara. Autorregulaciónb. Retroalimentación renalc. Equilibrio túbulo-- glomerular.‐
La estimulación parasimpática a la vejiga urinaria produce:a. Relajación del musculo detrusor ← Pág. 309 Cap. 26b. Contracción del m. Depresorc. Contracción deld. Ninguna
La presión hidrostática glomerular es de:a. 18 mmHgb. 32 mmHgc. 60 mmHg ← Pág. 314 Cap. 26
Qué porcentaje del gasto cardiaco corresponde al riego sanguíneo renal?a. 15%b. 22%c. 30%(Aproximadamente el 20% del gc)
El volumen de filtrado glomerular es de: (125 ml/min ó 180 l/día)a. 55cc x min.b. 125cc x minc. 160cc x mind. 200cc x min
las nefronas que tienen la capacidad de concentrar orina hasta 1200 mOsm. Son:
69

a. Corticalesb. Mesangialesc. Yuxtamedularesd. Todas
Al bajar por el asa de Henle, la osmolaridad aumenta de forma gradual, hasta alcanzar un máximo de 1200 mOsm/L en la zona de la papila (en una nefronayuxtamedular, cuando el sistema funciona a su máximo rendimiento).
Efectos de la angiotensia en la función renal, excepto:a. Constriccion arteriola aferenteb. Retencion de Nac. Constriccion de A. Eferente
Que efecto tiene la estimulación simpatica sobre el riego sanguíneo renal?a. Aumentab. Disminuyec. No cambiad. Aumenta en la
Enzyma que interviene en la conversión de Angiotensinogeno en Angiotensina I:a. ECAb. Reninac. ATP asad. Ninguna
La presión Coloidosmotica en los capilares peritubulares es de:a. 20 mmHgb. 28 mmHgc. 32mmHg
que función tienen las células intercaladas del TD?a. Reabsorben Bicarbonatob. Secretan Kc. Reabsorben H+d.
Hormona que regula la Osmolaridad Plasmatica:a. Aldosteronab. Angiotensinac. ADH
La tasa de reabsorción de agua y solutos en el TP es de:a. 25%b. 40%c. 65%d. 35%
70

51. Mecanismo responsable de producir orina concentrada o diluida según las necesidades del organismoa. Retroalimentacion Glomerulo tubularb. Autoregulacionc. Ultrafiltraciond. Concentracion
52. Son los Principales factores que actúan para mantener la medula renal hiperosmolar, excepto:a. Bombeo de solutos en porción gruesa del Asa de Henleb. Transporte activo de Urea en T.Cc. Solutos en conductos colectoresd. Disminucion de ADH
Son factores que incrementan la sensación de sed, excepto:a. Aumento de osmolaridad plasmaticab. Aumento de angiotensinac. Distencion gastricad.
el paciente femenico de 35 a de edad, Diabetica conocida, deshidratada, T.A 100/70, FR 30xmin, su diap disminución a su equilibrio Acido/Base es:a. acidosis metabolicab. alcalosis metabolicac. acidosis respiratoriad. alcalosis respiratoria
principal sistema amortiguador en el LEC es:a. Proteinasb. H2CO3/Hco3--‐c. Ac. Fosforico/fosfatosd. Ninguno
Que función tiene el Organo vasculoso de la lamina terminal:a. Barorreceptorb. Quimioreceptorc. Osmorreceptord. Ninguno
57. Que tienen lossistemas amortiguadores:a. Neutralizar exceso de H+b. Ayuda a mantener homeostasisc. Aportar iones de H+d.
58. cual es el principal regulador de K+ en el LEC?a. Aldosteronab. ADHc. Angiotensinad. Todas
71

Que efecto tiene la PTH sobre el transporte máximo de PO4?a. Loaumentab. Disminuyec. No cambiad. Aumenta si el C
Hormona que controla la osmolaridad de la orina:a. Aldosteronab. Angiotensinac. Vasopresinad. Ninguna
Coloque la letra correcta en el reactivo de abajo:
Cual es el factor de maduración de los eritrocitos:a. Feb. Vit. B12c. Tiaminad. Ninguna
El producto final del metabolismo del grupo Hem de la HB es?a. Protoporfirinab. Bilirrubinac. Hemosiderinad. Ninguna
La mayor parte de la amortiguación de los iones de H+ tiene que ver con:a. Aparato digestivob. Sistema Bicarbonato/ Ac. Carbonicoc. Proteinas intracelularesd. Ninguna
72

Estimulaci�n de la liberaci�n de CRH y AVP
El sitio de acci�n de las citoquinas para inducir la liberaci�n de CRH y AVP es a�n discutido. Parece ser que �stas no act�an directamente a nivel del n�cleo pre�ptico del hipot�lamo. En cambio, a partir del hecho de que mol�culas grandes como las citoquinas no son capaces de cruzar la barrera hematoencef�lica, se ha propuesto que las citoquinas act�an en el �rgano vasculoso de la l�mina terminal (OVLT), donde la barrera es d�bil. Entonces, los astrocitos de esta regi�n producir�an prostaglandinas, que actuando sobre neuronas sensibles, inducir�an la emisi�n de una se�al a las neuronas productoras de CRH. Otros posibles sitios de acci�n son la eminencia media del hipot�lamo, el hipocampo y otras �reas cerebrales.
Acci�n directa de las citoquinas sobre la hip�fisis y la suprarrenal
Dado que las citoquinas estimulan la liberaci�n de CRH y AVP por el hipot�lamo, inducen la liberaci�n consecuente de ACTH y cortisol; sin embargo, tambi�n son capaces de estimular la secreci�n de ACTH y de cortisol actuando directamente sobre la hip�fisis y la corteza suprarrenal, respectivamente.
Mientras el mecanismo dependiente de CRH en fundamental en la activaci�n inicial (minutos) del eje HHA, la acci�n directa sobre la hip�fisis y la corteza suprarrenal es importante en el mantenimiento de esta activaci�n (a lo largo de varias horas). El mecanismo es el siguiente: la CRH (inducida al cabo de minutos) estimula la expresi�n de receptores de IL-1 en la hip�fisis anterior; al cabo de unas horas, los receptores de IL-1 son inducidos en la adenohip�fisis y la IL-1 puede actuar directamente sobre esta gl�ndula para inducir la liberaci�n de ACTH. Finalmente, la IL-1, IL-2, IL-6 e IFN- pueden actuar directamente sobre la corteza adrenal estimulando la s�ntesis de glucocorticoides; esta acci�n requiere al menos de 12 horas y es dependiente de la producci�n de prostaglandinas
AII provoca cambios hemodinámicos en el riñón, consecuencia de la vasoconstricción que afecta fundamentalmente a la arteriola eferente, razón por la cual disminuye el flujo plasmático renal y mantiene la filtración glomerular ante la caída del primero; fenómeno que ocasiona una elevación de la fracción de filtración y consecuentes alteraciones del equilibrio de Starling en los capilares peritubulares: aumento de la presión coloidosmótica del plasma (pp) y disminución de la presión hidrostática (Pcap); estos hechos favorecen la reabsorción de líquido tubular. En relación con la función tubular, la AII, por un lado, estimula directamente la reabsorción de sodio y agua en los túbulos renales (túbulo proximal y en el segmento grueso de la rama ascendente del asa de Henle), y por otro lado, desarrolla indirectamente esta función, por la estimulación de la liberación de aldosterona, la cual determina incremento en la reabsorción de sodio en el túbulo distal y colecto
Activación y efectos
73

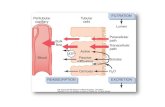
El sistema puede activarse cuando hay pérdida de volumen sanguíneo, una caída en la presión sanguínea (como en una hemorragia), y en especial cuando hay aumento de la osmolaridad del plasma.2 El sistema RAA se dispara con una disminución en la tensión arterial, detectada mediantebarorreceptores presentes en el arco aórtico y en el seno carotídeo, que producen una activación del sistema. Las descargas del sistema simpático producen una vasoconstricción sistémica (lo que permite aumentar la presión sanguínea) y una liberación de renina por el aparato yuxtaglomerular presente en las nefronas del riñón.
La renina es una proteasa que activa el angiotensinógeno presente en la circulación sanguínea y producida en el hígado, generándose así angiotensina I. Al pasar por los pulmones, la angiotensina I se convierte en angiotensina II por acción de la ECA. La A-II tiene las siguientes funciones:
Es el vasoconstrictor más potente del organismo después de la endotelina; Estimula la secreción de ADH (también llamada vasopresina, u hormona antidiurética)
por la neurohipófisis (aunque sintetizada en el los núcleos supra ópticos y para ventriculares del hipotálamo), la cual a su vez estimula la reabsorción a nivel renal de agua y produce la sensación de sed;
Estimula la secreción de la aldosterona (por las glándulas suprarrenales), hormona que aumenta la reabsorción de sodio a nivel renal;
Estimula la actividad del sistema simpático, que tiene también un efecto vasoconstrictor.
Las células musculares lisas presentes en los vasos sanguíneos presentan receptores para la angiotensina II (los receptores AT1), que estimulan la producción de inositol trifosfato (IP3) intracelular, lo cual provoca la salida de calcio del retículo sarcoplásmico, activando así la contracción celular: por ello, la A-II tiene un potente efecto vasoconstrictor.
Por su parte, el sistema simpático utiliza adrenalina y noradrenalina como neurotransmisores, que se unen a los receptores α1 presentes en las células musculares lisas de los vasos sanguíneos. La activación de estos receptores también produce un aumento de la producción de IP3, y por tanto, vasoconstricción.
A nivel renal, la vasoconstricción generada por efecto de la A-II y el sistema simpático, al aumentar la resistencia de la arteriola aferente y de la eferente, producirá una disminución del tasa de filtración glomerular (GFR, por sus siglas en inglés): se filtrará menos líquido, lo cual disminuirá el volumen de orina, para prevenir la pérdida de fluido y mantener el volumen sanguíneo.
Por otro lado, la A-II va a estimular la producción de aldosterona (hormona mineralocorticoide producida por la zona glomerular de la corteza suprarrenal) que a su vez va a activar la reabsorción de agua y sodio por los túbulos renales (a nivel del tubo colector), que son devueltos a la sangre. La retención de sodio y de agua producirá un incremento de volumen sanguíneo que tiene como resultado un aumento en la tensión arterial.
Existe sin embargo un sistema renina-angiotensina local en diversos tejidos. En el parénquima renal, por ejemplo, la angiotensina es pro inflamatoria y profibrótica.
74