Consenso Preventivo de Difteria para trabajadores de la Salud
Epidemiología Difteria
-
Upload
susana-lainez -
Category
Documents
-
view
57 -
download
3
description
Transcript of Epidemiología Difteria

1
Difteria
Objetivo General
Notificar a los alumnos de microbiología sobre la gama de factores que
influyen en la reemergencia de la Difteria.
Objetivos específicos
Detallar los aspectos relevante del agente que produce la enfermedad diftérica
Dar a conocer la epidemiologia de la enfermedad
Mencionar antecedentes históricos relevantes
Señalizar la situación a nivel mundial
Concientizar a la población sobre la medidas de control
Dra. Lilia Acevedo Seminario 2

2
Difteria Resumen
La difteria es una enfermedad cuya existencia se conoce por referencias que se remontan a los
tiempos hipocráticos como “epidemias de malestar faríngeo”. Se caracterizó por ser de amplia
distribución geográfica, hiperendémica.
La difteria es una enfermedad infecciosa aguda causada por una toxina de la bacteria
Corynebacterium diphtheriae en mayor proporción. El hombre es el único reservorio del C.
diphtheriae. Es frecuente el estado de portador. Mecanismo de transmisión es de contacto directo con
paciente o portador a través de gotas de saliva, estornudo, fómites, piel. La Toxina diftérica es
una exotoxina y un polipéptido termolábil (62 KDa). Las cepas toxigénicas provocan la enfermedad
mediante la multiplicación y la secreción de la toxina de difteria en cualquiera de lesiones
nasofaríngeas o de la piel. La enfermedad puede implicar casi cualquier membrana mucosa, la difteria
se clasifica en una serie de manifestaciones, dependiendo de la localización de la enfermedad:
Difteria Cutánea, Difteria Respiratoria (afectación nasal, afectación amigdalar y faríngea, afectación
Laríngea, toxicidad cardiovascular, clínica Neurológica).
Durante la gran epidemia de difteria que se produjo en Europa y los Estados Unidos en la década de
1880, se alcanzaron tasas de letalidad de hasta el 50% en algunas zonas. La difteria está bajo control
en países industrializados, sin embargo, aún se presentan casos aislados e incluso brotes. Datos de
OMS para el año 2005 dan cuenta de 8.229 casos reportados, mientras que para el año 2002 se
estimaron 5.000 defunciones asociadas a la enfermedad
2007, 15 países de Asia, África, Oriente Medio, el Caribe y Europa, informaron de 10 o más casos de
difteria a la Organización Mundial de la Salud, registrándose un total de 4.190 casos a nivel mundial en
ese año. Cabe destacar que más de 3.000 casos fueron reportados en la India, En 2010 la situación
no ha mejorado en este país, pues de 4.187 casos notificados, 3.123 siguen siendo de la India.
En los Estados unidos en los años 1920, la difteria era una de las principales causas de enfermedad y
muerte de los niños en Estados Unidos.
Dra. Lilia Acevedo Seminario 2

3
Difteria En Honduras la difteria no representa un problema de salud desde el año 1891 en que se reportó el
último caso.
La prevención de la enfermedad causada por C. diphtheriae se consigue mediante la inmunización
con Toxoide Diftérico que se suministra en vacunas combinadas con el Toxoide Tetánico (T) Td o TD,
o en vacunas DPT, en combinación con componentes Antitetánico y Antitosferínico. El Toxoide
Diftérico puede también combinarse con otros antígenos vacunales, como los de la Hepatitis B y
Haemophilus influenzae tipo b.
Para la producción de la vacuna antidiftérica convencional se utiliza la cepa de C. diphtheriae cepa
PW8, la exotoxina producida en cultivos estacionarios o sumergidos se cosecha y es destoxificada con
formaldehído, purificada y adsorbida en sales de aluminio
La forma clínica típica es suficiente para presunción diagnóstica pero no basta, otras patologías
tienen pseudomembranas y patologías diftéricas pueden no tenerla.
Otros patógenos pueden producir una lesión membranosa en la garganta similar a la diftérica, por lo
que procede hacer diagnóstico diferencial con la faringitis vírica y bacteriana, especialmente
estreptocócica, angina de Vincent, mononucleosis infecciosa, sífilis oral y candidiasis. En la difteria
laríngea, habrá que hacer diagnóstico diferencial con la epiglotitis causada por Haemophilus influenzae
tipo b, el espasmo laríngeo, la presencia de un cuerpo extraño y la laringotraqueítis vírica.
Dra. Lilia Acevedo Seminario 2

4
Difteria Índice general
Dra. Lilia Acevedo Seminario 2
Contenido
Pagina
Introducción 6
Agente 7
Epidemiologia 8
Producción de la toxina Diftérica 9
Patogénesis 10
Características clínicas 11
Historia 14
Antecedentes históricos 14
Breve cronología histórica de científicos que contribuyeron al conocimiento de
esta enfermedad
16
Situación Mundial 17
Definición de casos 20
Factores de riesgo 22
Respuesta inmunitaria protectora 22
vacunas 23
Diagnostico 26
Resistencia 28
Difteria de Terneros 30
Conclusiones 33
Bibliografía 34
Anexos 36

5
Difteria Índice de tablas y figuras
Contenido PaginaFigura 1 7Figura 2 9Figura 3 10Cuadro 1 10Figura 4 12Figura 5 12Figura 6 12Figura 7 12Figura 8 12Figura 9 13Figura 10 14Países endémicos de difteria, 2012 (Cuadro 2) 20Esquema de vacunación (Cuadro 3) 23Esquema de vacunación (Cuadro 4) 25Cuadro 5 28From Diphteria 1890-1990 36La difteria en España 1949-1999 36Casos reportados de Difteria a nivel mundial 1980-2010 37Número de casos reportados de difteria 37Cobertura de vacunación en América Latina y el caribe 37Características de 3 brotes de Difteria ocurridos recientemente en América latina
38
Casos reportados de Difteria a nivel mundial 1997 38Ficha de investigación de casos de difteria 39Encuesta Epidemiológica de difteria 41Esquema nacional de Vacunación, Honduras 2015 44Cobertura de vacunación Honduras 2006-2010 45Cobertura de vacunación Pentavalente 2010 45Cobertura de vacunación Pentavalente por municipio 2010 46Tasa de incidencias de enfermedades prevenibles 2005-2010 46Tiempo de utilización de frascos abiertos inmunológicos 46Las enfermedades de objeto de vigilancia epidemiológica por parte del PAI
46
Vacunas DPT DT 46Trifolios PAI (Vacunas) 47
Dra. Lilia Acevedo Seminario 2

6
Difteria
Introducción
La difteria fue la primera enfermedad infecciosa estudiada de manera completa. Apodada por los
griegos difteria, o “piel de cuero”, la enfermedad es causada por la toxina producida algunas cepas de
Corynebacterium diphtheriae, Corynebacterium ulcerans y Corynebacterium
pseudotuberculosis, que ataca las vías respiratorias. Destruye el tejido orgánico, cubriendo la
garganta con una membrana gruesa, de color gris, dificultando la respiración del niño o impidiéndole
tragar.
Fue causante de gigantescos brotes epidémicos, considerada dentro de las primeras causas de
notificación por morbilidad infecciosa hasta mediados del siglo pasado. La introducción de la antitoxina
diftérica se tradujo en una violenta caída en las tasas de incidencia y letalidad, logrando ser controlada
e incluso eliminada por décadas en algunos países, pero igualmente a una mejoría del nivel de vida y
de la educación sanitaria.
Actualmente es una de las enfermedades reemergentes en gran parte del mundo. Hoy ha vuelto a ser
un problema para la salud pública, aunque su perfil ha cambiado, se ha desplazado a edades mayores
y con prevalencia de cepas menos toxigénicas.
DIFTERIA
Dra. Lilia Acevedo Seminario 2

7
Difteria Agente
La difteria es una enfermedad infecciosa aguda causada por una toxina de la bacteria
Corynebacterium diphtheriae; bacilo aerobio Gram-positivo, no esporulado, no encapsulado e
inmóvil. Con los biotipos gravis, mitis e intermedius, y ocasionalmente por la toxina de
Corynebacterium ulcerans y Corynebacterium pseudotuberculosis.
La palabra difteria fue acuñada por el medico Francés Pierre Bretonneauen 1857.
El bacilo fue descrito por primera vez en 1883 por Theodor Klebs y cultivado en 1884 por Friedrich
loeffler. Este último también describió por primera vez la producción de una toxina soluble, es decir,
una exotoxina bacteriana.
Corynebacterium diphtheriae normalmente se mantiene en las capas superficiales de la mucosa
respiratoria y en las lesiones cutáneas, donde produce una inflamación local. Su virulencia es producto
de la acción extremadamente potente de la exotoxina, que inhibe la síntesis proteica en las células de
mamíferos y puede matar a animales susceptibles en dosis de 0,1 ug2/kg de peso corporal. Esta toxina
afecta a todas las células del organismo, pero los efectos más sorprendentes son en el tejido cardíaco,
nervios y riñones generando miocarditis, desmielinización y necrosis tubular, respectivamente. Las
bacterias han de estar infectadas por el Fago Lisosómico B para producir la exotoxina causante de
enfermedad.
Una forma cutánea de difteria causada por C. ulcerans es común en países tropicales.
C. ulcerans puede causar difteria cutánea o respiratoria en individuos no inmunizados, en su mayoría
lesiones no tóxicas aún en individuos completamente vacunados.
Epidemiologia
Dra. Lilia Acevedo Seminario 2

8
Difteria El hombre es el único reservorio del C. diphtheriae. Es frecuente el estado de portador. El ganado
bovino es el reservorio más común de C. ulcerans, aunque en los últimos años se ha observado un
aumento de infección en animales domésticos, especialmente en gatos.
Mecanismo de transmisión es de contacto directo con paciente o portador a través de gotas de saliva,
estornudo, fómites, piel. Contacto indirecto con elementos contaminados (raro) y se ha descrito la
leche cruda como un vehículo efectivo. La transmisión de C. ulcerans se produce por el contacto con
animales y se ha asociado al consumo de leche cruda; la transmisión persona a persona es
excepcional.
El período de incubación es de 2 a 5 días; ocasionalmente puede ser más largo (de uno a 10 días).
Periodo de transmisibilidad generalmente alrededor de 2 semanas, raramente hasta 4 semanas. Dura
mientras los bacilos toxigénicos vivan en las lesiones o secreciones, las que rápidamente quedan
estériles bajo la acción de antibióticos. Los portadores crónicos, que son raros, pueden expulsar
microorganismos durante 6 meses o más.
Perfil de comportamiento: la difteria es una enfermedad de distribución mundial. Variación estacional
marcada, excepto en países tropicales, con aumentos en períodos de otoño-invierno. Considerada una
patología infecciosa de mediana contagiosidad, sin distribución preferencial por sexo, predomina en la
infancia en países subdesarrollados. En países desarrollados y en vías de serlo, la edad de
presentación de los casos se desplaza a niños mayores, adolescentes y adultos jóvenes. La forma
más común de la enfermedad afecta la garganta y las amígdalas. Otras formas pueden causar
infecciones de la piel.
Producción de toxina diftérica
Dra. Lilia Acevedo Seminario 2

9
Difteria La Toxina diftérica es una exotoxina y un polipéptido termolábil (62 KDa) , fue descubierta en
1890 por Emil Adolf von Bering; La droga denileukin diftitox usa la toxina diftérica como un
agente antineoplásico.
Algunas cepas de las bacterias Corynebacterium diphtheriae, Corynebacterium ulcerans y
Corynebacterium pseudotuberculosis producen la toxina.
Si una persona está infectada con una cepa toxigénica de C. diphtheriae; para que se
produzca la toxina de la difteria deben estar presentes dos factores
Concentraciones extracelulares bajos de hierro inorgánico: En la presencia de hierro, una
molécula de represor, codificada por el gen represor toxina de la difteria (DtxR), se activa por el hierro
y evita la transcripción del gen tox. Cuando las concentraciones de hierro decaen, la molécula de
represor se inactiva y la transcripción de las ganancias de genes tox, lo que resulta en la producción
de toxina de la difteria.
Presencia en el cromosoma bacteriano de un profago lisogénico que contiene el gen tox: La
bacteria originalmente recibe el gen tox de un Beta-fago específico. Toxina de la difteria es una
exotoxina bacteriana que consiste en un dominio activo (A), y un dominio de unión (B).
pLa intoxicación de una sola célula eucariota por la toxina de la difteria
implica al menos cuatro pasos distintos:
(1) la unión de la toxina a su receptor de superficie celular; (2) el
agrupamiento de los receptores de carga en pozos recubiertos y la
internalización de la toxina mediante endocitosis mediada por receptor;
Dra. Lilia Acevedo Seminario 2

10
Difteria después de la acidificación de la vesícula endocítica por una asociación a la membrana, la bomba de
protones ATP, (3) la inserción del dominio de transmembrana en la membrana y la entrega facilitado
del dominio catalítico al citosol, y (4) la ADP-ribosilación de EF-2, lo que resulta en la inhibición
irreversible de la síntesis de proteínas. Se ha demostrado que una sola molécula del dominio catalítico
entregado al citosol es suficiente para ser letal para la célula.
Patogénesis
En individuos susceptibles, las cepas toxigénicas provocan la enfermedad mediante la multiplicación y
la secreción de la toxina de difteria en cualquiera de lesiones nasofaríngeas o de la piel. La
patogénesis de la difteria se basa en dos determinantes principales:
La capacidad de una cepa dada de C. diphtheriae para colonizar en la cavidad nasofaríngea y /
o en la piel.
Su capacidad de producir toxina de la difteria.
Dado que estas determinantes implicados en la colonización del huésped son codificadas por las
bacterias, y la toxina es codificada por el Corynebacteriofago, la base molecular de la virulencia en los
resultados de C. diphtheriae a partir de los efectos combinados de los factores determinantes
realizados en dos genomas. Cepas no toxigénicas de C. diphtheriae rara vez se asocian con la
enfermedad clínica; Sin embargo, pueden convertirse en altamente virulenta después de la conversión
lisogénica a la toxigenicidad. La lesión diftérica es a menudo cubierto por una pseudomembrana
compuesto de fibrina, bacterias, y células inflamatorias.
Las personas susceptibles pueden adquirir los bacilos de la difteria toxigénico en la nasofaringe. El
organismo produce una toxina que inhibe la síntesis de proteína celular y es responsable de la
destrucción de tejido local y formación de la membrana. La toxina producida en el sitio de la membrana
se absorbe en el torrente sanguíneo y luego se distribuye a los tejidos del cuerpo. La toxina es
Dra. Lilia Acevedo Seminario 2

11
Difteria responsable de las principales complicaciones de la miocarditis y la neuritis y también puede causar un
recuento bajo de plaquetas (Trombocitopenia) y proteína en la orina (Proteinuria).
Características clínicas
La enfermedad puede implicar casi cualquier membrana mucosa. Para fines clínicos, es conveniente
clasificar la difteria en una serie de manifestaciones, dependiendo de la localización de la enfermedad.
Difteria Cutánea.
La difteria cutánea está presente, sobre todo, en las zonas del Trópico. En los países occidentales
afecta, principalmente, a determinados grupos de riesgo, como a los indigentes, a los alcohólicos y a
los drogadictos. Se asocia a un trauma previo o a una enfermedad primaria de la piel. Los síntomas se
pueden presentar de 2 a 4 días después de la exposición a la bacteria. La lesión cutánea
característica es una úlcera de bordes claramente definidos y base con membranas grisáceas.
Eritema, dolor y presencia de exudado suelen acompañar a estas lesiones. La difteria cutánea
raramente se asocia a signos de toxicidad y puede ser indistinguible de otros trastornos
dermatológicos crónicos como eczemas o psoriasis.
La puerta de entrada del patógeno son las lesiones en la piel. En la difteria conjuntival, las conjuntivas
producen una secreción acuosa sanguinolenta y se forman membranas. A menudo afecta también a la
córnea del ojo
Difteria Respiratoria.
Dra. Lilia Acevedo Seminario 2

12
Difteria Se desarrolla generalmente de 2 a 4 días después de que una persona se infecta como un cuadro
inflamatorio de diversas localizaciones:
1. Afectación nasal: Se manifiesta por un exudado mucopurulento y por la
irritación de los orificios nasales y, a veces, del labio superior. En la exploración
puede observarse una membrana amarillo-cremosa, que en ocasiones llega
hasta la faringe. Los fenómenos tóxicos son muy poco frecuentes y el curso de
la enfermedad es leve.
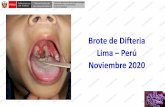
2. Afectación amigdalar y faríngea: Es la forma más habitual, comienza
con un exudado mucoide que adquiere luego un aspecto membranoso de
color gris verdoso, muy adherente, hasta el
punto de que suele dejar una superficie
hemorrágica cuando se levanta la
membrana con un instrumento adecuado.
El enfermo presenta dolor faríngeo,
disfagia, náuseas, vómitos, cefalea y, muy a menudo, fiebre casi nunca superior a 39 °C. Es muy
característica la presencia de adenopatías moderadamente dolorosas en la parte anterior del cuello y,
a veces, un importante edema doloroso (cuello de búfalo).
3. Afectación Laríngea: Altera la voz del paciente y ocasiona estridor, cuadros graves de disnea y
cianosis potencialmente mortales. Suele ser extensión de la infección faríngea. La enfermedad se
anuncia por fiebre, ronquera y tos que recuerda a un ladrido. En algunos casos graves de infección
laríngea, la membrana se extiende a todo el árbol traqueo bronquial.
4. Toxicidad cardiovascular: Generalmente se evidencia después de 1 a 2 semanas del comienzo de
la enfermedad. La miocarditis puede presentarse en las dos terceras partes de los enfermos y del 10 al
25 % de los mismos desarrollan disfunción cardiaca. Otras complicaciones son paro cardiaco, bloqueo
atrioventricular y disritmias.
Dra. Lilia Acevedo Seminario 2

13
Difteria
5. Clínica Neurológica: Alrededor de las tres cuartas partes de los pacientes con enfermedad grave
desarrollan neuropatía. Pueden presentar neuritis y parálisis motora. Se observa parálisis de los
nervios craneales y periféricos. Después de 2 a 8 semanas de establecida la infección se manifiesta la
neuritis periférica. La clínica neurológica revierte completamente con la resolución de la infección.
Historia
La difteria es una enfermedad cuya existencia se conoce por referencias que se
remontan a los tiempos hipocráticos como “epidemias de malestar faríngeo”. Se
caracterizó por ser de amplia distribución geográfica, hiperendémica, con
estacionalidad marcada, cuyo aumento se produce en períodos de otoño-invierno
y cuyo grupo etéreo predominantemente afectado eran los menores de 15 años.
Desde el siglo XVI hasta principios del XIX se presentó con
oscilaciones epidémicas de elevada letalidad, cada 25 años aproximadamente.
La difteria es una de las seis enfermedades inmunoprevenibles controladas a nivel mundial por del
Programa Ampliado de Inmunizaciones, cuyos frutos comenzaron a apreciarse a mediados del
presente siglo en la medida que los programas fueron siendo sistemáticos, las coberturas se
acercaron al 100% y se definió la necesidad de un número mínimo de dosis adecuadas así como de
refuerzos para alcanzar niveles útiles de anticuerpos en la población. Este hecho permitió su control
Dra. Lilia Acevedo Seminario 2

14
Difteria y/o erradicación en grandes áreas geográficas del planeta. Hoy, sin embargo, es considerada una
enfermedad reemergente.
Antecedentes históricos
Areteo de Capadocia en el siglo I DC, describió en el tomo IX de su Obras, dos epidemias de una
enfermedad que pudo ser difteria, una en Egipto y la otra en Siria Los detalles que da de las úlceras
amigdalinas en los egipcios no se encuentran en ninguna publicación anterior. Poco después Galeno
(131-200 DC) narra la expectoración de una pseudomembrana y Celio Aureliano la parálisis del velo
del paladar que ya había mencionado Aureteo como reflujo de los líquidos por la nariz. Más adelante,
siempre en el imperio romano, Macrobio describe una difteria en el año 380 y Aecio ya casi en el siglo
V, narra una epidemia en Egipto, similar a las de Areteo, pero menos letal y con úlceras recubiertas
por exudados blanquecinos, describiendo de paso un desprendimiento de membrana.
La edad media europea aporta descripciones de varias epidemias, siendo la primera la de Guy en
Holanda, en 1337: <<Una inflamación contagiosa de las fauces, que mataba en 24 horas y los que
sobrevivían tenía una convalecencia muy larga>>. En el monasterio de Thann en Alemania, un monje
escribano relata como en Suabia se diseminó una infección desconocida, que luego abarcó también
Alsacia: <<Bajo cuya influencia presentaban los afectados la lengua y las fauces recubiertas de moho,
reblandecidas y con fiebre pestilencial, debiendo quien quisiera curarse, hacerse sangrar cada dos
horas la boca y las fauces>>. En el siglo XVI, Baronius describió brotes de pestilencia
facium (enfermedad respiratoria con sensación de asfixia) ocurridos en Roma en los años 800 y 1004,
similares a los que se presentaron en el siglo XIV en Inglaterra y en el XVI en Alemania, España e
Italia. En el XVII ocurrieron epidemias de angina sofocante en España que, por manifestar síntomas
semejantes a los que presentaban los condenados a muerte por garrote, fue conocida como
“garrotillo”, y cuya sensación de asfixia fue probablemente reflejada por el pintor español Francisco
Goya en su obra El Lazarillo de Tormes, en la que un hombre introduce dos dedos en la boca de un
niño para ayudarlo a respirar. En 1821, Pierre Bretonneau reconoció y designó la enfermedad cono
Dra. Lilia Acevedo Seminario 2

15
Difteria Difteritis (Piel curtida, pergamino a causa del aspecto de la pseudomembrana) como una entidad
clínica específica, sugirió que era causada por un gérmen y refirió que se transmitía de persona a
persona. Practica la primera Traqueotomía documentada. Más tarde Tosseau simplificó el nombre a
Difteria y señaló el daño miocárdico y renal en los casos graves.
En 1880 Klebs describió el agente etiológico en tinciones procedentes de las membranas diftéricas.
Loeffler, en 1884 consiguió cultivar el germen así como su crecimiento en medios de cultivo por lo que
inicialmente fue conocido como bacilo de Klebs-Löeffler, al no poder aislarla de otros tejidos afectados
propuso que el daño era causado por un “veneno difundible”. Posteriormente Lehmann y Newman lo
denominaron Corynebacterium diphteriae. En 1885 Roux y Yersin demostraron la existencia del
veneno difundib le, al que llamaron toxina. Poco después Behring y Kitasato describieron la antitoxina
y aportaron sobre el tratamiento y la prevención de la difteria, realizadas en el Instituto de
Enfermedades Infecciosas, en Berlín.
En 1913 Schick describió el test cutáneo para demostrar la susceptibilidad del individuo a la difteria
tras inmunizar a animales. En 1923 Ramón inicia la profilaxis de la difteria con la antoxina. A partir de
la utilización de la antitoxina diftérica cambió radicalmente el pronóstico de esta grave enfermedad y
posteriormente la aplicación universal de la vacuna ha hecho que la difteria sea una enfermedad
erradicada de los países desarrollados.
Breve cronología histórica de científicos que contribuyeron al conocimiento
de esta enfermedad.
Bretonneau: Individualiza la enfermedad por 1ª vez a principios del siglo XIX, describe sus
características específicas y le asigna un nombre (1821).
Plebes: Describe la existencia de microorganismos (cocos en cadenas y bacilos) al interior de
las membranas (1883).
Dra. Lilia Acevedo Seminario 2

16
Difteria Löeffler: Aisla el bacilo diftérico en un cultivo puro, logra reproducir la enfermedad en animales
de experimentación y demuestra la existencia de portadores asintomáticos. Postula la
producción de una exotoxina (1884).
Roux y Yersin: Demuestran que filtrados libres de bacilos diftéricos inducen muerte en
animales de experimentación. Postulado de la exotoxina de Loeffler (1888 - 1894).
Von Behring: Demuestra que el antisuero contra la toxina diftérica protege de la muerte a
animales infectados.
Shick: Describe una reacción local en la piel que puede ser de valor predictivo para medir
susceptibilidad a la infección (1913).
Ramón: Descubre que la formalina y el calor anulan la acción patógena de la toxina pero no
alteran su capacidad inmunogénica (1923).
Freeman, Groman, Barksdale y otros: Demuestran la existencia de un fago al interior del
microorganismo que es responsable de producir la toxina (principios de los 50`).
Situación mundial
Durante la gran epidemia de difteria que se produjo en Europa y los Estados Unidos en la década de
1880, se alcanzaron tasas de letalidad de hasta el 50% en algunas zonas. La difteria está bajo control
en países industrializados, sin embargo, aún se presentan casos aislados e incluso brotes. Datos de
OMS para el año 2005 dan cuenta de 8.229 casos reportados, mientras que para el año 2002 se
estimaron 5.000 defunciones asociadas a la enfermedad
EUROPA Y ASIA
Durante la segunda guerra mundial asolaron Europa epidemias de difteria que ocasionaron alrededor
de 1 millón de casos y 50.000 muertes en 1943. Se calcula que antes de la década de 1980 se
producían cada año en los países en desarrollo alrededor de 1 millón de casos de difteria, con entre
Dra. Lilia Acevedo Seminario 2

17
Difteria 50.000 y 60.000 fallecimientos anuales. Incluso en años recientes, se han notificado tasas de letalidad
superiores al 10% en zonas endémicas.
Entre 1880 y 1885, en España fallecieron 77.508 personas de difteria. 1990 comenzaron las epidemias
de difteria, principalmente, entre personas que no habían recibido las vacunas contra la enfermedad.
Entre 1990 y 1998 se reportaron más de 150.000 casos y 5.000 muertes.
1990 ocurre inesperadamente una epidemia en Moscú, desde 1.990, alcanzando los 19.462 casos en
1.993, y culminando en 1.994 y 1.995 con 47.808 y 50.412 casos respectivamente. Las tasas de
letalidad oscilaron entre el 2% y el 3% (Rusia, Ucrania), a más del 20% (Georgia, Azerbaiyán,
Turkmenistán). La epidemia empezó en Rusia, principalmente en Moscú y San Petersburgo (donde la
tasa de ataque superó 50 casos por 100.000 habitantes en 1.993) y se propagó a la Federación Rusa,
Ucrania, Bielorrusia, Repúblicas Bálticas, Moldavia y a los Nuevos Estados Independientes caucásicos
y asiáticos.
La epidemia se extendió a 14 estados independientes de la antigua Unión Soviética (Armenia,
Bielorrusia, Estonia, Georgia, Kazajstán, Kirguizistán, Letonia, Lituania, Moldavia, Tayikistán,
Turkmenistán, Ucrania, Uzbekistán), y se alcanzaron tasas de incidencia de hasta 31 casos por
100.000 habitantes, en Tayikistán en 1994. La letalidad osciló entre el 3% y el 4%. Las campañas
masivas de vacunación, llevadas a cabo en 1995 y 1996, dieron lugar a una progresiva disminución de
la incidencia de la enfermedad. Casos oficiales anuales declarados en Rusia fue de 771 en el año
2000 y 642 de Enero a Septiembre de 2001. Se ha extendido a algunos de los países limítrofes en la
zona de Europa y Asia Menor. Se propagó a los estados recientemente independizados y a Mongolia.
OMS informó de un brote ocurrido en el año 2003 en Pakistán. En el transcurso de cerca de 2 meses
se reportaron 50 casos, incluyendo 3 defunciones.
2007, 15 países de Asia, África, Oriente Medio, el Caribe y Europa, informaron de 10 o más casos de
difteria a la Organización Mundial de la Salud, registrándose un total de 4.190 casos a nivel mundial en
Dra. Lilia Acevedo Seminario 2

18
Difteria ese año. Cabe destacar que más de 3.000 casos fueron reportados en la India, En 2010 la situación
no ha mejorado en este país, pues de 4.187 casos notificados, 3.123 siguen siendo de la India.
ESTADOS UNIDOS
En los años 1920, la difteria era una de las principales causas de enfermedad y muerte de los niños en
Estados Unidos. En 1921, se reportó un total de 206.000 casos y 15.520 muertes. 1998 se reportó
sólo un caso. Antes de la existencia del programa de vacunación contra la difteria, había entre 100.000
y 200.000 casos de difteria cada año en los EE.UU., lo que aproximadamente entre 15.000 y 20.000
muertes. Según la CDC, menos de cinco casos han sido reportados en los EE.UU. en los últimos 10
años.
AMÉRICA
Hasta los años 70, el Paraguay reportaba grandes brotes epidémicos de Difteria. La epidemia más
reciente en las Américas ocurrió en Ecuador, entre 1994 y 1995, con más de 700 casos notificados, de
los que el 84% eran pacientes mayores de 15 años. Más recientemente, en las Américas, los brotes de
difteria se han producido en Haití y la República Dominicana.
Los países con casos en 2010 fueron Brasil (32 casos), República Dominicana (cuatro casos) y Bolivia
(cinco casos). Para Agosto de 2009, Haití reportó un brote de difteria, de los 33 casos notificados el
23% se confirmó por laboratorio y se registraron 15 defunciones para una tasa de letalidad del 45%.
Aunque los casos se presentaron en diferentes grupos de edad, los niños entre 1 a 4 años
presentaron el mayor número de casos con un 40% del total de casos para 2009 y una letalidad de
60%. Entre Agosto y Septiembre de 2010; Bolivia presentó un brote de difteria en el área rural del
departamento de Tarija y en el Alto (departamento de la Paz). De los cinco casos confirmados, una
menor de 11 años con antecedente de vacunación con tres dosis de DPT falleció a los pocos días de
haber iniciado el cuadro.
Dra. Lilia Acevedo Seminario 2

19
Difteria Ya han pasado más de 10 años de la meta de la eliminación de las cepas de difteria autóctonas de la
región Europa de la OMS y no se ha cumplido en toda la región. La transmisión autóctona sigue en
Letonia, Ucrania y en Rusia, lo que pone en riesgo de epidemias a toda Europa. Por tanto, debe
sostenerse una alta cobertura de vacunación, aumentar la cobertura de refuerzo de adultos y
mantener la vigilancia y la capacidad de respuesta.
En el Oeste de Europa la gran mayoría de los casos declarados en los últimos años son importados, lo
que demuestra la importancia de vacunar contra esta enfermedad a los viajeros a zonas de riesgo.
En España no se declaran casos desde 1986. En Honduras la difteria no representa un problema de
salud desde el año 1981 en que se reportó el último caso. La difteria sigue siendo endémica en
muchas zonas del mundo: zonas de Latinoamérica y región del Caribe, Sudeste Asiático, Oriente
Medio y África, donde la cobertura de inmunización infantil con tres dosis de DTP es inferior al 50%
Dra. Lilia Acevedo Seminario 2

20
Difteria
Cuadro 2
Definiciones de caso
I. Caso probable: Toda persona que presente Laringitis, Faringitis o Amigdalitis, con presencia de
una membrana grisácea adherente en las amígdalas, faringe o nariz y lesiones cutáneas.
II. Caso confirmado: Todo caso probable confirmado por laboratorio o con nexo epidemiológico a
un caso confirmado por laboratorio.
III. Caso confirmado clínicamente (compatible): Caso probable en el cual no se ha confirmado
otro diagnóstico por laboratorio.
IV. Caso descartado: Aquel caso investigado y que el diagnóstico laboratorial fue negativo.
V. Contacto: Cualquier persona expuesta a un caso de Difteria durante el período de trasmisión de
la enfermedad.
Ante un caso probable de Difteria el personal de salud del sector público, seguridad social y privado
debe realizar las acciones que se detallan:
Notificación inmediata.
Dra. Lilia Acevedo Seminario 2

21
Difteria Investigación inmediata y referencia inmediata al nivel más cercano.
Llenado de ficha epidemiológica.
Realizar visita domiciliaria en las primeras 48 horas de su notificación.
Toma de dos muestras de secreciones: nasales o faríngeas y de la membrana para cultivo, la
primera al primer contacto y la segunda a las 24 horas de haber finalizado el tratamiento
antimicrobiano. Mantener la muestra a temperatura ambiente y enviar en las primeras 24 horas
al laboratorio.
Búsqueda activa de más casos en la comunidad y de los contactos.
Identificación de la fuente de infección.
Aislamiento estricto del caso
Tratamiento:
1) Administrar antitoxina diftérica, entre 20,000 y 100,000U, dependiendo del tamaño de la
membrana, compromiso del paciente y el tiempo transcurrido desde el inicio de la
enfermedad.
2) Administrar antibióticos tales como penicilina benzatínica o eritromicina durante 14 días,
después de la toma de muestra (los antibióticos no reemplazan el uso de la antitoxina
diftérica).
3) Iniciar o completar esquema de vacunación con Pentavalente, DPT o Td, de acuerdo con la
edad y estado vacunal.
Manejo de contactos cercanos (convivientes, escuela o trabajo):
1) Toma de muestra para cultivo.
2) Administrar antibióticos como penicilina benzatínica o eritromicina durante siete a 10 días.
3) Iniciar o completar esquema de vacunación con Pentavalente, DPT ó Td, de acuerdo con la
edad y estado vacunal.
Cuando se identifique un C. diphtheriae no toxigénico debe considerarse como un patógeno
potencial. Si el paciente tuviera síntomas, debe iniciarse el tratamiento antibiótico. No es
Dra. Lilia Acevedo Seminario 2

22
Difteria necesario asegurase de la negativización de los cultivos ni investigar los contactos.
Factores de riesgo
Factores demográficos y de comportamiento:
Crecimiento poblacional ocasiona mayor interacción humana, aumento del contagio
Migración con condiciones higiénicas y de vidas inadecuadas
Viajar a determinados destinos donde la enfermedad continúa siendo un problema sanitario
endémico y ocasionalmente epidémico.
Consumo de Lácteos sin pasteurizar
Factores Ambientales:
Mayor frecuencia en los meses fríos en las zonas de clima templado
Otros Factores:
Disminución de la inmunización en niños
Personas con mayor riesgo de contraer la difteria son los menores de 5 años y los mayores de
60.
Inmunosupresión
Vacunación incompleta o sin antecedentes de vacunación
Reconocimiento tardío del brote
Personal de Laboratorio
Respuesta inmunitaria protectora
La inmunidad frente a las formas graves de difteria localizada o sistémica se basa principalmente en la
presencia de anticuerpos IgG contra la toxina, mientras que la protección específica frente al estado
Dra. Lilia Acevedo Seminario 2

23
Difteria de portador y las formas leves de difteria localizada es inducida por anticuerpos dirigidos contra los
antígenos K variables de la pared celular bacteriana. También puede intervenir la inmunidad mediada
por células. No obstante, en ocasiones la infección no confiere inmunidad protectora.
Las concentraciones de antitoxina circulante inferiores a 0,01 UI/ml no confieren protección, las
concentraciones de anticuerpos de 0,01 UI/ml pueden conferir cierto grado de protección y las
concentraciones iguales o superiores que 0,1 UI/ml se consideran plenamente protectoras. Las
concentraciones de anticuerpos iguales o superiores que 1,0 UI/ml se asocian con una inmunidad
protectora duradera. Las antitoxinas transferidas al feto a través de la placenta confieren inmunidad
pasiva al recién nacido durante los primeros meses de vida.
VACUNAS
I. Vacuna combinada DPT- HepB- Hib (Pentavalente)
Vacuna combinada que contiene, células completas inactivadas de Bordetella pertussis, toxoide
diftérico y tetánico, antígeno de superficie del virus de la Hepatitis B y oligosacárido conjugado de
Haemophilus influenzae tipo b. Los toxoides de Difteria y Tétanos se obtienen de cultivos de
Corynebacterium diphtheriae y Clostridium tétani respectivamente por inactivación con formaldehido y
purificación. El componente de suspensión de pertussis se obtiene de cultivos de Bordetella pertussis
tras inactivación y purificación. El AgsHB se produce en células de levadura tratada genéticamente, es
purificado e inactivado. El componente de Hib está compuesto por oligosacáridos capsulares
purificados conjugados con CRM197 un mutante no tóxico de la toxina de la Difteria.
Cuadro 3
Dra. Lilia Acevedo Seminario 2

24
Difteria La eficacia de la vacuna combinada es igual a cada uno de sus componentes por separado. Los
niveles de anticuerpos y duración de la protección después de tres dosis son los siguientes:
• Toxoide diftérico: Brinda una protección del 95%, la duración es aproximadamente de diez años y
aumenta con los refuerzos. El nivel de anticuerpos de protección de la antitoxina circulante debe ser
mayor de 0.1 UI / ml.
Reacciones locales: Dolor, enrojecimiento en 25 a 85% de los vacunados e induración en el sitio de
aplicación de la vacuna. Ocasionalmente puede presentarse nódulo indoloro y raramente abscesos
estériles (1 a 10 por millón de dosis administradas).
Reacciones sistémicas se manifiestan en las 48 horas siguientes a la vacunación.
• Fiebre en menos del 10% de los vacunados, malestar general en 0.5 a 1% de los vacunados,
mialgias, cefalea, nauseas, vómitos, diarrea, irritabilidad, pérdida del apetito y somnolencia.
• Episodios de llanto prolongado y convulsiones son menos comunes (menos de 1 por cada 100
vacunados).
• Episodios de hipotonía/hiporreactividad (menos de 1 por cada 1000 a 2000 vacunados).
• Reacciones anafilácticas y neuritis braquial son extremadamente raras, se presenta en 1 a 6 y 5 a 10
por millón de dosis administradas respectivamente.
A mayor número de dosis se incrementan las reacciones locales y sistémicas.
II. Vacuna DPT (Difteria, Tétanos y Tos ferina)
La vacuna DPT es una mezcla de toxoide tetánico, diftérico y vacuna de células muertas o inactivadas
de la bacteria Bordetella pertussis. Los toxoides de Difteria y Tétanos se obtienen de cultivos de
Corynebacterium diphtheria y Clostridium tétani respectivamente por inactivación con formaldehido y
purificación. El componente de suspensión de pertussis se obtiene de cultivos de Bordetella pertussis
tras inactivación y purificación.
Dra. Lilia Acevedo Seminario 2

25
Difteria
Cuadro 4
La eficacia de la vacuna combinada es igual a cada uno de sus componentes por separado. Los
niveles de anticuerpos y duración de la protección después de 3 dosis de vacuna combinada DPT y 2
refuerzos son los siguientes:
• Toxoide diftérico: Brinda una protección del 95%, la duración es aproximadamente de diez años y
aumenta con los refuerzos. El nivel de anticuerpos de protección de la antitoxina circulante debe ser
mayor de 0.1 UI / ml.
Reacciones locales: Dolor, sensibilidad, enrojecimiento en 25 a 85% de los vacunados e induración
en el sitio de aplicación de la vacuna. Ocasionalmente puede presentarse nódulo indoloro y raramente
abscesos estériles (1 a 10 por millón de dosis administradas).
Reacciones sistémicas, se manifiestan en las 48 horas siguientes a la vacunación:
• Fiebre de 38 a 39°C en menos del 10% de los vacunados, malestar general en 0.5 a 1% de los
vacunados, mialgias, cefalea e irritabilidad.
• Episodios de llanto prolongado y convulsiones son menos comunes (menos de 1 por cada 100
vacunados).
• Episodios de hipotonía / hiporreactividad (menos de 1 por cada 1000 a 2000 vacunados).
• Reacciones anafilácticas y neuritis braquial son extremadamente raras, se presenta en 1 a 6 y 5 a 10
por millón de dosis administradas respectivamente.
A mayor número de dosis se incrementan las reacciones locales y sistémicas.
Dra. Lilia Acevedo Seminario 2

26
Difteria Diagnóstico
La forma clínica típica es suficiente para presunción diagnóstica pero no basta, otras patologías
tienen pseudomembranas y patologías diftéricas pueden no tenerla.
Examen físico y clínico: Cultura de la lesión se realiza para confirmar el diagnóstico. Es
fundamental para tomar una muestra de la zona faríngea, especialmente las áreas
decoloradas, ulceraciones, y criptas amigdalina.
Frotis: Tinción de Gram o Tinción con azul de metileno alcalino da un 75-80% de positividad en
personal adiestrado. Pueden ser útiles cuando se trata de confirmar el diagnóstico clínico. Se
observaran múltiples formas en maza que se parecen a los caracteres chinos.
Cultivos: Sirve para identificar el patógeno. Una placa de Agar Sangre también se inocula para
la detección del estreptococo hemolítico. Si se aíslan bacilos de la difteria, deben ser probados
para la producción de toxinas.Medio de Loefler (desarrollo 12-18 hrs). Gelosa-Sangre-Telurito
(desarrollo 36-48 hrs) proporciona una ventaja selectiva para el crecimiento de este organismo.
REACCIÓN DE SCHICK: Reacción cutánea por inoculación intradérmica en cada antebrazo,
una de ellas inactivada con calor como control. Hace distinción entre sujetos inmunes y no
inmunes, da también un valor cuantitativo de la inmunidad dentro de ciertos límites. Lectura
24, 48hrs y 6 días. Interpretación:
a) (+): AUSENCIA DE ANTITOXINA CIRCULANTE EN NIVELES ÚTILES. Enrojecimiento e
hinchazón que desaparecen gradualmente a lo largo de algunos días.
b) (-): CANTIDAD ADECUADA DE ANTITOXINA CIRCULANTE. Ningún antebrazo muestra
alteraciones. (Ojo con pacientes anérgicos).
c) PSEUDOREACCIÓN: Hipersensibilidad puede estar dada por otros componentes distintos a la
toxina, presentes en material inyectado. Reacción en ambos brazos, que desaparece simultáneamente
al 2 o 3 día.
Dra. Lilia Acevedo Seminario 2

27
Difteria d) REACCIÓN COMBINADA: Reacción que se inicia como pseudoreacción pero que en un brazo
desaparece rápidamente y en el otro persiste y/o acentúa su reacción.
Inmunofluorescencia Directa: Material sospechoso teñido con antitoxina marcada con
flurosceina es rápidamente confirmatorio.
Electroforesis: inoculación de cobayo o inmunoelectroforesis de proteínas.
Titulación de Antitoxina en Suero: Complicado, uso infrecuente. Mezcla de sueros con
cantidades variables de antitoxinas administradas en animales de experimentación.
Prueba de Hemaglutinación: Barato, rápido, puede ser instalado en un laboratorio modesto.
ELISA: Especialmente con la técnica modificada para medir Ig-G específica hay una excelente
correlación (r = 0.91) con neutralización in vitro en células vero. Para determinación de la toxina
es más rápido que el Test Elek.
Electrocardiograma (ECG)
Anticuerpo contra el toxoide diftérico: mide el nivel de anticuerpos contra la difteria que hay
en su sangre. Se realiza esta prueba para averiguar si usted tiene difteria o tiene riesgo de
contraerla. Los resultados se indican en unidades internacionales por mililitro (UI/mL). Si le han
administrado la vacuna contra la difteria, sus niveles mínimos de anticuerpos deberían ser, al
menos, de 0.01 a 0.1 UI/mL. Para la prueba, se requiere una muestra de sangre, que se extrae
a través de una aguja que se coloca en una vena de su brazo.
La TD es transportada en el gen tox y su detección in vitro se puede realizar mediante:
Prueba de Elek o Elek modificado: Para poder clasificar una cepa de C. diphtheriae, C.
ulcerans o C. pseudotuberculosis como productora de toxina es necesario realizar el test de
Elek que verifica si es toxigénico o no toxigénico.
PROCEDIMIENTO: Se coloca un papel filtro empapado con antitoxina sobre una placa de agar
peptonado con maltosa, a la cual se aplicaron estrías de un inóculo altamente positivo del
cultivo. Se incuba 24 h.
Dra. Lilia Acevedo Seminario 2

28
Difteria RESULTADO: La prueba es POSITIVA cuando las bacterias elaboran la toxina y esto se
demuestra mediante un precipitado; Producto de la unión de la antitoxina del papel filtro con la
toxina elaborada por la bacteria.
Por ICS (tira de inmunocromatografía) en una placa con cultivo puro de la cepa a estudiar.
Detección del gen tox y dtxR (elemento regulador de la toxina diftérica) mediante PCR. La
positividad de esta prueba no permite el diagnóstico de C. diphtheriae porque también pueden
ser portadoras de este gen tox C. ulcerans y C. pseudotuberculosis. Se calificaría como
“posible difteria” la positividad de la detección de toxina, acompañado de otros datos de
laboratorio, histopatológicos, clínicos y epidemiológicos, no como un dato aislado. Ha sido
secuenciado su genoma. No es confirmatorio.
Resistencia
Muchos animales (por ej.,el ratón, cobayos ) son resistentes a la toxina diftérica. Esta
resistencia se debe a la incapacidad de la toxina diftérica para cruzar la membrana
celular, más que a la insensibilidad de la eEF-2 del ratón a la ADP robosilación por NAD,
catalizada por la toxina diftérica.
Cuadro 5
C. diphtheriae suele ser sensible a varios fármacos in vitro, como las penicilinas, la
eritromicina, la clindamicina, la rifampicina y la tetraciclina. Es frecuente encontrar
resistencia a la eritromicina en aquellas poblaciones en las que se ha empleado mucho
ese antibiótico. Tan sólo se recomienda el uso de penicilina o erítromicina; la eritromicina
Dra. Lilia Acevedo Seminario 2

29
Difteria muestra un margen superior a la penicilina en la erradicación del estado de portador
nasofaríngeo. Un tratamiento adecuado es la eritromicina (40-50 mg/kg/24 horas dividido
en tomas cada 6 horas por vía oral o ¡.v.; máximo: 2g/24 horas), la penicilina G cristalina
acuosa (100.000-150.000 Ulkg/24 horas dividida en tomas cada, 5 horas ¡.v. o ¡.m.), o la
penicilina procaína (25.000-50.000 U/kg/24 horas dividida en tomas cada 12 horas ¡.m.).
El tratamiento antibiótico no sustituye a la terapia con antitoxina. En conjunto el
tratamiento dura 14 días, aunque algunos pacientes con difteria cutánea han sido tratada
durante 7-10 días. La eliminación del organismo se debe documentar con dos cultivos
sucesivos, como mínimo, de la nariz y de la faringe (de la piel), obtenidos con un intervalo
de 24 horas tras completar el e ciclo de tratamiento. Se repite la terapia con eritromicina si
el cultivo resulta positivo.
Los hijos de madres inmunes son relativamente inmunes; la protección es pasiva y suele
perderse antes del sexto mes de vida. La recuperación de un ataque clínico no siempre va
seguida de inmunidad permanente; la inmunidad a menudo se adquiere por una infección
no manifiesta. La inmunidad activa de duración prolongada puede ser inducida por la
aplicación de toxoide. Las encuestas serológicas en los Estados Unidos indican que más
de 40% de los adultos carecen de niveles protectores de antitoxina circulante; en el
Canadá, Australia y algunos países europeos se han detectado niveles decrecientes de
inmunidad. En los Estados Unidos se ha inmunizado a casi todos los niños; para el último
trimestre de 1993, 88% de los niños de 2 años de edad habían recibido tres dosis de
vacuna antidiftérica. La inmunidad por antitoxina protege contra la enfermedad sistémica,
pero no contra la infección local de la nasofaringe.
Difteria del ternero
Dra. Lilia Acevedo Seminario 2

30
Difteria Enfermedad infecciosa de los terneros que afecta la laringe (laringitis necrótica) o la
cavidad oral (estomatitis necrótica), caracterizada por fiebre y ulceración, así como
tumefacción de las estructuras afectadas.
El Fusobacterium necroforum ha sido considerado durante largo tiempo como la causa
de esta enfermedad, sin embargo, existen factores predisponentes, como es el consumo
de alimento fibroso.
Generalmente se produce como estomatitis necrótica en terneros de menos de 3 meses
de edad y como laringitis necrótica en terneros mayores. El ternero con estomatitis
necrótica tiene dificultad para mamar, su apetito está deprimido y la temperatura puede
elevarse a 40 °C. En los terneros con laringitis necrótica el signo más prominente en
casos graves es el jadeo sonoro. Los primeros signos pueden incluirla elevación de la
temperatura corporal a 41 °C, respiración rápida y salivación; más tarde puede notarse
pudrición de la lengua y producción de exudado nasal. Los terneros pueden desarrollar
tanto estomatitis necrótica como laringitis necrótica y además de tos conforme van siendo
afectados los pulmones. Son también signos prominentes la deshidratación y la
emaciación. El curso de la enfermedad suele ser corto, sucumbiendo el paciente no
tratado a la toxemia y la neumonía en un plazo de 2 a 7 días.
El Fusobacterium es comensal del tubo digestivo de muchas especies animales y del
hombre. Las infecciones en animales suelen ocurrir cuando viven en lugares
antihigiénicos, sobre todo cuando los pisos están cubiertos de estiércol. Es poco probable
que el germen se multiplique fuera del organismo animal pero, sin duda, permanece vivo
en el suelo por breves periodos. El microorganismo tiene poca o ninguna capacidad para
invadir el epitelio normal, pero en los tejidos dañados por traumatismo, infección viral y
maceración puede penetrar y multiplicarse con facilidad. La lesión típica producida por
cualquiera delas especies es la necrosis con formación de abscesos y olor fétido.
Dra. Lilia Acevedo Seminario 2

31
Difteria Las principales lesiones son úlceras necróticas de profundidad variable en las membranas
mucosas oral o faríngea. Es común que se produzcan membranas crupales o diftéricas.
Las partes afectadas con mayor frecuencia son: lengua particularmente en sus bordes,
superficie interna de las mejillas y revestimiento de la faringe. En los casos más graves
las lesiones se extienden a la cavidad nasal, la laringe e incluso los pulmones
Con frecuencia, el examen bacteriológico de las muestras tomadas de las lesiones ayuda
a confirmar el diagnóstico.
La inflamación intensa, debida al edema y la tumefacción de los tejidos alrededor de la
úlcera, se acompaña de grandes masas de material purulento de aspecto caseoso.
Pueden encontrarse lesiones análogas a las de hocico, faringe y laringe, en pulmones y
abomaso.
Es necesario separar a los animales afectados de los sanos. La limpieza y desinfección
de los establos y cobertizos son pasos importantes para prevenir la difusión de la
enfermedad; se recomienda la exploración física diaria de los terneros jóvenes para dar-
se cuenta pronto de los nuevos casos. La administración de sulfamidas brinda respuesta
favorable, sea cual sea el aspecto de las lesiones. Resulta eficaz la sulfadimidina sódica 2
g por cada30 kg de peso corporal repetidos diariamente duran-te 2 o 3 días. La
sulfametacina se aplica a dosis de150 mg por kg de peso diariamente durante periodos de
3 a 5 días; inicialmente se recomienda su ad-ministración parenteral, seguida por vía oral.
Cuando el animal tiene dificultades para deglutir puede ser necesaria la administración
parenteral. Dado que en muchos casos los animales no beben bien, debe tenerse cuidado
de administrar líquidos adecuados durante la terapia con sulfamidas. Son también
eficaces penicilina, estreptomicina, tetraciclina y cloranfenicol, aplicándose en dosis
indicadas según el animal que se trate. Con frecuencia se instituye tratamiento local a
base de antisépticos (incluyendo tintura) de yodo, pero probablemente ejerce poco efecto
Dra. Lilia Acevedo Seminario 2

32
Difteria en el curso de la enfermedad a menos que también se administren antibacterianos. En
ocasiones puede ser necesaria la traqueotomía para aliviarla disnea. El pronóstico es
favorable cuando el trata-miento se inicia oportunamente, pero cuando la ulceración es
muy extensa o aparece neumonía secundaria o abomasitis, es más reservado.
Es aconsejable la alimentación suplementaria con leche, y papillas nutritivas. La
enfermedad se pue-de prevenir implantando medidas higiénicas estrictas en establos y
abrevaderos; así como evitando suministrar alimentos que produzcan lesiones bucales.
Cuando la frecuencia es elevada quizá sea útil administrar un antibiótico en los alimentos
amanera profiláctica.
Dra. Lilia Acevedo Seminario 2

33
Difteria
Conclusiones
La disminución de los casos de difteria va unida a un fenómeno de inmunidad
colectiva adquirida por la vacunación, pero igualmente a una mejoría del nivel de
vida y de la educación sanitaria.
La enfermedad afecta sobre todo a niños, pero también a adulto. Pueden
observarse formas benignas en pacientes vacunados.
En América Latina luego de la vacunación masiva desde la década de 1960, ha
disminuido en un 90%.
La reincidencia que se desarrolla se debe a la no aplicación de los refuerzos y a la
no vacunación,
BibliografíaArredondo Bruce, A. M. (s.f.). Enfermedades remergentes factores causales y vigilancia . Cuba.
Dra. Lilia Acevedo Seminario 2

34
Difteria Aviles F., V. A. (2004). Epidemiologia del tetano difteria y tos ferina. BArcelona .
Bruce, D. A., & Carraté, D. J. (s.f.). Enfermedades reemergentes: factores causales y vigilancia.
CDC. (s.f.). Recuperado el 10 de Febrero de 2015, de http://wwwnc.cdc.gov/travel/diseases/diphtheria
Ciencia Real. (s.f.). Recuperado el 03 de Febrero de 2015, de http://cienciareal.pe.tripod.com/davrayexotoxinas.html
CPR. (s.f.). Recuperado el 3 de Febrero de 2015, de http://cpr.santodomingo1.climantica.org/page/36/
DPAM, G. (2006). Actualizacion de la situacion epidemiologica de difteria, tetanos y tetanos neonatal. Chile.
(2012). Informe del evento difteria hasta el periodo epidemiologico XII del año 2012.
J. Tuells Departamento de Enfermería Comunitaria, M. P. (2006). HISTORIA DE LA VACUNOLOGÍa.
José G Santiago, K. D. (Junio de 2011). Scielo. Recuperado el 03 de 02 de 2015, de Dimensionamiento de los sistemas de microfiltración y ultrafiltración para la producción de la Toxina Diftérica elaborada en el Instituto Nacional de Higiene “Rafael Rangel: http://www.scielo.org.ve/scielo.php?pid=S0798-04772011000100004&script=sci_arttext
Karen S. Wagner, J. M. (2010). Diphtheria in the Postepidemic Period, Europe, 2000–2009.
Luna, A. (s.f.). Epi.Misal. Recuperado el 10 de Febrero de 2015, de http://epi.minsal.cl/epi/html/public/difteria.htm
MI., F. N. (2010). Identificacion y poder patogeno de microorganismos del genero Corynebacterium aislados en muestras clinicas . Madrid .
mss.gob. (2011). Recuperado el 3 de Marzo de 2015, de http://www.msssi.gob.es/profesionales/saludPublica/sanidadExterior/docs/CAPITULO-6.pdf
NCBI. (s.f.). Recuperado el 5 de Marzo de 2015, de http://www.ncbi.nlm.nih.gov/books/NBK7971/.
Negroni, M. (2009). Microbiologia Estomatologica . Buenos Aires, Argentina : Ed. Medica Panamericana .
Omeda, R. (19 de Marzo de 2012). Omeda.es. Recuperado el 13 de Febrero de 2015, de http://www.onmeda.es/enfermedades/difteria-sintomas-1380-4.html
OPS. (2006). Control de la diteria, tos ferina, tetano, hepatitis . Washington D.C.
OPS. (2006). Estadisticas sanitarias mundiales . Francia .
Dra. Lilia Acevedo Seminario 2

35
Difteria Rondo, D. S. (s.f.). Drrondonpediatra. Recuperado el 13 de Febrero de 2015, de
http://www.drrondonpediatra.com/difteria.htm
Sanofi. (s.f.). Recuperado el 12 de Febrero de 2015, de http://es.sanofi-paediatrics.com/web/inmunizacion/inmunizacion_infantil/difteria
Secretaria de Salud Honduras . (2011). Normas y procedimientos de programa ampliado de inmunizacion PAI. Tegucigalpa .
SVEA. (Mayo de 2012). Recuperado el 03 de Marzo de 2015, de http://www.juntadeandalucia.es/salud/export/sites/csalud/galerias/documentos/p_4_p_1_vigilancia_de_la_salud/protocolos_actuacion_2012/pr_difteria12.pdf
Venezuela ganadera. (2014). Obtenido de http://www.venezuelaganadera.com/enciclopedia-ganadera-articulos/la-difteria-del-ternero
Viajero seguro . (s.f.). Recuperado el 10 de Febrero de 2015, de http://fundacionio.org/viajar/vacunas/vacuna%20de%20la%20difteria.html
Wikipedia. (6 de Septiembre de 2014). Recuperado el 15 de Febrero de 2015, de http://es.wikipedia.org/wiki/Toxina_dift%C3%A9rica
Dra. Lilia Acevedo Seminario 2

36
Difteria
ANEXOS
Dra. Lilia Acevedo Seminario 2

37
Difteria
Dra. Lilia Acevedo Seminario 2

38
Difteria
Dra. Lilia Acevedo Seminario 2

39
Difteria
Dra. Lilia Acevedo Seminario 2

40
Difteria
Dra. Lilia Acevedo Seminario 2

41
Difteria
Dra. Lilia Acevedo Seminario 2

42
Difteria
Esquema nacional de Vacunación, Honduras 2015
Adolescentes y adultos
Td Toxoide
tetánico
diftérico
11 Años: refuerzo y luego una dosis cada 10 años
Embarazadas no vacunadas:
1er contacto: 1era dosis
Un mes después de la 1era dosis: 2da dosis
Completar esquema de 5 dosis después del embarazo
3era dosis: 6 meses después de la 2da dosis
4ta dosis: 1 año después de la 3era dosis
5ta dosis: 1 año después de la 4ta dosis
Grupos en riesgo
DT Pediátrica
2da dosis: 4 meses
3era dosis : 6 meses
Refuerzo: 18 meses
Dra. Lilia Acevedo Seminario 2

43
Difteria Refuerzo: 4 años
DT pediátrica: aplicarla a niños con reacción adversa al componente Pertussis de la vacuna
combinada con DTP – HepB –Hib
Dra. Lilia Acevedo Seminario 2

44
Difteria
Dra. Lilia Acevedo Seminario 2

45
Difteria
Dra. Lilia Acevedo Seminario 2

46
Difteria
Dra. Lilia Acevedo Seminario 2

47
Difteria
Dra. Lilia Acevedo Seminario 2