Traumatismos Enfermedad negada Enfermedad epidémica CODEACOM.
Enfermedad de meniere
-
Upload
viletanos -
Category
Health & Medicine
-
view
3.383 -
download
0
Transcript of Enfermedad de meniere

Enfermedad de
Meniere
Flavio Alfredo Crovetti VidalesR3 Medicina Familiar y Comunitaria

Prosper Ménière (Angers, 18 de junio de 1799 —París, 7 de febrero de 1862) fue un médico francés que en 1861 describió los síntomas de la Enfermedad de Ménière y los síntomas relacionados con el vértigo. Con ello consiguió que los pacientes afectados dejaran de ser tratados como enfermos mentales.
Fue en 1861 cuando describió un síndrome de vértigo repentino unido a pérdida progresiva de audición y acúfenos. Definió estas molestias como causadas por un problema en el oído interno, pues hasta entonces se consideraban una forma de epilepsia. También las distinguió del vértigo causada por un defecto en el sistema nervioso central.
En 1874, Jean-Martin Charcot denominó el síndrome que mostraba estos tres síntomas como Maladie de Menière.

Definición
Episodios espontáneos de vértigo (sensación de giro de objetos) recurrente.
Hipoacusia fluctuante.
Acúfeno.
Plenitud ótica.
Etiología idiopática.
Asociación a una etiología (que afecta al oído interno) Síndrome de Meniere o hidrops endolinfático secundario.

Epidemiología
Incidencia: ◦ 10 – 150 / 100 000 habitantes x año.
Prevalencia:◦ Varía según la población (8 / 100 000 (Celestino D, 1991),
218 / 100 000 (Schessel DA, 1998).
◦ EM bilateral: 10 – 50% (riesgo de 25 – 35%).
Edad:◦ 20 – 40/60 años (puede ocurrir a cualquier
edad).
◦ En niños es poco frecuente (asociado a malformaciones congénitas del oído interno) (Minor
LB, 2004).
Sexo:◦ Mujeres (+ frecuente) (Minor LB, 2004).

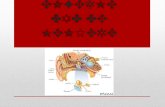
Fisiopatología
Etiología: desconocida.
Homeostasis anormal de los fluídos / iones del oído interno (x aumento en la producción de endolinfa + dificultad para su reabsorción) (Kimura, 1967).
Exceso de endolinfa en el oído interno (laberinto membranoso) ↑ presión / deformación o hidrops endolinfático microroturas de las membranas del oído interno + mezcla de endolinfa y perilinfa(Zenner, 1994).

El hidrops no es causa suficiente para explicar la clínica de la EM (está presente en todos los pacientes con EM, pero no todos los pacientes tienen clínica).(Honrubia V, 1999; Rauch SD, 2001)
Etiologías probables:◦ Enfermedad autoinmune de tiroides (Brenner M, 2004).
◦ Patrón autosómico dominante (inicio precoz y clínica más severa en generaciones posteriores) (Klockars T, 2007).
◦ HLA-DRBI*1101 (López-Escamez JA, 2007).
◦ Virus (herpes simple, varicela zóster, CMV; no se han encontrado en muestras endolinfáticas extraídas en Cx en pacientes con EM) (Vrabec JT, 2003).
◦ Migraña (+ común en pacientes con Dx previo de EM; se postula origen vascular común para las 2 enfermedades) (Boyev KP, 2005).
◦ Bloqueo en el saco o conducto endolinfático (abnormalidad en la reabsorción de endolinfa en el saco endolinfático).
◦ Hipoplasia del acueducto vestibular.

◦ “Rupture Theory”: Propuesta hace 40 – 50 años.
Rotura de los sacos endolinfáticos que permite a la endolinfa rica en K salir al espacio peri-linfático.
Se produce una gradiente bioquímica que despolariza a las células capilares cocleares y vestibularesproduciendo pérdida aguda de sus funciones.
Al momento que las presiones entre los espacios endo/peri-linfáticos están iguales la rotura de membranas se cierra.
Las bombas de iones restaura la gradiente y la función de las células capilares.
Repetitivas afectaciones en el manejo de los iones causa degeneración en las células capilares.
Se han demostrado cambios citológicos en las células capilares con intoxicación x K.

(secundario o Síndrome
de Meniere)

Síntomas
(inicialmente unilaterales)◦ Vértigo rotatorio / ―rocking sensation‖ de al menos 20 min –
24 h de duración, + náuseas y vómitos (Saeed, 1998). 2/3 episodios agrupados – 1/3 episodios esporádicos.
◦ Hipoacusia neurosensorial inicialmente fluctuante que afecta a las frecuencias graves del audiograma (con el tiempo suele ser + severa, permanente y afectar a todas las frecuencias).
◦ Sensación de plenitud ótica o de presión intensas (en el oído o mismo lado de la cabeza) (min, horas) vértigo (Saeed, 1998).
◦ Acúfeno de tonalidad grave (como escuchar una concha marina / máquina) (puede asociarse distorsión auditiva).
◦ Sensación de desequilibrio u otro tipo de mareo se han descrito en el 15% de pacientes.
◦ (la sintomatología puede tener periodos largos de remisión).

Exploración Física
(sistemática) (CKS, 2007)
◦ TA (acostado y de pie).
◦ d/c arritmias / soplos carotídeos.
◦ Pares craneales (d/c nistagmo).
◦ Equilibrio postural + coordinación (Romberg + dedo-nariz).
◦ Otoscopia (d/c inflamación) + acumetría (Rinne + Weber).
◦ Columna cervical (valorar dolor / cervicoartrosis) (d/c vértigo cervical).
d/c otras causas de vértigo, hipoacusia, acúfenos.
d/c enfermedades del sistema cardiovascular, enfermedades del SNC, enfermedades otorrinolaringológicas (Warrel, 2003).


Diagnóstico
Historia clínica.
Exploración neurotológica.
Evolución clínica.
Respuesta al tto.
◦ Los pacientes normalmente tienen 3 – 5
años ya con variaciones en la audición /
síntomas vestibulares antes del Dx.

Criterios Clínicos (Academia
Americana de Otorrinolaringología y
Cx de Cabeza y Cuello – AAO-HNS):
1. EM cierta o segura:
Cumple todos los criterios clínicos +
histopatología del hueso temporal (post-mortem).
2. EM definitiva:
≥ 2 episodios de vértigo rotatorio de al menos 20
min de duración + hipoacusia neurosensorial
fluctuante (constatada en la audiometría tonal
liminar) + acúfeno +/- sensación de plenitud ótica
(mismo oído) + d/c otras etiologías.

3. EM probable: Crisis única de vértigo de al menos 20 min
de duración + hipoacusia (constatada x audiometría) +/- acúfeno y sensación de plenitud ótica.
4. EM posible: Episodios de vértigo recurrente de al menos
20 min de duración + hipoacusia no registrada, o hipoacusia registrada sin vértigo
EM bilateral: ◦ c/u de los oídos debe cumplir los
criterios.
◦ Incidencia del 30 – 50% en 15 años de evolución desde el Dx de EM unilateral

Analítica
Hgma.
Glucemia.
Colesterol.
Hormonas tiroideas.
ANA / ENA (DynaMed, 2007).
FTA – Abs (Pulec JL, 1997).
◦ d/c: anemia (CKS, 2007), diabetes mellitus, hipercolesterolemia, hipotiroidismo, enfermedades autoinmunes, neurosífilis (RPR test).
◦ El 30% de pacientes con EM tienen anticuerpos a antígenos del oído interno sin un significado claro.

Exámenes
Complementarios
Audiometría Tonal Liminar:◦ Necesaria para confirmar hipoacusia.
◦ No se aconseja realizarla en las crisis agudas + fases iniciales (puede ser N).
◦ Se aprecia pérdida de audición en frecuencias graves + altas con audición conservada en frecuencias medias.
Potenciales Evocados Auditivas del Tronco del Encéfalo (PEATE):◦ d/c lesión coclear / retrococlear cuando la forma
inicial se presenta como una hipoacusia progresiva unilateral sin vértigo si hipoacusia retrococlear RMN (Turski, 2006).

RMN:◦ Necesaria para d/c lesiones del SNC (no diagnóstica) (Lorenzi,
2000). Tumor (neurinoma del acústico).
Aneurisma o estenosis de la circulación posterior del SNC.
Malformación tipo Arnold-Chiari.
Enfermedad degenerativa, esclerosis múltiple.
Pruebas Vestibulares:◦ En los periodos iniciales no son útiles, pero puede
valorarse lesión central (esclerosis múltiple, neurinoma del acústico).
◦ En la evolución de la enfermedad se aprecia pérdida de la función vestibular en el oído afectado.
◦ Útiles para seleccionar candidatos a tto´s más agresivos (intervencionistas) o para identificar EM bilateral.
◦ Se realiza una electronistagmografía (ENG), ―rotary chairtest‖, posturografía dinámica computarizada. Las ENG + ―rotary chair test‖ muestra deterioro de la función
vestibular periférica a la evolución de la enfermedad.
En la ENG (sobretodo en el ―caloric test‖; el oído es irrigado con agua tibia / fría para estimular el oído interno) se aprecia mayor sensibilidad para valorar la afectación del balance intrínseco; el ―rotary chair test‖ mayor especificidad.

Pruebas para valorar el hidropsendolinfático:◦ Prueba de la sobrecarga / ―stress‖ de glicerol,
úrea o sorbitol (Yen, 1995).
◦ Electrococleografía (Conlon, 2000). (baja sensibilidad y especificidad, controversial para el
Dx y manejo).
Potenciales Evocados VestibularesMiogénicos (VEMP) (útil para Dx + monitorización; útil para el Dx de EM bilateral):◦ Inhibidor del ―sacculocollic reflex test‖: se puede
detectar precozmente el hidrops sacular antes de los síntomas.

Audiometría + PEATE + prueba de la
sobrecarga de glicerol, úrea o sorbitol
+ electrococleografía: útiles para el
seguimiento, determinar la
repercusión audiovestibular, identificar
al oído activo en sospecha de EM
bilateral.

Dx Diferencial
Neurinoma del Acústico (SchawannomaVestibular): ◦ Hipoacusia neurosensorial progresiva unilateral
a la cual se puede asociar desequilibrio (puede presentarse fluctuante, sin hipoacusia, con acúfeno, el vértigo es raro). En los Potenciales Evocados Auditivos del Tronco del
Encéfalo se obtiene un patrón retrococlear DxRMN (compresión del 8vo par craneal).
Esclerosis Múltiple:◦ Nistagmo más intenso y duradero,
características centrales (se asocia otra sintomatología neurológica). En las pruebas vestibulares (ENG) se aprecia alteración
central (N al inicio de la EM).
Solicitar RMN (d/c lesión en sustancia blanca) y PL.

Accidente Isquémico Transitorio (AIT):◦ Episodios de más corta duración.
◦ No se asocian síntomas auditivos - cocleares / vestibularesal mismo tiempo.
◦ Acúfeno persistente + hipoacusia en la audiometría es poco frecuente.
Migraña:◦ Paciente joven con Dx previo de migraña, que
recientemente ha iniciado un vértigo episódico recurrente sospechar migraña asociada a vértigo (Boyev, 2005) (3 – 5%) (EM en USA: 0.2%). La cefalea puede presentarse antes o después.
Si se asocia hipoacusia, es reversible (se confirma en el audiograma).
Se asocia de acúfeno unilateral o bilateral / vértigo: aura.
Se asocia fotofobia / fonofobia.
Dx: clínica (síntomas vestibulares episódicos + ≥ 2 síntomas de migraña (cefalea migrañosa, fotofobia, fonofobia, aura visual o de otro tipo) que ocurran en ≥ 2 episodios de vértigo).
Tto: triptanes (el vértigo migrañoso responde menos que la cefalea) + profilaxis.

Otros:
◦ Hipotiroidismo - DM – anemia severa.
(pueden presentar hipoacusia bilateral +
acúfeno bilateral + inestabilidad crónica).
◦ Síndrome de Cogan (proceso inflamatorio
crónico; afectación ocular + vascular).
Adultos jóvenes con la misma sintomatología
vestibular que la EM (en la evolución
presentarán clínica visual en forma de
queratitis intersticial o uveítis).


Evolución
Las crisis agudas duran min – horas
(2 – 3 h) (Minor, 2004).
Los episodios agudos se presentan
entre 6 y 11 veces x año + periodos
de remisión de meses (James 2006).

Estadíos ( + del 50% no progresan a los 3) (Saeed, 1998; DynaMed, 2007):
◦ Estadío Inicial: Vértigo recurrente súbito + náuseas + vómitos + presión
ótica.
Duración: 20 min – 24 h.
◦ Estadío Medio: Vértigo + hipoacusia fluctuante (frecuencias graves).
El vértigo alcanza su máxima severidad (inicia disminución de frecuencia + intensidad).
El acúfeno incrementa intensidad.
◦ Estadío Avanzado: La hipoacusia se deteriora progresivamente (ya no
fluctuante) y llega a la pérdida total de la audición en todas sus frecuencias (en 8 – 10 años).
El vértigo disminuye.
Inician problemas de inestabilidad (+ en la oscuridad).
El acúfeno se vuelve el síntoma más molesto.

Estadíos de la Enfermedad de MeniereDefinitiva (AAO-HNS, 1995)
(promedio de los umbrales para tonos puros del audiograma de las frecuencias 500 -1000 -2000 - 3000 Hz, del peor audiograma de los
seis meses previos a iniciarse un tratamiento)
Estadio 1 ≤25 dB
Estadio 2 26-40 dB
Estadio 3 41-70 dB
Estadio 4 >70 dB

◦ La hipoacusia es una variable
cuantificable y su evolución es paralela a
la enfermedad.
◦ Se produce una pérdida auditiva
progresiva + disminuye la intensidad del
vértigo inestabilidad permanente.
Valorar cómo los síntomas afectan al paciente
desde un punto de vista funcional, psicológico,
laboral, social.

(valora candidatos para Cx
para control del vértigo +
valoración de tto)

Escala del Nivel Funcional del Paciente con Enfermedad de Meniere(según la AAO-HNS)
1. El vértigo no afecta en nada mi vida.
2. Cuando tengo el vértigo debo cesar mi actividad en ese
momento, luego continúo normalmente y no me afecta a mis
planes.
3. Idem al 2. pero me hace cambiar algunos planes.
4. Puedo hacer una vida normal pero me obliga a un gran
esfuerzo, constantemente he de reajustar mis actividades.
5. No puedo trabajar, ni conducir ni mantener a mi familia. Soy
incapaz de realizar la mayoría de las actividades diarias. Estoy
incapacitado.
6. Estoy de baja laboral durante al menos un año y/o recibo una
compensación económica por ello.
El paciente deberá seleccionar el número que mejor se adapta a su situación clínica en el momento en que se
explora.

Valoración de Discapacidad – EM (AAO – HNS) (Cx):◦ Leve: Intermitente / continuo mareo-desequilibrio que
impide trabajar en un ambiente peligroso.
◦ Moderada: Intermitente / continuo mareo en actividades
sedentarias.
◦ Severa: Sintomatología severa que impide un empleo
remunerado.

Tratamiento La EM es una enfermedad crónica.
El 90% de los pacientes con tto desarrollan una actividad diaria N.
El vértigo se controla en 90 – 95% con tto conservativo.
La pérdida de audición progresiva raramente responde al tto.
No existen estudios de calidad que establezcan el tto ideal (Thorp, 2000).
El tto debe realizarse de forma escalonada (existe un gran efecto placebo).
Valorar la edad, estado general, función vestibular, audición.
Evitar conducción de vehículos, uso de maquinaria peligrosa, nadar o realizar trabajos peligrosos en las crisis agudas hasta que la situación clínica lo permita.
Promover la compensación central (animar al paciente a que se mueva y realice lo antes posible sus actividades cotidianas).
Disponer de la medicación en caso de crisis aguda (CKS, 2008).
Valorar la repercusión del acúfeno.
Educar al paciente sobre su enfermedad, objetivos en respuesta al tto, opciones de tto.

Principios del Tratamiento:
◦ Reducir la frecuencia / severidad del
vértigo.
◦ Reducir / eliminar la pérdida de audición /
acúfeno.
◦ Aliviar la sintomatología crónica (acúfeno
+ alteración del equilibrio).
◦ Minimizar la discapacidad.
◦ Prevenir la progresión (sobretodo la
pérdida de audición + alteración del
equilibrio).

Crisis Aguda (CKS, 2008):◦ Vértigo supresores vestibulares
(benzodiacepinas (efecto ansiolítico – uso específico), antihistamínicos (meclizina, dimenhidrinato), anticolinérgicos (escopolamina)) + antieméticos.
◦ Si síntomas leves / moderados Cinarizina 30 mg 3v/día x 7 – 14 días.
◦ Si síntomas severos Sulpiride 50 mg 3v/día x 7 – 14 días.
◦ Si vómitos Sulpiride 100 mg IM hasta su remisión.
◦ Alternativa: Tietilperazina 6.5 mg 3v/día (supositorios). (ningún tto se muestra superior, la única diferencia son
sus efectos secundarios (BNF 53, 2007)).
◦ Si náuseas severa + vómitos Prometazina, proclorperazina (supositorios).
◦ Se usa el Lorazepam (SL) (no aprobado) (0.5 – 1 mg 4v/día) crisis de vértigo.


Crisis Recurrente:
◦ Los pacientes con EM son más susceptibles de ser afectos de la audición / equilibrio con respecto a los factores de la dieta / medio ambiente.
◦ Dieta Baja en sal (1000 mg / 2 – 3 g de Na x día) (distribuir el consumo), cafeína
(café, té, cola) (1 bebida / día) (grado 2C). Evitar el glutamato monosódico(MSG).
◦ Evitar el tabaco (Santos, 1993) y el alcohol (1 bebida / día) (grado 2C) (cambios en los fluídos /electrolitos; stress en oído fragil). (vasoconstrictores; reducen el fluído microvascular en el sistema
laberíntico)
◦ Evitar el stress.
◦ Evitar cuadros alérgicos.
◦ Tratamiento Supresores vestibulares / antieméticos.
Betahistina 16 mg 3v/día inicialmente (vasodilatador, mejora la microvascularización en la cóclea e inhibe los núcleos vestibulares; reduce el hidrops) 8 mg 3v/día x 6 – 12 meses. En pacientes con asma y úlcera péptica valorar riesgo / beneficio.
Se puede utilizar en la gestación (Schaefer, 2007).
No eficaz para controlar el vértigo, acúfeno o mejorar la audición (CKS, 2008).
Los diuréticos (acetazolamida, hidroclorotiazida) (reducen el hidrops) (Thirlwall, 2006) no han demostrado suficiente beneficio en el tto / prevención de la crisis de vértigo (tto recomendado de primera línea – ―Up to Date‖) (bajo riesgo de efectos adveros) (grado 2C).
Los glucocorticoides VO (metotrexate, etanercept) (etiología inmunológica) (ausencia de estudios).
Se han reportado buenos resultados con vitaminas, remedios a base de hierbas, vasodilatadores.

◦ Rehabilitación:
Realizarla en el estadío avanzado (remisión de
las crisis agudas de vértigo con el tto / Cx pero
persistencia del desequilibrio).
Valorar si el paciente es candidato para
colocación de prótesis auditiva (si predominio
del desequilibrio + no compensación del SNC
valorar RHB vestibular) (Gottshall, 2005).
En pacientes sin tto se considerará si existe una
importante afectación del equilibrio entre crisis agudas
de vértigo (no evidencia de reducción en la frecuencia
/ intensidad del vértigo).

Tratamiento Intervencionista
(existe un 15 - 10% de pacientes que no responden al tto médico y la EM se muestra progresiva).
No está establecido el tto de primera línea, valorar siempre el grado de afectación laberíntica + el nivel auditivo.
Tratamiento no destructivo:◦ Objetivo: controlar los síntomas ↓ líquido endolinfático –
alteración de la fisiología de los fluídos / electrolitos.
◦ No quirúrgico: Dexametasona (intratimpánica) (etiología inmunológica) 4 mg/ml
c/24h x 5 días (dosis no establecida) (Garduño-Anaya, 2005) (control del vértigo en un 82%).
Tratamiento de presión en el CAE / oído medio con el generador de pulsos Meniett (precisa de drenaje transtimpánico / tubo de ventilación); mejora el intercambio de fluídos en el oído interno. Efecto de larga duración.
(alternativa para complementar el tto médico en pacientes mal controlados con nivel funcional ≥ 3) (mejoría del 67% (Gates, 2006) – 92% (Densert, 2001) en 2 años – EM unilateral).
Tratamiento costoso, no se aprecia mejora sintomática de la audición.
(ambos se pueden realizar en la EM bilateral).

◦ Quirúrgico:
Bajo riesgo de hipoacusia neurosensorial.
Se realiza en pacientes con la audición
conservada.
Se realiza una intervención en el saco / ducto
endolinfático para mejorar el drenaje de
endolinfa.
Procedimientos del saco endolinfático
(descompresión / shunt o ambos):
Pacientes con audición conservada.
A 3 años no se ha demostrado beneficio significativo
(Thomsen, 1986).
Saculotomía

Tratamiento destructivo:◦ Objetivo: controlar los síntomas eliminando /
reduciendo receptores periféricos en el sistema laberíntico para que no se envíe información al SNC.
◦ Realizarlo si tto médico fracasa + EM unilateral.
◦ No quirúrgico: Gentamicina (intratimpánica x iny. / cánula) (pautas:
múltiple / única, dosis: alta / baja). (los aminoglucósidos son tóxicos al neuroepitelio del oído interno).
Penetra al laberinto a través de la membrana de la ventana redonda y destruye todas las células epiteliales en los conductos semicirculares, destruyendo la función laberíntica en el lado tratado sin producir efectos sistémicos adversos.
En un 80 – 90% se controla el vértigo que no remite con dieta + diurético + pérdida de audición importante.
No acción contra el hidrops, plenitud ótica, fluctuaciones en la audición o pérdida sensorial.
Riesgo de hipoacusia neurosensorial irreversible: 30%.
Sólo administrarlo en la EM unilateral.
(resultados controvertidos de varios metaanálisis (Chia, 2004 –
Cohen-Kerem, 2004)) (existe poco consenso).
Nueva técnica: 0.5 – 0.75 ml / 40 mg/ml gentamicina, se inyecta en el oído medio; se intenta afectar la función vestibular sin afectar la coclear.

◦ Quirúrgico: Labirentectomía:
Destrucción ósea + laberinto membranoso; se extrae todo el neuroepitelio.
Pacientes con hipoacusia severa / profunda / total + crisis de vértigo mal controladas con tto + EM bilateral severa.
Ocasiona pérdida completa de la audición.
Control del vértigo de un 100%.
Neurectomía del Nervio Vestibular (infrecuente x gentamicina(iny.)): Pacientes que conservan cierta audición que no quieren arriesgar a perderla
con la gentamicina (iny.).
Requiere anestesia general.
Se realiza craneotomía y necesita observación hospitalaria en UCI.
Sección selectiva del nervio vestibular x abordaje en el conducto auditivo interno (en su entrada).
Mayor morbilidad que la laberintectomía.
Control del vértigo de un 95% (90 – 95%).
Riesgo de hipoacusia neurosensorial de un 18% (10 – 20%).
Cefalea intensa post-Cx en un 25%.
Fístula de LCR en un 10% (Gacek, 1996) (7%).


¿Cuándo derivar a ORL?
Para confirmación del Dx + realizar Dxdiferencial.
Si no se dispone del material o personal apropiado para realizar una audiometría tonal en caso de hipoacusia.
Cuando sea necesario la participación de un equipo multidisciplinario (ORL, psicólogo, audiólogo, protésico auditivo).
Paciente no controlado con tto + la enfermedad afecta su calidad de vida (consideración de tto intervencionista).
Pacientes con náuseas + vómitos que no remiten con el tto habitual URG.


Bibliografía
―Enfermedad de Meniere‖
◦ Guías Clínicas – Fisterra (Abril 2008)
Juan Carlos Amor Dorado (ORL) (1), María del
Pilar Barreira Fernández (ORL) (1), Grupo
Fisterra (especialistas – MF y C + MI).
(1) Complexo Hospitalario Xeral-Calde. Servizo
Galego de Saúde-Lugo-España.
―Meniere´s Disease‖
◦ Up to Date (Mayo 2011)
Elizabeth A Dinces, MD – Steven D Rauch,
MD.

“La medicina sólo puede curar las enfermedades curables”.
proverbio chino