Diseño, implantación y evaluación de un modelo de gestión de la seguridad del paciente en...
Transcript of Diseño, implantación y evaluación de un modelo de gestión de la seguridad del paciente en...

Med Clin (Barc). 2014;143(Supl 1):48-54
0025/7753$ - see front matter © 2014 Elsevier España, S.L. Todos los derechos reservados
MEDICINA CLINICA
www.elsevier.es/medicinaclinica
www.elsevier.es/medicinaclinica
ISSN: 0025-7753
Incluida en: Science Citation Index • Journal Citation Reports • Index Medicus/MEDLINE • Current Contents/Clinical Medicine • Índice Médico Español • Excerpta Medica/EMBASE • PascaI • SCOPUS
Volumen 143 – Extraordinario 1 – Julio 2014
Visión y evolución de la seguridad del paciente en CataluñaJ. Davins, G. Oliva, F. Álava, L. Navarro y R. Vallès 1
Epidemiología de los eventos adversos hospitalarios en Catalunya: un primer paso para la mejora de la seguridad del pacienteJ. Bañeres, C. Orrego, L. Navarro, L. Casas, M. Banqué y R. Suñol 3
Resultados de la aplicación del proyecto Bacteriemia Zero en CatalunyaF. Álvarez-Lerma, G. Oliva, J.M. Ferrer, A. Riera, M. Palomar y Consell Assessor del Proyecto Bacteriemia Zero en Catalunya 11
Implementación de un listado de verificación de prácticas seguras en cirugía: experiencia de la fase inicial de la puesta en marcha de un proyecto colaborativo en hospitales de Catalunya M. Secanell, C. Orrego, M. Vila, H. Vallverdú, N. Mora, A. Oller y J. Bañeres; para el Grupo CIRSEG 17
Estudio para la mejoría de la atención hospitalaria inicial del paciente politraumatizado: proyecto TRAUMACATS. Navarro, M. Koo, C. Orrego, J.M. Muñoz-Vives, M. Rivero, S. Montmany, S. Prat, A. Pobo-Peris, S. Puig, M.M. Monerri, F. Caballero y E. Cáceres 25
Seguridad del paciente en atención primaria: proyecto PREFASEG (PREscripción FArmacológica SEGura)A. Catalán, F. Borrell, A. Pons, E. Amado, J.M. Baena y V. Morales 32
Estrategia para mejorar la práctica de higiene de manos en CatalunyaJ. Sobrequés, J. Espuñes y J. Bañeres 36
Validación de la estructura y los recursos de los equipos de control de la infección nosocomial en los hospitales del Programa VINCat en CatalunyaE. Limón, M. Pujol y F. Gudiol 43
Diseño, implantación y evaluación de un modelo de gestión de la seguridad del paciente en hospitales de CataluñaR.M. Saura, P. Moreno, P. Vallejo, G. Oliva, F. Álava, M. Esquerra, J. Davins, R. Vallès y J. Bañeres 48
Notificación de incidentes relacionados con la seguridad del paciente en los hospitales de Cataluña durante el período 2010-2013 G. Oliva, F. Álava, L. Navarro, M. Esquerra, O. Lushchenkova, J. Davins y R. Vallès 55
Optimización del estudio radiológico de la escoliosisG. Enríquez, J. Piqueras, A. Catalá, G. Oliva, A. Ruiz, M. Ribas, C. Duran, C. Rodrigo, E. Rodríguez, V. Garriga, T. Maristany, C. García-Fontecha, J. Baños, J. Muchart y F. Álava 62
Modelo de acreditación de centros de atención hospitalaria aguda de CataluñaM.L. López-Viñas, N. Costa, C. Tirvió, J. Davins, R. Manzanera, J. Ribera, C. Constante y R. Vallès 68
El modelo de acreditación de atención primaria de Catalunya: un modelo válidoJ. Davins, M. Gens, C. Pareja, R. Guzmán, R. Marquet y R. Vallès 74
La visión de la calidad y seguridad del paciente en CataluñaEditores invitados: Glòria Oliva, Laura Navarro, Fernando Álava, Josep Davins y Roser Vallès
Diseño, implantación y evaluación de un modelo de gestión de la seguridad
del paciente en hospitales de Cataluña
Rosa Maria Sauraa,*, Pilar Morenoa, Paula Vallejoa, Glòria Olivab, Fernando Álavab, Miquel Esquerrab, Josep Davinsb, Roser Vallèsb y Joaquim Bañeresa
aInstitut Universitari Avedis Donabedian, Barcelona, EspañabDepartament de Salut, Generalitat de Catalunya, Barcelona, España
Palabras clave:
Seguridad del paciente
Cuadro de mandos de seguridad
Sistema de notificación de eventos adversos
Modelo EFQM
R E S U M E N
Desde su creación en 2006, la Alianza para la Seguridad del Paciente ha tenido en Cataluña un papel muy
destacado para impulsar y dar forma a una serie de proyectos relacionados con la estrategia del Ministerio
de Sanidad, Servicios Sociales e Igualdad para la mejora de la seguridad del paciente. Uno de estos ha sido
el proyecto de creación de unidades funcionales o comisiones de seguridad en los hospitales con el objetivo
de facilitar la gestión de la seguridad del paciente.
La estrategia se planteó en un determinado número de hospitales de Cataluña seleccionados en función de
criterios de representatividad. La intervención se basó en 2 líneas de actuación: una, para enmarcar el mo-
delo y otra, para su desarrollo. En el primer caso se definió la estrategia de gestión de la seguridad basada
en el modelo EFQM (European Foundation for Quality Management) con la elaboración de estándares, ob-
jetivos e indicadores de seguridad que se proponía implementar, mientras que la segunda línea supuso la
introducción de herramientas, metodologías y conocimientos como soporte a la gestión de la seguridad del
paciente y a la prevención de riesgos. El proyecto se desarrolló en las 4 áreas del hospital consideradas de
mayor riesgo, asumiendo cada una de ellas 6 objetivos de gestión de la seguridad. Algunos de estos objeti-
vos, como el cuadro de mando o el sistema de notificación de eventos adversos, fueron compartidos por las
4 áreas.
Se adhirieron al proyecto 23 hospitales de Cataluña. A pesar de las diferentes situaciones de cada centro se
alcanzó un alto cumplimiento en el desarrollo de los objetivos. Se elaboró el cuadro de mando de seguridad
en cada una de las áreas participantes. Se crearon o reforzaron estructuras estables para la gestión de la se-
guridad. La formación en seguridad del paciente, que tuvo un papel prioritario, llegó a 1.415 profesionales.
A través de este tipo de proyectos no solo se introducen y desarrollan programas de efectividad contrastada
en la reducción de riesgos, sino que se dota a los centros de una sistemática de trabajo que les permite la
autonomía en el diagnóstico y análisis de las diferentes situaciones de riesgo o problemas de seguridad
propios de cada centro.
© 2014 Elsevier España, S.L. Todos los derechos reservados.
Design, implementation and evaluation of a management model of patient safety in hospitals in Catalonia, Spain
A B S T R A C T
Since its inception in 2006, the Alliance for Patient Safety in Catalonia has played a major role in promoting
and shaping a series of projects related to the strategy of the Ministry of Health, Social Services and
Equality, for improving patient safety. One such project was the creation of functional units or committees
of safety in hospitals in order to facilitate the management of patient safety.
The strategy has been implemented in hospitals in Catalonia which were selected based on criteria of
representativeness. The intervention was based on two lines of action, one to develop the model framework
and the other for its development. Firstly the strategy for safety management based on EFQM (European
Foundation for Quality Management) was defined with the development of standards, targets and
indicators to implement security while the second part involved the introduction of tools, methodologies
and knowledge to the management support of patient safety and risk prevention. The project was
developed in four hospital areas considered higher risk, each assuming six goals for safety management.
*Autor para correspondencia.
Correo electrónico: [email protected] (R.M. Saura).
Keywords:
Patient safety
Security control panel
System of adverse event reporting
EFQM Model

R.M. Saura et al / Med Clin (Barc). 2014;143(Supl 1):48-54 49
Introducción
Tradicionalmente, los hospitales abordan los temas de seguridad
de una manera fragmentada y, en ocasiones, incompleta. Comisiones
como las de farmacia, mortalidad e infecciones, entre otras, son
ejemplos de grupos de trabajo que tratan de manera muy directa
problemas de seguridad del paciente. La posibilidad de discutir las
estrategias de la organización, los recursos necesarios, así como el
rediseño de algunos procesos y marcar objetivos para mejorar los
resultados permite impulsar decididamente la seguridad de los pa-
cientes en los centros.
El propósito de diseñar y aplicar un modelo organizativo para la
gestión de la seguridad se llevó a cabo a través de uno de los proyec-
tos que el Departament de Salut lidera, enmarcados en la Alianza
para la Seguridad de los Pacientes en Cataluña, alineándose con la
estrategia de seguridad del Ministerio de Sanidad, Política Social e
Igualdad y con la financiación conjunta de las 2 administraciones,
destinada a impulsar unidades funcionales o comisiones de seguri-
dad de los pacientes en los hospitales.
El principal objetivo que se planteó en el proyecto fue facilitar e im-
pulsar de forma activa y conjunta estrategias, procesos clave y recursos
necesarios para la gestión de la seguridad en los centros. Para la conse-
cución de este objetivo era muy importante implicar a los directivos y
otros líderes de la organización y además conseguir que la seguridad
pasara a formar parte de la agenda de los clínicos y de sus prioridades.
Paralelamente se intentó establecer una red de conocimiento y
colaboración entre los diferentes centros participantes para que, en
el futuro, incorporen las estrategias de forma autónoma.
El proyecto se implantó a través de 2 líneas fundamentales de
actuación. Por una parte se desarrolló una estrategia de gestión que
incluía la definición de estándares y la selección de objetivos de se-
guridad tomando como referencia el modelo EFQM (European Foun-
dation for Quality Management)1. Esta estrategia se aplicó en 4 áreas
del hospital consideradas en diferentes estudios nacionales e inter-
nacionales como de riesgo elevado2-7: área quirúrgica, área de hospi-
talización, servicio de medicina intensiva y área de urgencias. Por
otra parte, una segunda línea fue dirigida a la introducción de herra-
mientas para la gestión de la seguridad y a dotar de habilidades y
conocimientos a los profesionales de los hospitales participantes,
para asumir ellos mismos la gestión y prevención de riesgos. Como
herramientas prioritarias se introdujeron, entre otras, los sistemas
de notificación de eventos adversos, la formación de núcleos de se-
guridad, el desarrollo de planes de trabajo específicos, los cuadros de
mando para la gestión de la seguridad y la formación (tabla 1).
Material y métodos
El alcance del proyecto y el hecho de incluir 4 áreas supuso la
implicación de un número importante de profesionales que, de una
u otra manera, participaron en la definición de sus objetivos y activi-
dades. Unos lo hicieron directamente ocupando la figura de respon-
sables o referentes de sus hospitales y otros, como actores y/o sujetos
de las diversas actividades que se estaban promoviendo como conse-
cuencia de los cambios y del modelo de gestión.
Aunque la participación estaba abierta a todos los hospitales de
Cataluña, por razones de eficiencia y logística se procedió a aplicar
criterios de representatividad según ubicación geográfica, número
de camas y nivel de servicio (comarcal y de referencia), proveedores
(público y concertado) y la condición de participar, como mínimo, en
3 de las 4 áreas predefinidas. Finalmente, el número de hospitales
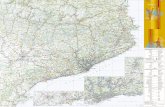
participantes fue de 23 (fig. 1). La mayoría de ellos se incorporaron a
todas las áreas, salvo los que no disponen de servicio de medicina
intensiva, y la participación fue voluntaria y formalizada a través de
un formulario de solicitud de adhesión.
Some of these targets such as the security control panel or system of adverse event reporting were shared.
23 hospitals joined the project in Catalonia. Despite the different situations in each centre, high compliance
was achieved in the development of the objectives. In each of the participating areas the security control
panel was developed. Stable structures for safety management were established or strengthened. Training
in patient safety played and important role, 1415 professionals participated.
Through these kind of projects not only have been introduced programs of proven effectiveness in reducing
risks, but they also provide to the facilities a work system that allows autonomy in diagnosis and analysis
of the different risk situations or centre specific safety issues. © 2014 Elsevier España, S.L. All rights reserved.
Tabla 1Modelo de gestión de la seguridad
Componentes del modelo de gestión de la seguridad del paciente
Desarrollo de la estrategia de gestión
Referencia modelo EFQM
Definición de estándares
Selección de objetivos
Evaluación
Introducción de herramientas para la gestión de la seguridad
Núcleo de seguridad
Formación
Sistema de notificación
Cuadro de mando
LLEIDA1 HOSPITAL CATALUNYA CENTRAL
2 HOSPITALES
GIRONA2 HOSPITALES
TARRAGONA3 HOSPITALES
TERRES DE L’EBRE1 HOSPITAL
BARCELONA NORD6 HOSPITALES
BARCELONA SUD2 HOSPITALES
BARCELONA CIUTAT6 HOSPITALES
Figura 1. Mapa de distribución de los centros participantes en el proyecto.

50 R.M. Saura et al / Med Clin (Barc). 2014;143(Supl 1):48-54
Cada hospital destinó a este proyecto de gestión de la seguridad
un responsable por cada área (4 por hospital) y un referente por cen-
tro que, a su vez, lo era para la totalidad de las estrategias de seguri-
dad en el marco de la “Alianza para la Seguridad de los Pacientes”.
Ambos tenían unas funciones específicas y diferenciadas que dis-
tribuían las cargas de trabajo. Las funciones del responsable de área
estaban encaminadas a planificar las actividades necesarias para el
cumplimiento de los objetivos, promover la participación de los pro-
fesionales en esas actividades, realizar el seguimiento y verificar el
cumplimiento de los planes de trabajo de cada uno de los objetivos
de su área. La función del referente se centraba, principalmente, en
coordinar las actividades de seguridad entre las 4 áreas, y entre estas
y el resto del centro, y facilitar el trabajo de los responsables de área,
favoreciendo el proceso de implementación y evaluación para poder
garantizar la continuidad de los proyectos de seguridad en el centro.
Los directivos tuvieron también un papel fundamental en el éxito
del proyecto en su hospital, al ratificar con su firma los objetivos y
acordar con el referente y los responsables el nivel específico de
cumplimiento para cada uno de los objetivos de cada área.
Con el fin de contemplar todos los ámbitos de gestión de la segu-
ridad del paciente, el trabajo se inició con la identificación para cada
criterio EFQM de los componentes o estándares que expresaban los
aspectos que una organización debería tener o hacer para ser consi-
derada excelente en seguridad del paciente. La construcción de es-
tándares se adaptó a las especificidades propias de la seguridad de
cada una de las 4 áreas incluidas en el proyecto. El resultado de este
trabajo fue un documento de máximos que contemplaba todos los
aspectos de seguridad de cada una de las 4 áreas y contenía entre
115-120 estándares para los diferentes criterios del modelo EFQM.
Este elevado número hacía recomendable una labor de selección y
priorización que recayó en los responsables de área, tanto por su ca-
rácter de expertos como por su capacidad de aumentar la implica-
ción y corresponsabilización en el proyecto.
La selección tuvo también en cuenta aspectos de relevancia clíni-
ca, factibilidad o el tiempo necesario para el cumplimiento del están-
dar.
Para ejecutar el proyecto se crearon 4 grupos de trabajo con los
responsables de los centros, quienes, después de haber valorado to-
dos los puntos de vista, llevaron a cabo la priorización seleccionando
15 estándares correspondientes a los criterios EFQM para cada una
de las 4 áreas del hospital. Se formularon también los objetivos co-
rrespondientes a cada uno de los estándares seleccionados. Las dife-
rentes características de los hospitales, en cuanto a tamaño y depen-
dencia, también introducían en algunos casos un nuevo elemento
generador de debate.
En una última sesión del grupo de consenso se seleccionaron los
objetivos definitivos en un número de 6 para cada una de las áreas y
se diseñó un indicador para medir el cumplimiento de cada uno de
ellos (tabla 2).
Los objetivos acordados se agrupaban en 3 tipos formales en fun-
ción del enfoque: objetivos estructurales, que hacían referencia a la
elaboración y posterior implementación de protocolos que regula-
rían determinadas prácticas asistenciales (p. ej., manejo del dolor,
prevención de errores de medicación, traslado del paciente crítico,
etc.); objetivos organizativos, que suponían la introducción de nue-
vos sistemas de trabajo (p. ej., sistema de clasificación de pacientes
en urgencias, aplicación de las rutinas de cirugía segura, gestión de
altas desde urgencias, etc.), y objetivos sistémicos, que integrarían el
nuevo sistema de información para gestionar la seguridad (p. ej., sis-
tema de notificación de incidentes/eventos adversos y cuadro de
mando de seguridad del paciente).
La idea básica del objetivo de elaboración de un cuadro de mando
fue que cada hospital empezara a trabajar con el enfoque de evalua-
ción y mejora. Este objetivo mereció una atención especial, ya que
identifica los indicadores que van a constituir el cuadro de mando de
seguridad en cada una de las áreas y cuya información será parte
fundamental para la gestión de la seguridad. Al mismo tiempo, cada
centro debía precisar la sistemática posterior de análisis.
Los indicadores seleccionados para formar parte del cuadro de
mando se diferenciaron operativamente en 2 grupos que tendrían un
enfoque de trabajo diferente. Por un lado, los indicadores activos, de
los cuales el hospital ya disponía de información regular y periódica
antes de comenzar el proyecto y, por otro, los indicadores inactivos, de
los que no se disponía de información regular. Los activos, al dispo-
ner ya de resultados, permitían iniciar el trabajo de gestión con el
cuadro de mando comparando sus resultados con los estándares es-
tablecidos y elaborando a continuación un plan de mejora en caso de
no cumplir el estándar. Los indicadores inactivos, en cambio, dirigían
el trabajo hacia la búsqueda de fuentes de información e informati-
zación necesarias, pudiéndose así convertir en un futuro en indica-
dores activos (tabla 3). Para favorecer la utilización de los indicadores y, sobre todo, para
mantener la fiabilidad de los resultados era necesario definir exhaus-
tivamente cada uno de los indicadores. Para ello se utilizó una ficha
de indicador que incluye la definición de cada uno de los apartados
básicos: justificación, dimensión de calidad, fórmula, explicación de
términos, población, tipo de evaluación y estándar.
En el caso del área de urgencias y del servicio de medicina inten-
siva, las respectivas sociedades científicas disponían ya de una bate-
Tabla 2Objetivos de las 4 áreas del proyecto
Área de
hospitalización
Área quirúrgica Área de urgencias Servicio de
medicina
intensiva
1. Consensuar
objetivos con la
dirección
1. Consensuar
objetivos con la
dirección
1. Consensuar
objetivos con la
dirección
1. Consensuar
objetivos con la
dirección
2. Identificación
de pacientes
2. Análisis EA
centinela
2. Análisis EA
centinela
2. Análisis EA
centinela
3. Prevención de
errores de
medicación
3. Identificación
del lugar y el
procedimiento
quirúrgico
3. Adoptar un
sistema de
cribado
3. Plan de acogida
de nuevos
profesionales
4. Prevención de
caídas
4. Prevención de
complicaciones
anestésicas
4. Gestión de
camas
4. Traslado
intrahospitalario
del paciente
crítico
5. Tratamiento
del dolor
5. Sistema de
notificación de
eventos adversos
5. Sistema de
notificación de
eventos adversos
5. Sistema de
notificación de
eventos adversos
6. Cuadro de
mando
6. Cuadro de
mando
6. Cuadro de
mando
6. Cuadro de
mando
EA: evento adverso.
Tabla 3Clasificación de los indicadores del cuadro de mando
Indicadores del cuadro de mando de seguridad
Tipo Definición Actuación
Activo El hospital disponía de
información regular en
2008
1. Verificar si los
resultados eran los
esperados
2. Si el resultado era
subestándar elaborar un
plan de mejora
No activo El hospital no disponía de
información regular en
2008
1. Obtener la información
para que se pueda
convertir en indicador
activo

R.M. Saura et al / Med Clin (Barc). 2014;143(Supl 1):48-54 51
ría de indicadores desarrollados y, por lo tanto, no fue necesaria su
elaboración, mientras que en las áreas de hospitalización y quirúrgi-
ca fue preciso el diseño del indicador a partir del criterio que se que-
ría evaluar.
El número final de indicadores seleccionados fue 12 para el área
de hospitalización, 13 para el área quirúrgica, 17 para el área de ur-
gencias y 12 para el servicio de medicina intensiva. Todos ellos que-
dan reflejados en la tabla 4.
Desde el inicio del proyecto, el equipo de coordinación realizó se-
siones informativas y sesiones de trabajo presenciales (hasta un total
de 35) con los referentes y responsables de cada área, dando lugar a
un intercambio de experiencias y documentación entre los diferen-
tes hospitales participantes. El soporte desde el equipo de coordina-
ción a los profesionales participantes respondía también a demandas
individuales y a dudas específicas sobre el desarrollo del proyecto,
calendario, responsabilidades y tareas técnicas.
Una vez acordados los objetivos para cada área comenzó la etapa
del trabajo de campo con la elaboración del plan de trabajo para cada
objetivo. Para facilitar la tarea de los responsables en la elaboración
de estos planes se desarrolló un documento guía con los siguientes
apartados: definición del objetivo y nivel de cumplimiento pactado,
descripción de la situación de partida en relación con el objetivo,
actuaciones previstas para conseguir el objetivo incluyendo activida-
des estratégicas e identificando responsable y cronograma para cada
Tabla 4Indicadores del cuadro de mando en las 4 áreas del proyecto
Área de hospitalización Área quirúrgica Área de urgencias Servicio de medicina intensiva
1. Prevalencia UPP 1. Infección, localización quirúrgica en
cirugía limpia
1. Tiempo de admisión-cribado < 10 min 1. Neumonía asociada a VM
2. Valoración riesgo UPP 2. Infección, localización quirúrgica
prótesis de cadera y rodilla
2. Pérdidas antes de cribado 2. Posición semiincorporada en
pacientes con VM
3. Tasa de caídas 3. Incidencias en el control de gasas 3. Pacientes no visitados después de
cribado
3. Bacteriemia relacionada con catéter
venoso central
4. Valoración del riesgo de caídas 4. Incidencias en el control de material 4. Demora primera asistencia según nivel
(I-V)
4. Entubación no programada
5. ITU en paciente con SV 5.1 Retorno no previsto a quirófano en 72
h. Cirugía programada
5.1 Tiempos puerta-aguja en IM 5. Infección en pacientes portadores
de SV
5.2 Retorno no previsto a quirófano en 72
h. Cirugía de urgencias
5.2 Tiempos puerta-balón en IM
6. Bacteriemia con CVP 6.1 Mortalidad durante las primeras 24 h.
Cirugía programada
6. Demora en la realización del ECG en
pacientes con SCA
6. Razón de mortalidad estandarizada
6.2 Mortalidad durante las primeras 24 h.
Cirugía de urgencias
7. Evaluación periódica del dolor 7. Transfusiones no previstas 7. Control y supervisión en pacientes
politraumatizados
7. Infección relacionada con gérmenes
multirresistentes
8. Evaluación del dolor postoperatorio 8. Dotación de personal en las
intervenciones quirúrgicas
8. Cumplimiento del código ictus 8. Monitorización de la presión
intracraneal en el TCE grave con TC
patológica
9. Pacientes con dolor (EVA < 3) 9. Profilaxis quirúrgica antibiótica
correcta
9. Demora en el inicio del tratamiento
antibiótico
9. Sedación adecuada
10. Revisiones periódicas de carros RCP 10. Piezas y muestras biológicas
correctamente identificadas
10. Caídas de pacientes 10. Prevención de la enfermedad
tromboembólica
11. Cumplimiento higiene de manos 11. Broncoaspiración. Cirugía programada
y cirugía urgente
11. Estancias superiores a 24 h 11. Técnicas de perfusión precoz
12. Pacientes identificados 12. Reacciones anafilácticas 12. Tiempos de demora de ingreso 12. Profilaxis de la hemorragia
gastrointestinal en pacientes con VMI
13. Reintubaciones área quirúrgica 13. Readmisiones a 72 h
14. Readmisiones con ingreso
15. Revisión del material de la sala de
reanimación
16. Tasa de mortalidad en el servicio de
urgencias
17. Evaluación de la mortalidad
CVP: catéter venoso periférico; ECG: electrocardiograma; EVA: escala visual analógica; IM: infarto de miocardio; ITU: infección del tracto urinario; RCP: reanimación
cardiopulmonar; SCA: síndrome coronario agudo; SV: sonda vesical; TC: tomografía computarizada; TCE: traumatismo craneoencefálico; UPP: úlceras por presión; VM:
ventilación mecánica; VMI: ventilación mecánica invasiva.
CRITERIOS EFQM
ESTÁNDARES DE CADA CRITERIO
ESTÁNDARES PRIORIZADOS
SS OBJETIVOS INDICADORES
Figura 2. Construcción de objetivos e indicadores. EFQM: European Foundation for Quality Management.

52 R.M. Saura et al / Med Clin (Barc). 2014;143(Supl 1):48-54
actividad, método de difusión o información que precisa el objetivo,
identificación de necesidades formativas y recursos necesarios, eva-
luación del objetivo y cronograma general.
En relación con las herramientas para la gestión de la seguridad,
el plan de formación fue un aspecto muy relevante en todo el proyec-
to a causa del impacto que tuvo en la “cultura de la seguridad”8-10. La
formación se estructuró en función de los diferentes grupos que in-
tervenían en el proyecto, a fin de optimizar la efectividad de los re-
cursos. Se definieron 3 niveles: directivos, responsables de área y
profesionales asistenciales. El nivel directivo tenía el propósito de
revisar la adaptación del modelo EFQM a la gestión de seguridad,
homogeneizar conceptos básicos y reforzar la cultura de seguridad,
además de potenciar la necesaria vinculación de la dirección al pro-
yecto. El segundo nivel estaba dirigido a los referentes, responsables
de las 4 áreas de riesgo y otros integrantes del núcleo de seguridad
con el mismo contenido que el nivel directivo, y completándolo con
el aprendizaje y entrenamiento en el manejo de herramientas como
el análisis causa raíz, los sistemas de notificación de eventos adver-
sos, análisis modal de fallos y efectos, etc. Y, finalmente, el tercer
nivel estaba dirigido a todos los profesionales asistenciales de las 4
áreas con el propósito de dar a conocer el proyecto, sus objetivos y
los indicadores, así como transmitir los conceptos básicos de seguri-
dad y dar a conocer las herramientas más habituales para la gestión
de la seguridad del paciente. En este caso, y para facilitar la asistencia
de los profesionales, el docente se desplazó a cada uno de los 23
hospitales para realizar la formación “in situ”.
Otra de las herramientas introducida fue el Sistema de Notifica-
ción y Aprendizaje para la Seguridad del Paciente (SiNASP), impulsa-
do por el Ministerio de Sanidad, Servicios Sociales e Igualdad. Se
propuso adoptar el SiNASP a los hospitales participantes que no dis-
ponían de un sistema propio ya en funcionamiento. Para la imple-
mentación del sistema se realizó una formación específica y se ofre-
ció asesoramiento y seguimiento individualizados para su posterior
desarrollo. Además de la formación se elaboró y distribuyó material
didáctico para que pudiera ser utilizado por los responsables en la
difusión y formación de los profesionales a nivel interno de cada cen-
tro.
A los hospitales que no disponían de núcleo de seguridad se les
proporcionaron las directrices, apoyo documental y formación nece-
saria para que pudieran iniciar la constitución y funcionamiento de
esta importante estructura de gestión de la seguridad. En todos los
casos se tuvo cuidado en que la creación de este núcleo de seguridad
no supusiese ninguna interferencia o intromisión con otras estructu-
ras ya existentes, como las comisiones de infecciones, mortalidad o
farmacia, que cuentan habitualmente con una larga trayectoria en la
gestión de riesgos, cada una desde su campo.
La evaluación final del cumplimiento de objetivos se hizo a partir
de la respuesta a un documento de autoevaluación diseñado “ad
hoc”. El contenido y el sistema de respuesta se presentaron a las per-
sonas que tenían que realizar las evaluaciones y que, en cualquier
caso, siempre eran profesionales relacionados y conocedores del pro-
yecto. Se fijó un período para la respuesta y su envío al equipo de
coordinación general juntamente con los protocolos y documentos
que avalaban dichas respuestas.
Resultados
La dinámica y ritmo de ejecución del proyecto de gestión de la
seguridad en las 4 áreas fue variable en función de los centros y de
los objetivos, ya que cada hospital se enfrentaba a situaciones dife-
rentes, tanto en relación con la situación de partida como por los
recursos disponibles en cada caso.
Hay que tener en cuenta que se trata de un proyecto de largo re-
corrido, cuya ambición no es solo el cumplimiento puntual de unos
objetivos, sino también la implementación de un sistema de trabajo
y una cultura cuya posibilidad de continuidad sería de gran interés.
Los resultados se valoraron en función del cumplimiento y del
grado de logro de cada uno de ellos, tanto de forma independiente
como agrupados por cada una de las 4 áreas participantes en el pro-
yecto.
Se pudieron observar cambios significativos en 4 de los aspectos
clave respecto a las estructuras y sistemas de información necesarios
para la gestión de seguridad (tabla 5).
Todas las direcciones de los hospitales participantes consensua-
ron los objetivos seleccionados y determinaron el nivel de cumpli-
miento que asumían en cada objetivo.
La formación alcanzó a 1.415 profesionales distribuidos entre los 3
niveles anteriormente mencionados, siendo los profesionales asis-
tenciales de base el grupo más numeroso (84%). Dado el volumen de
profesionales que asistió a la formación fue necesario realizar varias
ediciones de cada curso (4 para el nivel directivo y 5 para responsa-
bles y referentes).
Para la consecución de los objetivos se realizaron 308 planes de
trabajo de los 311 posibles (99%). Los principales resultados obteni-
dos con la puesta en marcha de estos planes de trabajo son los que se
exponen a continuación.
En relación con la elaboración de protocolos: 2 de las 4 áreas (hos-
pitalización e intensivos) tenían como objetivo la elaboración de pro-
tocolos de aspectos específicos de seguridad en prevención de erro-
res de medicación, manejo del dolor y traslado del paciente crítico,
con un resultado de cumplimiento del 86, 91 y 93%, respectivamente.
También las áreas de intensivos y urgencias incorporaban en sus
objetivos la creación de planes para la prevención de riesgos como la
acogida de nuevos profesionales en intensivos (74% de cumplimien-
to) y la instauración de un programa de cribado (81%) y gestión de
altas en urgencias, con un resultado del 62% de hospitales con un
plan elaborado.
Al inicio del proyecto, solo 3 hospitales disponían de un sistema de
notificación general de eventos adversos para todas las áreas, servi-
cios y profesionales. Al finalizar el proyecto, 19 de los 20 hospitales
restantes habían adoptado el sistema de notificación SiNASP, que ini-
ció su actividad el 2 de febrero de 2010 y que a los 7 meses ya había
recogido 754 notificaciones.
Directamente ligado a las notificaciones de eventos adversos, el
proyecto contaba con un objetivo común que consistía en realizar el
análisis de un evento grave o caso centinela, con un resultado que se
sitúa entre el 86 y el 91% de los hospitales con al menos 1 evento
identificado por área durante el período de estudio, del cual se ha
realizado el análisis y el plan de mejora. Todos los hospitales habían
constituido un grupo específico y multidisciplinar para el análisis del
caso centinela, cuyos miembros, en la mayoría de casos, incluían a la
dirección (75%), un experto en el tema (80%) y, en todos los casos, al
menos uno de los componentes había recibido formación en esta
metodología.
El número de causas identificadas en el análisis causa raíz del caso
centinela se situó entre 3 o 4 de promedio, con un rango de 1 a 16.
Todos los eventos adversos analizados aportaron un plan de mejora
o medidas específicas con calendario de aplicación.
La situación inicial del cuadro de mando en los hospitales nos
muestra que el número de indicadores era escaso y, por tanto, con
Tabla 5Evolución de las estructuras de seguridad
Estructuras de seguridad 2008 2010
Comisión/núcleo de seguridad (%) 68,75 100
Responsables de seguridad por áreas (%) Desconocido 100
Sistema de notificación de eventos adversos (%) 13 91
Cuadro de mando específico de seguridad (%) 0 100 (en curso)

R.M. Saura et al / Med Clin (Barc). 2014;143(Supl 1):48-54 53
frecuencia, los hospitales solo tenían entre 2 y 5 indicadores activos
en su cuadro de mando.
En este objetivo, el mayor empeño se concentró en la activación
de los indicadores que no se medían hasta el momento o cuya medi-
ción no se llevaba a cabo en las condiciones que se habían acordado
en el grupo de trabajo. Por ello, uno de los resultados de este objetivo
se mide con el término que denominamos “esfuerzo de activación” y
que corresponde a la relación de indicadores activados durante el
proyecto respecto al total de inactivos al inicio. Las figuras 3 a 6 ilus-
tran el progreso en el área de activación.
Aunque la activación de indicadores generó un trabajo conside-
rable, resta todavía un número significativo de indicadores para
completar la activación total del cuadro de mando, con un prome-
dio de 5,5 indicadores pendientes para el área quirúrgica, 3,7 para
el área de hospitalización, 6 para la de urgencias y 3 para la de in-
tensivos (tabla 6).
En cuanto a la operatividad del cuadro de mando, a partir del se-
gundo año de funcionamiento los hospitales podrán comprobar si las
acciones de mejora emprendidas han alcanzado los estándares pre-
establecidos.
Estado de activación de los indicadores inicio 2009-fi nal 2010
1.Neumonía VMI
2.Posición semiincorporada
3.Bacteriemia CVC
4.Extubación no programada
5.Infección en SV
6.Mortalidad
estandarizada7.Infección ger.
multirresistentes
8.Presión IC en el TCE
9.Sedación
10.Prevención
tromboembolia
11.Reperfusión precoz
12.Profi laxis hemorragia
Indicadores activos fi nal 2010 Indicadores activos inicio 2009
Figura 3. Área de activación de indicadores del cuadro de mando: medicina intensiva.
CVC: catéter venoso central; IC: intracraneal; SV: sonda vesical; TCE: traumatismo
craneoencefálico; VMI: ventilación mecánica invasiva.
Estado de activación de los indicadores inicio 2009-fi nal 2010
1.Prevalencia UPP
2.Valoración riesgo UPP
3.Tasa caídas
4.Riesgo caídas
5.ITU
6.Bacteriemia CVP
7.Evaluación dolor
8.Evaluación dolor postoperatorio
9.Dolor > 3
10.Carros RCP
11.Higiene manos
12.Identifi cación pacientes
Indicadores activos fi nal 2010 Indicadores activos inicio 2009
Figura 4. Área de activación de indicadores del cuadro de mando: hospitalización.
CVP: catéter venoso periférico; ITU: infección del tracto urinario; RCP: reanimación
cardiopulmonar; UPP: úlceras por presión.
Estado de activación de los indicadores inicio 2009-fi nal 2010
1.Tiempo
admisión-cribado 2.Fugas antes cribado
3.No visitados después cribado
4.Demora primera
asistencia5.
Tiempo puerta aguja en el IM
6.Demora ECG en SCA
7.Control politraumatismos
8.Código ictus
9.Demora
tratamiento antibiótico
10.Caídas
11.Estancias superiones a 24 h
12.Demora ingreso
Indicadores activos fi nal 2010 Indicadores activos inicio 2009
13.Readmisiones a 72 h
14.Readmisiones con ingreso
15.Revisión sala reanimación
16.Mortalidad
17.Evaluación mortalidad
Figura 5. Área de activación de indicadores del cuadro de mando: urgencias. ECG:
electrocardiograma; IM: infarto de miocardio; SCA: síndrome coronario agudo.
Estado de activación de los indicadores inicio 2009-fi nal 2010
1.Infección cirugía
limpia 2.Infección prótesis cadera y rodilla
3.Incidencias gasas
4.Incidencias
material
5.Retorno 72 h. Cirugía programada y cirugía
de urgencias6.
Mortalidad 24 h. Cirugía programada y cirugía de
urgencias7.
Transfusiones no previstas
8.Personal IQ
9.PQA
10.Muestras
identifi cadas
11.Broncoaspiraciones
12.Relaciones
anafi lácticas
Indicadores activos fi nal 2010 Indicadores activos inicio 2009
13.Reintubaciones
Figura 6. Área de activación de indicadores del cuadro de mando: área quirúrgica. IQ:
intervenciones quirúrgicas; PQA: profilaxis quirúrgica antibiótica.

54 R.M. Saura et al / Med Clin (Barc). 2014;143(Supl 1):48-54
Discusión
El cambio obtenido con la implantación de este proyecto ha sido
importante y más si tenemos en cuenta que aspectos estructurales
como los protocolos (manejo del dolor, fármacos de riesgo, órdenes
verbales, gestión de camas en urgencias, traslado intrahospitalario
del paciente crítico, etc.), en muchos casos, a pesar de estar disponi-
bles, o bien no estaban actualizados o no reunían las condiciones de
adecuación a la evidencia científica actual.
Especialmente remarcable ha sido la implantación del sistema de
notificación y aprendizaje de incidentes y eventos adversos en prác-
ticamente todos los hospitales del proyecto.
Como puntos destacables en la implantación del proyecto pode-
mos considerar el aprendizaje de una metodología y el manejo de
herramientas de trabajo necesarias para la gestión de la seguridad,
de manera que los centros puedan continuar esta tarea aun después
de finalizado el proyecto. Un beneficio añadido fue la oportunidad de
conocer la realidad de otros hospitales, generándose, en algunos ca-
sos, un intercambio de apoyo entre centros.
El proyecto ha generado, directa o indirectamente, la implicación
en la seguridad del paciente de un amplio número de profesionales
que, anteriormente, no habían tenido experiencia en este tema, con-
tribuyendo a extender la cultura de la seguridad.
Algunos elementos que se han mostrado como determinantes han
sido la implicación directa del responsable de calidad del centro y el
apoyo de la Dirección tanto en la gestión de tiempos de los responsables
como cuando se ha asociado el proyecto a la Dirección por objetivos.
No obstante se pueden señalar algunas situaciones que pueden ha-
ber actuado como barreras en la implantación del proyecto, concreta-
mente en algunos centros, como por ejemplo, cambios en las direccio-
nes, gerencias, referentes y responsables durante el proyecto, cambios
de ubicación del hospital u otros cambios estructurales importantes.
También se ha puesto de manifiesto la importancia de la informa-
tización y su grado de desarrollo en cada centro, que ha dado lugar a
diferentes ritmos de implantación en los hospitales.
Este proyecto continuará con actividades de seguimiento de los
objetivos y apoyo a los responsables y referentes de los 23 hospitales.
Para esta continuidad será importante reforzar el compromiso de los
líderes con el proyecto facilitando recursos para su desarrollo, impul-
sar decisiones directivas que den apoyo a esta estrategia y considerar
la priorización del desarrollo informático para la obtención de los
indicadores del cuadro de mando.
El cuadro de mando de seguridad debe interpretarse como un
punto de partida que tiene la vista puesta en un futuro próximo, en
el que los hospitales en Cataluña midan los mismos aspectos de se-
guridad y, sobre todo, lo hagan de la misma manera, favoreciendo así
la comparación y el aprendizaje para la mejora de la seguridad. De
hecho, la posibilidad de compartir resultados, estrategias de mejora
y actividades de gestión clínica entre los diferentes hospitales parti-
cipantes fue, desde el comienzo, una de las aspiraciones del proyecto,
de manera que cada hospital pudiera compartir con el resto los indi-
cadores en los que tenían dificultad para lograr el estándar y obtener
el apoyo de los que ya lo habían conseguido.
En conclusión, los principales beneficios de la realización del pro-
yecto de creación de unidades funcionales o comisiones de seguridad
han sido facilitar la gestión de la seguridad al hospital y generar un
sistema que contribuya a la coordinación de las iniciativas existentes,
impulsar de forma decidida las estrategias de seguridad a los centros,
implicar a los líderes en la gestión de la seguridad, pasando esta a
formar parte de la agenda de los clínicos y de sus prioridades, y apli-
car de forma activa y conjunta estrategias, procesos clave y recursos
necesarios que permitan mejorar los resultados en seguridad, a la
vez que establecer una red de conocimiento y colaboración entre los
diferentes centros participantes, para que, en el futuro, incorporen
las estrategias de forma autónoma11-13.
Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
Bibliografía
1. European Foundation for Quality Management [consultado 18-11-2010]. Disponi-ble en: http://www.efqm.org/en
2. Leape LL, Brennan TA, Laird N, Lawthers AG, Localio AR, Barnes BA, et al. The natu-re of adverse events in hospitalized patients. Results of the Harvard Medical Prac-tice Study II. N Engl J Med. 1991;324:377-84.
3. Brennan TA, Leape LL, Laird NM, Hebert L, Localio AR, Lawthers AG, et al; Harvard Medical Practice Study I. Incidence of adverse events and negligence in hospitali-zed patients: results of the Harvard Medical Practice Study I. 1991. Qual Saf Health Care. 2004;13:145-51.
4. Vincent C, Neale G, Woloshynowych M. Adverse events in British hospitals: preli-minary retrospective record review. BMJ. 2001;322:517-9.
5. Wilson RM, Runciman WB, Gibberd RW, Harrison BT, Newby L, Hamilton JD. The Quality in Australian Health Care Study. Med J Aust. 1995;163:458-71.
6. Wilson RM, Harrison BT, Gibberd RW, Hamilton JD. An analysis of the causes of adverse events from the Quality in Australian Health Care Study. Med J Aust. 1999;170:411-5.
7. De Vries EN, Ramrattan MA, Smorenburg SM, Gouma DJ, Boermeester MA. The incidence and nature of in-hospital adverse events: a systematic review. Qual Saf Health Care. 2008;17:216-23.
8. Making the Change A Strategy for the Professions in Healthcare Science (NHS). February 2001.
9. Cohen MM, Kimmel NL, Benage MK, Hoang C, Burroughs TE, Roth CA. Implemen-ting a hospitalwide patient safety program for cultural change. Jt Comm J Qual Saf. 2004;30:424-31.
10. Maddox PJ, Wakefield M, Bull J. Patient safety and the need for professional and educational change. Nurs Outlook. 2001;49:8-13.
11. Organizational Change. Boston, MA: Management Decision and Research Center; Washington, DC: VA. Health Services Research and Development Service, Office of Research and Development, Dept. of Veterans Affairs; 2000.
12. McNicoll L, McBride PJ, Duquette CE. Patient safety and culture change in hospi-tals. Med Health R I. 2005;88:242-4.
13. Wardel D. What one thing could you change to improve patient safety? Nurs Ti-mes. 2010;106:9.
Tabla 6Resultados de los cuadros de mando en las 4 áreas del proyecto
Media de
indicadores
activados en
2008
Promedio de
esfuerzo de
activación
2009-2010 (%)
Media de
indicadores
pendientes de
activación 2011
Área quirúrgica 4,6 46 5,5
Área de hospitalización 3,4 48,5 3,7
Área de urgencias 4,5 41,2 6
Servicio de medicina
intensiva
3,6 49,3 3