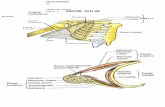
Caso clinico tumefacción axilar
-
Upload
miguel-aceituno -
Category
Documents
-
view
976 -
download
0
Transcript of Caso clinico tumefacción axilar

Caso Clínico Pediátrico
VARÓN DE 13 AÑOS CON TUMEFACCIÓN AXILAR
AREA DE PEDIATRÍACentro de Salud Guadalquivir
HOSPITAL REINA SOFÍA

ENFERMEDAD ACTUAL
Consulta por TUMEFACCIÓN AXILAR DERECHA que ha aumentado de tamaño en las últimas semanas.
En los últimos días deposiciones diarreicas de aparición intermitente con pérdida de peso. Se solicitó estudio analítico de sangre y heces con resultado anodino.
HISTORIA CLINICA en Atención Primaria

ENFERMEDAD ACTUALNO otra sintomatología significativa
NO fiebreNO tos ni contacto con adulto con tos persistenteNO traumatismo previo ni herida en MMSSNO contacto con animales
ANTECEDENTES PERSONALES Y FAMILIARESSin interés
HISTORIA CLÍNICA en Atención Primaria

EXPLORACIÓN FÍSICA
Somatometría: Peso:62.5 kg, Talla: 167 cms, IMC: 22.41
Adecuado estado general, afebril. No exantemas. ACR normal. ORL normal. Presenta tumoración de partes blandas en axila derecha que la ocupa totalmente sin signos inflamatorios de eritema o calor, pero si dolorosa a palpación profunda.
No edemas en MSD. No megalias abdominales. No otros hallazgos de interés.
HISTORIA CLÍNICA en Atención Primaria

Enfermedad por arañazo de gato TBC, toxoplasmosis Hidrosadenitis supurativa Tumores benignos / malignos
de tejidos blandos Neoplasias hematológicas:
Linfoma, Leucemia Neoplasias sólidas metastásicas Otras
DIAGNÓSTICO DIFERENCIAL DE MASAS AXILARES
DERIVACION HOSPITALARIA PARA ESTUDIO

EXÁMENES COMPLEMENTARIOS
Analítica sanguínea: Hemograma, bioquímica general: anodina.
Frotis faringeo: flora normal.
Serología de Brucella, CMV, VEB, Parvovirus: negativas. Resto de serología (Toxopl) : pendiente.
Mantoux: negativo.
Rx de tórax: normal.
HISTORIA CLÍNICA hospitalaria

ECOGRAFÍA AXILAR Y ABDOMINAL
En axila derecha se aprecian MÚLTIPLES ADENOPATÍAS, LA MAYOR DE 4.4 X 3.6 CMS.
No adenopatías significativas en axila izda ni cadenas ganglionares yugulares.
Abdomen superior sin hallazgos ecográficos de interés.
Riñón derecho con doble sistema excretor, sin dilatación.
Bazo de tamaño adecuado sin lesiones focales
No adenopatías retroperitoneales.
Exploración testicular normal con flujo adecuado en el estudio doppler – color.
HISTORIA CLÍNICA hospitalaria

TAC DE CUELLO – TORAX ABDOMEN- PELVIS
Ambos campos pulmonares sin hallazgos.
Múltiples adenopatías supraclaviculares derechas.
Múltiples ADENOPATÍAS AXILARES derechas, la mayor de localización retropectoral de 3.3 cms.
No adenopatías en mediastino ni en hilios pulmonares.
Bazo homogéneo, posible bazo accesorio.
HISTORIA CLÍNICA hospitalaria

PROLIFERACIÓN DE CÉLULAS
INFLAMATORIAS POR UN ESTÍMULO ANTIGÉNICO
(INFECCIOSO)
INFILTRACIÓN DE CÉLULAS NEOPLÁSICAS
DE ORIGEN LINFORRETICULAR
U OTRO
AUMENTO DE ADENOPATÍAS AXILARES

PET (Tomografía emisión positrones)Adenopatías infraclaviculares y axilares derechas
ADENOGRAMAInfiltrado polimorfo de linfocitos, macrófagos, mastocitos, células plasmáticas eosinófilos y ocasionales células de Reed sternberg
DIAGNOSTICO ANATOMO PATOLOGICO:
Linfoma de Hodkin , celularidad mixta. Fenotipo CD20-, CD3- CD30+,PAX5+, p53-, ACL- Y ALK-
DIAGNOSTICO: ENFERMEDAD DE HODGKIN, CELULARIDAD MIXTA, ESTADIO II-A
HISTORIA CLÍNICA hospitalaria

QUIMIOTERAPIA
CON PROTOCOLO VAM
P (Vinblastin
a, Doxorrubicina, MTX, prednison
a)
RADIOTERAPI
A
TRATAMIENTO SERVICIO HEMATOLOGÍA

LINFOMA en PEDIATRÍA
Neoplasias en orden de frecuencia en la edad pediátrica y la adolescencia:
- Leucemias- Tumores del SNC- Linfomas
Los linfomas representan el 14% de todos los diagnósticos de cáncer en la infancia.
Países industrializados: adolescentes y adultos jóvenes. Países en vías de desarrollo: niños pequeños.
La supervivencia global es superior al 90% para el LH y del 80% para los LNH.
Son neoplasias que afectan a CÉLULAS Y ÓRGANOS DEL SISTEMA LINFÁTICO. Diseminación linfática y hemática.

SISTEMA LINFÁTICO
Mantener equilibrio osmótico en espacio intesrticial
Recolectar grasas absorbidas en intestino delgado
Maduración y producción de LB y LT
Combatir infecciones y neoplasias

PATOLOGÍA DEL LINFOMA DE HODGKIN (LH)
Infiltrado linfocitico pleomórfico con presencia de células multinucleadas de Reed – Sternberg (CRS), típica pero NO patognomónica.
Las CRS son clonas de origen B que secretan potentes citoquinas responsables de los sintomas B
Clasificación WHO:
LH nodular de predominio linfocitario Hodgkin clásico
Esclerosis nodular (+ frec)Celularidad mixta Predominio linfocitarioDepleción linfocitaria

LINFOMA DE HODGKIN Y VIRUS EPSTEIN BARR (VEB)
Asociación entre VEB y algunas patologías:
Mononucleosis infecciosaCarcinoma nasofaringeoLinfoma No HodgkinLinfoma de células T y Linfoma de
Hodgkin
El VEB probablemente sea un agente patógeno en un subgrupo de LH, aunque no un factor necesario para el desarrollo del mismo:
Países subdesarrolladosVarones menores de 10 añosSubtipo celularidad mixta

CLÍNICA DEL LINFOMA DE HODGKIN
ADENOMEGALIAS no dolorosas, de consistencia gomosa
y crecimiento lento a nivel LATEROCERVICAL BAJO O
SUPRACLAVICULAR, más raras axilares o inguinales.
Tos persistente si existe enfermedad mediastínica (masa)
Síntomas B:Fiebre > 38ºPérdida de peso > 10%Sudoración nocturna
Prurito generalizado
Deterioro de la inmunidad celular

DIAGNÓSTICO Y TRATAMIENTO DEL LINFOMA DE HODGKIN
DIAGNOSTICO DE CERTEZA :
Biopsia amplia (la PAAF puede inducir a error)
DIAGNOSTICO DE ESTADIAJE:
Recuento celular completo, VSGRx simple TóraxTACPET – TAC
TRATAMIENTO
Quimioterapia
Irradiación a dosis baja de zonas inicialmente afectadas
TMO

DIAGNÓSTICO DEL LINFOMA DE HODGKIN
ESTADIOS. Clasificación de Ann Arbor

Disfunción de órganosAparición de segundos tumoresMortalidad tempranaDisminución de la fecundidadSecuelas psicosociales
Seguimiento en Atención Primaria del niño oncológico. Secuelas tardías

Evolución neurológica y psicológicaAparato cardiocirculatorioAparato respiratorioHígadoMamasSistema músculo-esqueléticoCrecimiento y desarrollo puberalFunción tiroideaComplicaciones nefrourológicasSistema inmuneCalendario vacunalSegundas neoplasias
Aspectos a vigilar

Vigilancia neurológica y psicológica
RADIOTERAPIA SOBRE EL CRANEO:supervivientes de LLA (profilaxis de SNC)
Tratados de tumores cerebrales.
Evaluación de las capacidades escolares, intelectuales,visuales (agudeza visual y detección de cataratas),
de audición, percepción, lenguaje,memoria y aprendizaje,
al menos una vez al año.
Se completará con estudio de imágenes con una periodicidad de 2-3 años, hasta llegar a la edad adulta.
Apoyo psicológico

Vigilancia cardiocirculatoria
LOS QUE HAN RECIBIDO ANTRACICLINAS (ADRIAMICINA, DOXORRUBICINA)
Arritmias, Miocardiopatía
ECG, ecocardiografías(valorando la fracción de eyección),
radionúclidos, biopsia endomiocárdicay medición de la troponina
Control cada 2-3 años

Vigilancia respiratoria
RADIOTERAPIA QUIMIOTERAPIA: Bleomicina, busulfán
Neumonitis intersticial, fibrosis pulmonar
Tolerancia al ejercicioRx tórax cada 3-5 años
Pruebas de función respiratoriaBiopsia pulmonar si datos sugestivos de fibrosis
NO TABACO

Vigilancia hepática
TOXICIDAD HEPÁTICA DURANTE EL TRAT. ONCOLÓGICO
HEPATECTOMIZADOS
RECIBIERON METOTREXATO A ALTAS DOSIS
RT SOBRE EL HÍGADO
Vigilar la aparición de hepatomegalia, ictericiay malabsorción intestinal

Vigilancia de las mamas
NIÑAS QUE HAN RECIBIDO RT SOBREEL TÓRAX, COLUMNA O MEDIASTINO
Explorar las mamas en busca de zonasde hipoplasia o sospecha de nódulos compatibles
con la aparición de un segundo tumor.
Problemas de lactancia en el futuro

Vigilancia músculo esquelética
IRRADIACION OSEA
RT CABEZA O CUELLO
Desarrollo del hueso o miembro irradiadoDismetrías
Desviaciones de columnaAnomalías en aparición dental
Disminución de la producción de saliva o lágrimaNecrosis avascular tras esteroides

Control del crecimiento y desarrollo puberal
QUIMIOTERAPIA
RADIOTERAPIA CRANEAL
Varones: mayor riesgo de esterilidad según fármacosMujeres: disfunción gonadal
Medición de talla cada 6 mesesValoración del desarrollo puberal
Determinaciones hormonales FSH,LH, Testosterona / EstradiolEspermiograma
Chicas: Descendencia al menos 1 año tras finalizar QMT

Vigilancia de la función tiroidea
HEMITIROIDECTOMIA
USO DE CONTRASTES YODADOS
RADIOTERAPIA SOBRE EL CUELLO O CRÁNEO
RADIOTERAPIA CORPORAL TOTAL
Palpación tioideaDeterminación de TSH, T4, T3

Vigilancia nefrourológica
NEFRECTOMIZADOS
TRATAMIENTO CON CISPLATINO O IFOSFAMIDA, ACTINOMICINA D, ANTRACICLINAS, METOTREXATO,
NITROSUREAS
RADIOTERAPIA A DOSIS BAJAS
Estudio funcional / imagen cada 6 – 12 meses
Iones, proteinuria, glucosuriaUrea, creatinina, filtrado glomerular
Tensión arterial

Vigilancia del sistema inmune. Vacunas
ESPLENECTOMIZADOS
RADIACIÓN DEL BAZO
SOMETIDOS A TMO
Déficit de inmunidad humoral y celular
Calendario vacunal (no vacunas virus vivos)
Vacunas específicas: neumococo 23V (LH, esplenectomía), gripe
varicela (niños LLA en remisión)
Importancia de cuadros infecciosos

Tiempo medio de latencia 8 años (hasta 20 años)
Segundas neoplasias

NCI (Instituto nacional del cáncer). Efectos tardíos del tratamiento anticanceroso en la niñez. http://www.cancer.gov/espanol/pdq/tratamiento/efectostardios/HealthProfessional
Comité asesor de vacuna AEP. Vacunación en situaciones especiales. Manual de vacunas del CAV. 2008. http://www.vacunasaep.org/index.htm
Indiano JM. Efectos secundarios tardíos en el paciente oncológico pediátrico. En: Madero L, Muñoz A, eds. Hematología y Oncología Pediátricas. Madrid: Ergon; 1997.
Del Moral Romero E. Seguimiento en Atención Primaria del niño oncológico. Cómo detectar las secuelas tardías. Pediatr Integral 2008;XII(7):715-726
Sánchez de Toledo Codina J. Linfomas. Linfoma de Hodgkin y Linfoma no Hodgkin. Pediatr Integral 2008;XII(6):563-572.
Gi ammona AS, Malek D. Efectos psicológicos del cáncer de niños en la familia. Clin Ped Nort 2002; 5: 1025-42.
Para saber más