Aparato circulatorio (1)
-
Upload
miriam-valle -
Category
Education
-
view
15 -
download
0
Transcript of Aparato circulatorio (1)

La sangreLa sangre es el fluido que circula por todo el organismo a través del sistema circulatorio, formado por el corazón y un sistema de tubos o vasos, los vasos sanguíneos. Pulsa aquí para ver y oír otra divertida explicación.
La sangre describe dos circuitos complementarios llamados circulación mayor o general y menor o pulmonar... pulsa aquí para más información, con interesantes animaciones
La sangre es un tejido líquido, compuesto por agua y sustancias orgánicas e inorgánicas (sales minerales) disueltas, que forman el plasma sanguíneo y tres tipos de elementos formes o células sanguíneas: glóbulos rojos, glóbulos blancos y plaquetas. Una gota de sangre contiene aproximadamente unos 5 millones de glóbulos rojos, de 5.000 a 10.000 glóbulos blancos y alrededor de 250.000 plaquetas.
El plasma sanguíneo es la parte líquida de la sangre. Es salado, de color amarillento y en él flotan los demás componentes de la sangre, también lleva los alimentos y las sustancias de desecho recogidas de las células. El plasma cuando se coagula la sangre, origina el suero sanguíneo.
Ampliar imagen
El aparato circulatorio tiene varias funciones: sirve para llevar los alimentos y el oxígeno a las células, y para recoger los desechos
metabólicos que se han de eliminar después por los riñones, en la orina, y por el aire exalado en lospulmones, rico en dióxido de carbono (CO2). De toda esta labor se encarga lasangre, que está
circulando constantemente. Además, el aparato circulatorio tiene otras destacadas funciones: interviene en las defensas del organismo, regula
la temperatura corporal, transporta hormonas, etc.
La sangre El corazón Los vasos sanguíneos El sistema linfático Enfermedades cardiovasculares Láminas interactivas Ver y oír una divertida explicación animada. Actividades interactivas
Dos circuitos

Los glóbulos rojos, también denominados eritrocitos o hematíes, se encargan de la distribución del oxígeno molecular (O2). Tienen forma de disco bicóncavo y son tan pequeños que en cada milímetro cúbico hay cuatro a cinco millones, midiendo unas siete micras de diámetro. No tienen núcleo, por lo que se consideran células muertas. Los hematíes tienen un pigmento rojizo llamado hemoglobina que les sirve para transportar el oxígeno desde los pulmones a las células. Una insuficiente fabricación de hemoglobina o de glóbulos rojos por parte del organismo, da lugar a una anemia, de etiología variable, pues puede deberse a un déficit nutricional, a un defecto genético o a diversas causas más.
Los glóbulos blancos o leucocitos tienen una destacada función en el Sistema Inmunológico al efectuar trabajos de limpieza (fagocitos) y defensa (linfocitos). Son mayores que los hematíes, pero menos numerosos (unos siete mil por milímetro cúbico), son células vivas que se trasladan, se salen de los capilares y se dedican a destruir los microbios y las células muertas que encuentran por el organismo. También producen anticuerpos que neutralizan los microbios que producen las enfermedades infecciosas.
Las plaquetas son fragmentos de células muy pequeños, sirven para taponar las heridas y evitar hemorragias.

Pulsa aquí para ver cómo se forma la sangre
El corazónEl corazón es un órgano hueco, del tamaño del puño, encerrado en la cavidad torácica, en el centro del pecho, entre los pulmones, sobre el diafragma, dando nombre a la "entrada" delestómago o cardias. Histológicamente en el corazón se distinguen tres capas de diferentes tejidos que, del interior al exterior se denominan endocardio, miocardio y pericardio. El endocardio está formado por un tejido epitelial de
revestimiento que se continúa con el endotelio del interior de los vasos sanguíneos. El miocardio es la capa más voluminosa, estando constituido por tejido muscular de un tipo especial llamado tejido muscular cardíaco. El pericardio envuelve al corazón completamente.
El corazón está dividido en dos mitades que no se comunican entre sí: una derecha y otra izquierda, La mitad derecha siempre contiene sangre pobre en oxígeno, procedente de las venas cava superior e inferior, mientras que la mitad izquierda del corazón siempre posee sangre rica en oxígeno y que, procedente de las venas pulmonares, será distribuida para oxigenar los tejidos del organismo a partir de las ramificaciones de la gran arteria aorta. En algunas cardiopatías congénitas persiste una comunicación entre las dos mitades del corazón, con la consiguiente mezcla de sangre rica y pobre en oxígeno, al no cerrarse completamente el tabique interventricular durante el desarrollo fetal.
Cada mitad del corazón presenta una cavidad superior, la aurícula, y otra inferior o ventrículo, de paredes musculares muy desarrolladas. Existen, pues, dos aurículas: derecha e izquierda, y dos ventrículos: derecho e izquierdo. Entre la aurícula y el ventrículo de la misma mitad cardiaca existen unas válvulas llamadas válvulas aurículoventriculares (tricúspide y mitral, en la mitad derecha e izquierda respectivamente) que se abren y cierran continuamente, permitiendo o impidiendo el flujo sanguíneo desde el ventrículo a su correspondiente aurícula.

Cuando las gruesas paredes musculares de un ventrículo se contraen (sístole ventricular), la válvula auriculoventricular correspondiente se cierra, impidiendo el paso de sangre hacia la aurícula, con lo que la sangre fluye con fuerza hacia las arterias. Cuando un ventrículo se relaja, al mismo tiempo la aurícula se contrae, fluyendo la sangre por esta sístole auricular y por la abertura de la válvula auriculoventricular.
Como una bomba, el corazón impulsa la sangre por todo el organismo, realizando su trabajo en fases sucesivas. Primero se llenan las cámaras superiores o aurículas, luego se contraen, se
abren las válvulas y la sangre entra en las cavidades inferiores o ventrículos. Cuando están llenos, los ventrículos se contraen e impulsan la sangre hacia las arterias. El corazón late unas setenta veces por minuto gracias a su marcapasos natural y bombea todos los días unos 10.000 litros de sangre.
El corazón tiene dos movimientos : Uno de contracción llamado sístole y otro de dilatación llamado diástole. Pero la sístole y la diástole no se realizan a la vez en todo el corazón, se distinguen tres tiempos :Sístole Auricular : se contraen las aurículas y la sangre pasa a los ventrículos que estaban vacíos.Sístole Ventricular : los ventrículos se contraen y la sangre que no puede volver a las aurículas por haberse cerrado las válvulas bicúspide y tricúspide, sale por las arterias pulmonar y aorta. Estas también tienen, al principio, sus válvulas llamadas válvulas sigmoideas, que evitan el reflujo de la sangre.Diástole general : Las aurículas y los ventrículos se dilatan, al relajarse la musculatura, y la sangre entra de nuevo a las aurículas.Los golpes que se producen en la contracción de los ventrículos originan los latidos, que en el hombre oscilan entre 70 y 80 latidos por minuto.
Durante los períodos de reposo el corazón tiene aproximadamente 70 pulsaciones por minuto en un individuo adulto del sexo masculino, y en este mismo intervalo bombea
aproximadamente cinco litros de sangre. El estímulo que mantiene este ritmo es completamente autorregulado. Incrustada en la aurícula derecha se encuentra una masa de tejido cardíacos especializados que recibe el nombre de nodo sinusal o ganglio senoauricular (SA). Este nodo SA (donde se origina el destello en la imagen que ves) ha sido a veces denominado "el marcapasos del corazón" por cuanto establece el ritmo básico de las pulsaciones de este órgano. Las fibras del músculo cardíaco, como todas las células, presentan exteriormente una carga eléctrica positiva y una carga eléctrica negativa en el interior . En el "marcapasos" se produce una descarga espontánea setenta veces por cada minuto. Esto, a la vez, produce la descarga en las fibras musculares circundantes de la aurícula; a su turno, esto causa una tenue onda eléctrica que recorre

las aurículas y hace que estas se contraigan. Cuando la corriente llega a los islotes de tejido conjuntivo que separan las aurículas y los ven trículos, es absorbida por el ganglio auriculoventricular (A-V). Este se comunica con un sistema de fibras ramificadas que llevan la corriente a todas las regiones de los ventrículos, los que entonces se contraen vigorosamente. Esta contracción recibe el nombre de sístole. Ver explicación con gráfico animado
El corazón desempeña un papel importante en la regulación de la cantidad de sangre que debe ser bombeada en un período de tiempo determinado. La cantidad de sangre impulsada por el corazón aumenta con el ejercicio físico y el suministro de sangre en las redes de capilares presenta cambios de amplitud considerable. Así, el corazón late con más frecuencia cuando nuestras células, sobre todo las musculares, necesitan más aporte de oxígeno y nutrientes. No es sorprendente que un sistema tan importante como el circulatorio tenga un funcionamiento flexible que le permita adecuarse a las necesidades del cuerpo. Tal flexibilidad es el resultado de un sistema de regulación muy bien integrado, gracias al Sistema Nervioso y al Sistema Endocrino. El nodo SA o "marcapasos", aunque permite que el corazón pueda latir de forma autónoma, está conectado al Sistema Nervioso, el cual puede enviarle órdenes para que lata más deprisa o más despacio, con más o menos volumen sanguíneo. También el nivel hormonal influye en el ritmo cardíaco, como ocurre con las hormonasadrenalina y noradrenalina.
Alteraciones de la frecuencia cardiaca
La frecuencia cardiaca responde a las necesidades del
organismo y está sujeta a un amplio intervalo de variaciones que, por lo general, se encuentran dentro de los límites normales. Las variaciones pequeñas en el ritmo cardiaco suelen tener un significado mínimo patológico. La alteración del ritmo cardiaco normal recibe el nombre de arritmia. Cuando además supone una elevación del ritmo se
denomina taquiarritmia (fibrilación ventricular, auricular y sacudidas) mientras que cuando lo retarda se denomina bradiarritmia (bloqueos auriculoventriculares y de rama). La causa inmediata de muerte en muchos infartos de miocardio, haya o no ateroesclerosis, es la fibrilación ventricular, que conduce a una parada cardiaca. Este tipo de taquiarritmia origina la contracción rápida e ineficaz de los ventrículos. El ritmo cardiaco normal se puede restablecer con la aplicación de una descarga eléctrica sobre el tórax.

Los defectos graves en el nodo sinoauricular o en las fibras que trasmiten los impulsos al músculo cardiaco pueden provocar vértigo, desmayos y en ocasiones la muerte. El trastorno más grave es el bloqueo cardiaco completo. Éste se puede corregir por medio de la colocación de un marcapasos artificial, un dispositivo que emite descargas eléctricas rítmicas para provocar la contracción regular del músculo cardiaco. La mayor parte del resto de las arritmias no son peligrosas excepto en quienes padecen una enfermedad cardiaca subyacente. En estos pacientes, en especial en los que ya han sufrido un infarto, las arritmias requieren un tratamiento a base de antiarrítmicos como propanolol, lidocaína y disopiramida, entre otros.
Cardiopatías congénitas Trastornos del ritmo cardíaco
Cardiopatías de origen infeccioso Diagnóstico de las cardiopatías
Trastornos por hábitos nocivos Trasplante de corazón
Hipertensión Corazones artificialesAnatomía y Fisiología del
Ap. Circulatorio
Cardiopatías congénitasLas cardiopatías congénitas incluyen la persistencia de comunicaciones que existían en el transcurso de vida fetal entre la circulación venosa y arterial, como el ductus arteriosus, que es un vaso que comunica la arteria pulmonar con la aorta, únicamente hasta que se produce el nacimiento. Otras anomalías importantes del desarrollo afectan a la división del corazón en cuatro cavidades y a los grandes vasos que llegan o parten de ellas. En los "bebés azules" la arteria pulmonar es más estrecha y los ventrículos se comunican a través de un orificio anormal. En esta situación conocida como cianosis, la piel adquiere una coloración azulada debido a que la sangre recibe una cantidad de oxígeno insuficiente. En la antigüedad la expectativa de vida para dichos lactantes era muy limitada, pero con el perfeccionamiento del diagnóstico precoz y el avance de las técnicas de hipotermia, es posible intervenir en las primeras semanas de vida, y mejorar la esperanza de vida de estos lactantes.
Cardiopatías de origen infecciosoAnteriormente, las cardiopatías reumáticas constituían una de las formas más graves de enfermedad cardiaca durante la infancia y la adolescencia, por afectar al corazón y sus membranas. Esta enfermedad aparece después de los ataques de la fiebre reumática. El uso generalizado de antibióticos eficaces contra el estreptococo ha reducido mucho su incidencia, pero todavía en los países en vías de desarrollo sigue siendo la primera o una de las primeras causas de cardiopatía.
La miocarditis es la inflamación o degeneración del músculo cardiaco. Aunque suele ser consecuencia de diversas enfermedades como sífilis, bocio tóxico, endocarditis o hipertensión, puede aparecer en el adulto como enfermedad primaria, o en el anciano como enfermedad degenerativa. Puede asociarse con dilatación (aumento debido a la debilidad del músculo cardiaco) o con hipertrofia (crecimiento en exceso del músculo cardiaco).
Trastornos circulatorios por hábitos nocivos

La principal forma de enfermedad cardiaca en los países occidentales es la arteroesclerosis. En este trastorno, los depósitos de material lipídico denominados placas, formados por colesterol y grasas, se depositan sobre la pared interna de las arterias coronarias. El estrechamiento gradual de las arterias a lo largo de la vida restringe el flujo de sangre al músculo cardiaco. Los síntomas de esta restricción pueden consistir en dificultad pararespirar, en especial durante el ejercicio, y dolor opresivo en el pecho que recibe el nombre de angina de pecho (angor pectoris). Pulsa aquí para ver cómo actuar ante un dolor fuerte de pecho.
La placa de ateroma puede llegar a ser lo bastante grande como para obstruir por completo las arterias coronarias, y provocar un descenso brusco del aporte de oxígeno al corazón. La obstrucción, denominada también oclusión, se puede originar cuando la placa se rompe y tapona el conducto en un punto donde el calibre de la arteria es menor o cuando se produce un coágulo sobre la placa, proceso que recibe el nombre de trombosis. Estos hechos son las
causas más importantes de un ataque cardiaco, o infarto de miocardio, que frecuentemente tiene consecuencias mortales. Las personas que sobreviven a un infarto deben realizar una rehabilitación integral. Pulsaaquí para ver un gráfico animado que explica cómo se produce el infarto de miocardio.
El desarrollo de placas de ateroma se debe en gran medida a la ingestión excesiva de colesterol y grasas animales en la dieta. Se cree que un estilo de vida sedentario favorece la ateroesclerosis, y la evidencia sugiere que el ejercicio físico puede ayudar a prevenir que el corazón resulte afectado. La aparición de un infarto de miocardio es más probable en quienes tienen una tensión arterial elevada. El
proceso que precipita el ataque puede implicar productos secretados por las plaquetas en la sangre. Se han realizado estudios clínicos para comprobar si las personas que han padecido un infarto estarán protegidos frente al riesgo de un segundo ataque una vez que se emplean fármacos que bloquean la acción de las plaquetas. Los factores de riesgo a los que se ha hecho referencia se pueden clasificar en primarios (hipertensión arterial, hipercolesterolemia y tabaco), secundarios (sedentarismo y estrés) y terciarios (antecedentes familiares y otros). Pulsa aquí para ver un gráfico animado con los efectos del tabaco.

La angina de pecho (angor pectoris) es un síntoma causado por el aporte insuficiente de oxígeno al corazón (isquemia), habitualmente producido por estenosis u obstrucción de las arterias coronarias. Es una de las manifestaciones de la enfermedad llamada cardiopatía isquémica (su otra manifestación típica es el infarto de miocardio, en el cual, además del dolor, se
produce una necrosis o muerte del tejido cardíaco por la falta de oxígeno). Se caracteriza por una sensación de dolor, opresión o "atenazamiento" bajo el esternón. El dolor puede
extenderse desde el pecho, habitualmente hacia el brazo izquierdo. Los ataques de angina de pecho duran varios minutos, y pueden desencadenarse por situaciones de estrés psíquico o, más frecuentemente, por actividades físicas que exigen un aumento del aporte de sangre al corazón. La cardiopatía isquémica es una enfermedad típica de personas de mediana edad y de los ancianos, especialmente de aquellos que presentan arterioesclerosis. El dolor de la angina de pecho mejora con el reposo y la relajación. A los pacientes se les suministra fármacos que relajan y dilatan los vasos sanguíneos, proporcionando así un mayor aporte de oxígeno al músculo cardíaco. A veces es necesaria la cirugía para sustituir las arterias coronarias por unos nuevos vasos que garanticen un adecuado aporte sanguíneo al corazón.
Muchas personas que padecen una angina grave debido a enfermedad ateroesclerótica pueden tratarse con fármacos, como los betabloqueantes (por ejemplo, propanolol) y nitratos, que reducen la carga del corazón. Los pacientes que no mejoran con medidas farmacológicas suelen recibir tratamiento a través de una técnica quirúrgica denominada bypass coronario. En este procedimiento, que fue implantado en la década de 1970, se sutura una parte de una vena de la pierna (safena) a la arteria coronaria ocluida para formar un puente que evite la zona ateroesclerótica. En la mayoría de los pacientes la intervención alivia el dolor de la angina y en muchos de ellos evita un infarto mortal.
Un segundo procedimiento quirúrgico que se desarrolló durante la década de 1970 para tratar la ateroesclerosis coronaria fue la cateterización y dilatación con balón, o angioplastia coronaria transluminal percutánea. En esta intervención se introduce en la arteria coronaria un conducto hueco (catéter) con un balón en su extremo. Cuando el balón alcanza la zona aterosclerótica se insufla. La placa se comprime y se restablece el flujo normal. Se calcula que una de cada seis intervenciones de bypass pueden ser sustituidas por este método menos agresivo.
Durante la década de 1970 y principios de la década de 1980 se puso de manifiesto un gran

descenso de la mortalidad por enfermedad cardiaca ateroesclerótica en varios países desarrollados. Aunque no se ofreció una explicación clara de su causa, las autoridades sanitarias la han atribuido a un diagnóstico y tratamiento más generalizado de la hipertensión arterial y a una disminución de la ingestión de grasas animales en la dieta media occidental. Sin embargo, la coronariopatía continúa siendo la principal causa de muerte en estos países.
Ciertas personas que fallecen de infarto de miocardio no presentan ateroesclerosis clara. Las investigaciones han demostrado que una disminución del flujo de sangre al corazón puede deberse a una vasoconstricción espontánea de una arteria coronaria en apariencia sana (vasoespasmo), que puede contribuir a la aparición de algunos infartos de miocardio en colaboración con la ateroesclerosis.
Otra patología frecuente entre las personas de edad avanzada es la afección cardiopulmonar, que suele ser el resultado de una alteración pulmonar como el enfisema, o de una enfermedad que afecta a la circulación pulmonar, como la arterioesclerosis de la arteria pulmonar. Otro trastorno presente en los ancianos es la insuficiencia cardiaca congestiva, en la cual, la función de bombeo de los ventrículos está disminuida. Las paredes musculares de los ventrículos se dilatan en un esforzándose por impulsar un volumen mayor de sangre hacia la circulación, dando origen a una cardiomegalia (aumento de tamaño) característico de este síndrome. Las personas con este trastorno suelen mejorar con uno de los derivados de la digitalina, que aumenta la eficacia de la función de bombeo del corazón.
La apoplejía es una lesión isquémica (es decir, provocada por el estrechamiento y obturación de los vasos sanguíneos) cerebral debida a una obstrucción al paso de la sangre, o a una hemorragia de los vasos sanguíneos del cerebro. La privación del aporte de sangre conduce a un rápido deterioro o muerte de zonas del cerebro, lo que da lugar a la parálisis de los miembros u órganos controlados por el área cerebral afectada. La mayor parte de las apoplejías están asociadas a hipertensión arterial, ateroesclerosis, o ambas. Algunos de los signos de apoplejía son debilidad facial, incapacidad para hablar, pérdida del control vesical, dificultad para respirar y deglutir y parálisis o debilidad especialmente de un lado del cuerpo. La apoplejía también recibe el nombre de ictus y accidente cerebrovascular (ACV).
La rehabilitación de una apoplejía requiere la ayuda especializada del neurólogo, fisioterapeuta, logopedas ymédicos, en especial durante los primeros seis meses, periodo durante el cual se consiguen más progresos. Los ejercicios de estiramiento pasivo y las aplicaciones térmicas se utilizan para recuperar el control motor de las extremidades, que después de una apoplejía mantienen una flexión rígida. Un paciente debe recuperar lo suficiente como para poder realizar ejercicios de polea y bicicleta para los brazos y las piernas, y recuperar mediante la logopedia la facultad de hablar, que con frecuencia se pierde después de un episodio cerebrovascular. El grado de recuperación varía mucho de un paciente a otro. El notable descenso en la incidencia de apoplejías que se observa desde 1950 en todo el mundo desarrollado, quizá se relacione con el reconocimiento del papel tan importante que desempeña la hipertensión en la apoplejía, hecho que ha dado lugar a la instauración de cambios dietéticos, como la reducción en la ingesta de ácidos grasos saturados y colesterol. Otro factor sería la mayor preocupación sobre los efectos del tabaco. Sin embargo, la apoplejía continúa siendo la tercera causa más importante de muerte, después de las coronariopatías y el cáncer, en el hemisferio occidental. Actualmente, los investigadores estudian la posibilidad de usar del opiáceo cerebral dinorfina para aumentar la supervivencia.

La hipertensión arterial afecta a un 20% de la población.- Por Ana Isabel Hernández.
Esta información está tomada de la revista "Ciudadano"
La hipertensión arterial constituye uno de los factores de riesgo más importantes para sufrir un infarto de miocardio, accidentes cerebrales o una insuficiencia renal. Aunque en sí mismo este problema no presenta síntomas, su detección es fácil con la toma regular de la tensión. Sin embargo, todavía queda un problema grave que resolver: la mitad de los hipertensos en tratamiento lo abandona o no lo cumple adecuadamente.
La hipertensión arterial es una enfermedad que se produce cuando la presión que ejerce la sangre sobre las paredes de los vasos sanguíneos es demasiado alta. Por poner un símil, es como si el agua que circula por las cañerías fluyera con demasiada presión. Se dice que una persona es hipertensa cuando tiene a partir de 90 milímetros de mercurio de tensión diastólica (la llamada popularmente baja) y/o a partir de 140 de sistólica (la alta). La tensión diastólica es la que determina la fuerza con la que sale la sangre del corazón hacia los vasos sanguíneos, mientras que la sistólica es la presión con la que circula esa sangre por las arterias mientras el corazón está volviendo a llenarse.
Las consecencias
La hipertensión ocasiona el deterioro de las arterias, que se hacen más estrechas, tortuosas e irregulares, y, como consecuencia de ello, el flujo de sangre a determinados órganos como el corazón, el cerebro o el riñón puede verse alterado. El desenlace final es que puede producirse, a largo plazo y con una hipertensión mantenida a lo largo de los años, un infarto de miocardio, una hemorragia cerebral o una insuficiencia renal. Pero además, una elevación transitoria de la tensión por encima de 125 o 130 en la diastólica o de entre 200 y 210 en la sistólica puede en sí misma ocasionar, y si se tienen patologías asociadas, enfermedades más inminentes como la ruptura de una arteria si se sufre un aneurisma (una modificación de esa arteria) o un edema agudo de pulmón, es decir, la inundación brusca del tejido pulmonar.
Las causas
Las causas de esta enfermedad, que afecta en la actualidad a un 20% de la población aproximadamente, por igual a hombres y mujeres, y que suele hacer su aparición a partir de los 35 o 40 años, son todavía desconocidas en la gran mayoría de los casos. Como comenta el doctor Gómez Cerezo, adjunto de medicina interna del hospital madrileño La Paz, "en el 90% de los pacientes se desconoce el origen de su hipertensión. No obstante, se especula con varios factores de riesgo como los genéticos, el consumo de sal o alcohol y la obesidad, que podrían provocar hipertensión en aquellas personas que tuvieran predisposición a sufrir la enfermedad. Evitar estos factores de riesgo, así como reducir la ingesta de
sal, podría ser una forma de prevención de la enfermedad, pero no es tan importante prevenir como el diagnóstico precoz y un correcto tratamiento".

No hay síntomas
Pero aunque la hipertensión es un factor de riesgo para enfermedades vasculares y cerebrales, en sí misma esta afección no presenta síntomas subjetivos. Su diagnóstico se realiza fácilmente, sin embargo, con la toma de la tensión cuando los pacientes acuden a consulta médica. No hay que olvidar que la práctica médica recomienda tomar una vez al año la tensión a partir de los 35 años.
Para diagnosticar la hipertensión, no obstante, es necesario realizar la toma de la tensión -que suele llevar a cabo el médico de cabecera- con una serie de condiciones. Así, es importante que el paciente no haya fumado previamente y que esté relajado, y nunca se diagnostica en base a una sola toma o una sola visita: se hacen mediciones durante dos o más días y se realizan varias tomas en cada jornada. Además, al diagnosticar hay que tener en cuenta que muchas personas sufren la denominada hipertensión de bata blanca: la subida de presión arterial que sólo se produce cuando ésta se toma en la consulta. "Se trata de una reacción del organismo -comenta el doctor Gómez Cerezo- ante el estímulo del hospital o el ambulatorio, reacción que se manifiesta con una elevación de la presión. Si estos pacientes se tomaran la tensión en su casa, tendrían unas cifras de presión más bajas. Por ello, cuando se sospecha que un paciente puede tener este tipo de hipertensión, se le suele colocar un dispositivo que tiene que llevar encima las 24 horas del día y que le realiza varias tomas a lo largo del día. En cualquier caso, con estas personas, aunque no se les aplique un tratamiento, se toman precauciones con ellas".
Tratamiento
La hipertensión no se cura, pero sí se puede controlar con el tratamiento adecuado y reducir con ello el riesgo de sufrir enfermedades cardiovasculares y cerebrales.

Las medidas que se toman dependen del grado de hipertensión que presente el paciente, pero fundamentalmente se centran en evitar los factores de riesgo: controlar la obesidad y reducir peso, llevar una dieta sin sal, no fumar y, sobre todo, no beber alcohol. También es conveniente realizar algún ejercicio físico como pasear relajadamente entre treinta minutos y una hora diarios. En muchas ocasiones, no obstante, estas medidas pueden ser insuficientes, por lo que se recurre entonces a los fármacos, con los que, según aseguran desde el hospital La Paz, se ha avanzado mucho en el tratamiento de la hipertensión: "la farmacología de la que se dispone en la actualidad es espléndida, ya que no sólo baja la tensión, sino que controla otras complicaciones derivadas de esta enfermedad". Y, por supuesto, no hay que olvidar una medida de control fundamental, la toma regular de la tensión cada uno, dos o tres meses según el paciente. En este sentido, son una buena ayuda los medidores de tensión que se comercializan y con los que los hipertensos pueden realizar las tomas en casa, pero siempre que se trate de aparatos homologados, que se sepan utilizar -el médico debe instruir a los pacientes sobre el uso de estos medidores- y cuyos datos se revisen luego por el médico. En este aspecto son mejores los aparatos que imprimen los datos, ya que existe la tendencia de redondear las cifras y si el medidor da 92 de tensión, se suele considerar como 90.
Pero si bien se ha avanzado mucho en el diagnóstico de la hipertensión, uno de los problemas con los que se encuentran los médicos para tratar la enfermedad es el de conseguir que los pacientes lleven un buen control y de forma indefinida. Sin embargo, lo cierto es que la mitad de los pacientes con este problema abandonan o no cumplen correctamente el tratamiento. Las causas para ello hay que buscarlas en que aunque la hipertensión es un factor de riesgo para otras enfermedades, no presenta síntomas subjetivos como tal enfermedad -si me encuentro bien, por qué voy a cuidarme-, que a mayor edad, más difícil es cambiar los hábitos adquiridos, que el tratamiento es de por vida y que los fármacos pueden causar efectos secundarios.
Hay que cuidarse
La labor del médico es aquí fundamental, ya que debe concienciar a los pacientes y explicarles muy bien las consecuencias de su enfermedad. No olvide que si usted es hipertenso y no se controla tiene un alto riesgo de sufrir enfermedades cardiovasculares y renales y que entre un 40 y un 50% de los accidentes cerebrales podrían prevenirse con un buen control de la hipertensión.
Alteraciones de la frecuencia cardiaca

La frecuencia cardiaca responde a las necesidades del
organismo y está sujeta a un amplio intervalo de variaciones que, por lo general, se encuentran dentro de los límites normales. Las variaciones pequeñas en el ritmo cardiaco suelen tener un significado mínimo patológico. La alteración del ritmo cardiaco normal recibe el nombre de arritmia. Cuando además supone una elevación del ritmo se
denomina taquiarritmia (fibrilación ventricular, auricular y sacudidas) mientras que cuando lo retarda se denomina bradiarritmia (bloqueos auriculoventriculares y de rama). La causa inmediata de muerte en muchos infartos de miocardio, haya o no ateroesclerosis, es la fibrilación ventricular, que conduce a una parada cardiaca. Este tipo de taquiarritmia origina la contracción rápida e ineficaz de los ventrículos. El ritmo cardiaco normal se puede restablecer con la aplicación de una descarga eléctrica sobre el tórax.
Los defectos graves en el nodo sinoauricular o en las fibras que trasmiten los impulsos al músculo cardiaco pueden provocar vértigo, desmayos y en ocasiones la muerte. El trastorno más grave es el bloqueo cardiaco completo. Éste se puede corregir por medio de la colocación de un marcapasos artificial, un dispositivo que emite descargas eléctricas rítmicas para provocar la contracción regular del músculo cardiaco. La mayor parte del resto de las arritmias no son peligrosas excepto en quienes padecen una enfermedad cardiaca subyacente. En estos pacientes, en especial en los que ya han sufrido un infarto, las arritmias requieren un tratamiento a base de antiarrítmicos como propanolol, lidocaína y disopiramida, entre otros.
Diagnóstico de las cardiopatíasEl electrocardiógrafo, un instrumento que registra la corriente eléctrica producida por el músculo cardiaco durante las distintas fases de la contracción, es una herramienta importante de diagnóstico.

La eficacia del corazón como bomba se puede determinar con precisión mediante el cateterismo cardiaco. En esta técnica se introduce un catéter a través de una vena o una arteria, o ambas, en las cavidades cardiacas derechas, izquierdas, o en ambas ocasiones, en la arteria pulmonar y en la aorta. Este proceso permite determinar la tasa de flujo sanguíneo y registrar la presión sanguínea intracardiaca y en los grandes vasos, y hace posible detectar comunicaciones anómalas entre las cavidades cardiacas derecha e izquierda. Con la ayuda de otra técnica diagnóstica llamada angiocardiografía o cinefluoroscopia, es posible obtener imágenes de las cavidades cardiacas y del trayecto y contorno de los vasos pulmonares y de la aorta y sus ramificaciones. Esta técnica implica la inyección de una sustancia opaca a los rayos X en una vena.
Hay otra técnica nueva que permite obtener una delineación incluso más exacta de zonas del corazón con flujo sanguíneo reducido, mediante la visualización del flujo de un isótopo radiactivo del talio en el músculo cardiaco. Una cámara computerizada registra el grado de penetración del talio durante el ciclo cardiaco de sístole-diástole, mostrando con precisión las pequeñas áreas de tejido lesionado. Otra técnica que se utiliza mucho hoy es la obtención de imágenes mediante ultrasonidos (ecocardiografía).
Trasplante de corazón

En 1967 el cirujano surafricano Christiaan Barnard llevó a cabo el primer trasplante del corazón de una persona a otra. Desde entonces muchos cirujanos han realizado este procedimiento. Al principio, el mayor problema fue la tendencia natural del organismo a rechazar los tejidos ajenos. Sin embargo, a principios de la década de 1980 y gracias al empleo de fármacos inmunosupresores, en particular la ciclosporina, el número de pacientes con un trasplante de corazón que sobrevivía más de un año era mayor. En la década de 1990, este tipo de intervención se ha hecho más habitual en países desarrollados, como en Estados Unidos e Inglaterra en donde la tasa de supervivencia de pacientes trasplantados ha aumentado de cinco a diez años después del
trasplante.
Corazones artificialesDesde la década de 1950 se han desarrollado progresivamente los corazones artificiales. En 1966 se implantó con éxito por primera vez una bomba auxiliar de propulsión como una medida transitoria, y al menos un dispositivo de este tipo se mantuvo activo durante varios años. En 1969 se implantó el primer corazón artificial en un ser humano, de nuevo como medida temporal. El primer corazón artificial permanente, diseñado por Robert Jarvik, fue implantado en 1982 a un paciente que sobrevivió tres meses. Desde aquel momento gran número de pacientes han recibido el corazón artificial de Jarvik y otros corazones artificiales, pero, los pacientes que sobreviven tienen tendencia a sufrir accidentes cerebrovasculares y otros problemas.
Los vasos sanguíneos
Los vasos sanguíneos (arterias, capilares y venas) son conductos musculares elásticos que distribuyen y recogen la sangre de todos los rincones del cuerpo. Se denominan arterias a aquellos vasos sanguíneos que llevan la sangre, ya sea rica o pobre en oxígeno, desde el corazón hasta los órganos corporales. Las grandes arterias que salen desde los ventrículos del corazón van ramificándose y haciéndose más finas hasta que por fin se convierten en capilares, vasos tan finos que a través de ellos se realiza el intercambio gaseoso y de sustancias entre la sangre y los tejidos. Una vez que este intercambio sangre-tejidos a través de la red capilar, los capilares van reuniéndose en vénulas y venas por donde la sangre regresa a las aurículas del corazón.


Para ver una explicación animada de un vaso sanguíneo pulsa aquí.
Las Arterias Son vasos gruesos y elásticos que nacen en los Ventrículos aportan sangre a los órganos del cuerpo por ellas circula la sangre a presión debido a la elasticidad de las paredes. Ver también: presión sanguíneaDel corazón salen dos Arterias :
1. Arteria Pulmonar que sale del Ventrículo derecho y lleva la sangre a los pulmones.
2. Arteria Aorta sale del Ventrículo izquierdo y se ramifica, de esta ultima arteria salen otras principales entre las que se encuentran:
Las
carótidas: Aportan sangre oxigenada a la cabeza. Subclavias: Aportan sangre oxigenada a los brazos. Hepática: Aporta sangre oxigenada al hígado. Esplénica: Aporta sangre oxigenada al bazo. Mesentéricas: Aportan sangre oxigenada al intestino. Renales: Aportan sangre oxigenada a los riñones. Ilíacas: Aportan sangre oxigenada a las piernas.
Para observar como se superponen las arterias a los huesos pulsa aquí. Para observar otro dibujo pulsa aquí. Para ver un gráfico animado con explicaciones pulsa aquí. Para ver un dibujo sencillo con importantes arterias pulsa aquí.
Los CapilaresSon vasos sumamente delgados en que se dividen las arterias y que penetran por todos los órganos del cuerpo, al unirse de nuevo forman las venas.
Las VenasSon vasos de paredes delgadas y poco elásticas que recogen la sangre y la devuelven al corazón, desembocan en las Aurículas. En la Aurícula derecha desembocan :La Cava superior formada por las yugulares que vienen de la cabeza y las subclavias (venas) que proceden de los miembros superiores.La Cava inferior a la que van las Ilíacas que vienen de las piernas, las renales de los riñones, y la suprahepática del hígado.La Coronaria que rodea el corazón.En la Aurícula izquierda desemboca las cuatro venas pulmonares que traen sangre desde los pulmones y que curiosamente es sangre arterial.

Para Observar un gráfico con las venas y arterias del cuerpo pulsa aquí. Pulsa aquí para ver y oír otra divertida explicación.
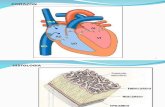
A la izquierda puedes ver una buena imagen que te dará una visión global del Aparato Circulatorio, con las arterias y venas más importantes y el sentido de la circulación sanguínea. Recuerda que, por definición, las arterias "salen del corazón" y las venas "llegan al corazón", independientemente de que lleven sangre rica en oxígeno (color rojo) o pobre en oxígeno (color azul). Así, por ejemplo, la gran arteria aorta y sus ramificaciones llevan sangre rica en oxígeno (color rojo), mientras que la arteria pulmonar lleva sangre pobre en oxígeno (color azul).
El Sistema LinfáticoLa linfa es un líquido incoloro formado por plasma sanguíneo y por glóbulos blancos, en realidad es la parte de la sangre que se escapa o sobra de los capilares sanguíneos al ser estos porosos.
Los vasos linfáticas tienen forma de rosario por las muchas válvulas que llevan, también tienen unos abultamientos llamados ganglios que se notan sobre todo en las axilas, ingle, cuello etc. En ellos se originan los glóbulos blancos. Pulsa aquí para ver una explicación gráfica de la estructura de los vasos y ganglios linfáticos. Y pulsa aquí para ver otro gráfico.












![El aparato circulatorio[1]](https://static.fdocuments.ec/doc/165x107/55bfdc9dbb61ebc8728b4767/el-aparato-circulatorio1.jpg)


![Aparato Circulatorio y Excretor[1]](https://static.fdocuments.ec/doc/165x107/55cf8599550346484b8fd355/aparato-circulatorio-y-excretor1.jpg)